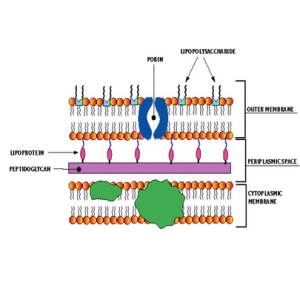
特徵
有鞭毛有菌毛和微莢膜,不形成芽胞專性需氧菌嗜肺軍團菌引起軍團菌病,多流行於夏秋季節實驗
對象
 革蘭陰性桿菌
革蘭陰性桿菌方法
標本來源囑患者先行用清水漱口,指導其深咳出痰液置於無菌痰盒中立即送檢,氣管插管或氣管切開的患者,則以無菌吸痰管從氣管內吸痰,低倍鏡視野下多核白細胞>25,上皮細胞<10個的痰標本為合格標本。細菌培養將處理後的痰標本接種於血瓊脂培養基培養,18~24h後觀察菌落特徵並染色。
藥物敏感性測定多優勢菌進行分離鈍化和鑑定。菌種鑑定採用美國VITEK-32自動微生物分析儀。用K-B紙片法對所分析的菌株進行常用藥物的敏感性測定,質控菌按衛生部統一標準。嚴格按美國國家臨床實驗委員會標準進行操作和結果判斷,同時對革蘭陰性菌進行ESBLs檢測。
結果
分離出127株細菌中,其中革蘭陰性菌95株,占74.8%,以銅綠假單胞菌,肺炎克雷伯菌和鮑曼不動桿菌占的比例最多,培養出兩種菌株以上的則有42例,混合感染以兩種革蘭陰性菌為主,其次為革蘭陰性菌合併真菌感染,產ES-BLs菌株則共17例,占17.9%。染色反應
革蘭氏染色反應是細菌分類和鑑定的重要性狀。它是1884年由丹麥醫師Gram創立的。革蘭氏染色法(Gramstain)不僅能觀察到細菌的形態而且還可將所有細菌區分為兩大類:染色反應呈藍紫色的稱為革蘭氏陽性細菌,用G+表示;染色反應呈紅色(復染顏色)的稱為革蘭氏陰性細菌,用G-表示。細菌對於革蘭氏染色的不同反應,是由於它們細胞壁的成分和結構不同而造成的。革蘭氏陽性細菌的細胞壁主要是由肽聚糖形成的網狀結構組成的,在染色過程中,當用乙醇處理時,由於脫水而引起網狀結構中的孔徑變小,通透性降低,使結晶紫-碘複合物被保留在細胞內而不易脫色,因此,呈現藍紫色;革蘭氏陰性細菌的細胞壁中肽聚糖含量低,沒有磷壁酸,其細胞壁中游肽橋、肽尾和雙糖形成的網狀結構較為疏鬆,而脂類物質含量高,當用乙醇處理時,脂類物質溶解,細胞壁的通透性增加,使結晶紫-碘複合物易被乙醇抽出而脫色,然後又被染上了復染液(番紅)的顏色,因此呈現紅色。
常見種類
革蘭氏陽性細菌:金黃葡萄球菌、鏈球菌、腸球菌、利斯特菌等革蘭氏陰性桿菌:克雷白桿菌、大腸桿菌、綠膿桿菌、流感嗜血桿菌、沙門氏菌等
治療方法
主要是各種抗生素。但由於日益嚴重的抗藥性,許多抗生素已失去往日的輝煌,如青黴素等。而且對於革蘭陰性菌,如使用抗生素不當,會加重病情的發展。因為革蘭陰性菌的多聚糖外還有一層外膜,外膜由特異多糖,核心多糖和脂類A組成。而脂類A是內毒素的毒性部分和主要成分,若亂用抗生素,會破壞特異多糖和核心多糖,使得脂類A暴露,釋放內毒素,加重病情。不少醫生也在亂用抗生素,應找負責任的醫生那裡就診。討論
 革蘭陰性菌
革蘭陰性菌鮑曼不動桿菌共分離出16株,除亞胺培南和阿米卡星以外,對其他抗生素的耐藥率高達43.8%~93.8%,這與其耐藥機制複雜多變有關,此外,因此菌生命力極強容易造成感染爆發流行。治療上首選亞胺培南,必要時可聯用氨基糖甙類藥物。而酶抑制劑舒巴坦對不動桿菌有獨特的抗菌活性,故治療上可選用含舒巴坦的複合製劑。
本次研究發現,大腸埃希菌,腸桿菌屬,肺炎克雷伯菌的ESBLs的檢出率最高,分別是55.6%,40.0%和25.0%,對這三種細菌抗菌活性最高的是亞胺培南,哌拉西林—三唑巴坦和頭孢吡肟,對產ESBLs菌而言,不同的ESBLs對不同的三代頭孢菌素具有不同的活性,某些ESBLs能賦予細菌對所有B-內醯胺類抗生素高水平的耐藥,而僅輕微提高耐藥性,而頭孢噻肟和頭孢他啶則是識別不同ESBLs的最佳底物。至今為止,亞胺培南仍是作為治ESBLs菌的首選藥。
嗜麥芽窄食單胞菌也是重症肺炎較常見的多重耐藥致病菌,本次監測,除對左氧氟沙星(33.3%)外,對其他抗生素均耐藥嚴重,因其外膜通透性低,且可誘導B-內醯胺類L2、L1存在,所以對B-內醯胺類抗生素,氨基糖甙類,碳青黴烯類均高度耐藥,故該菌的感染已成為臨床治療的難題,目前研究發現,複方磺胺甲惡唑和替卡西林-棒酸是治療嗜麥芽窄食單胞菌感染最為有效的藥物。
近年來,因廣譜抗生素的廣泛使用,使革蘭陰性菌如銅綠假單胞菌,肺炎克雷伯菌和鮑曼不動桿菌的感染日益增加,這些致病菌的耐藥嚴重,則是重症肺炎治療困難,死亡率高的主要原因之一。在重症肺炎治療上,宜採用抗生素降階梯療法策略,抗菌譜應儘可能覆蓋所有致病菌,可經驗性優先選用亞胺培南、哌拉西林—三唑巴坦和頭孢吡肟,加酶抑制劑的第三代頭孢菌素以及新喹諾酮類,獲得細菌學結果後,再根據藥敏結果和臨床情況,改用針對性強的抗生素及降階梯治療。同時必須注意對ESBLs的檢測,加強監控和管理,防止ESBLs菌株的擴散和爆發流行。