流行病學
多發生在冬春兩季,最常見於4歲以下的嬰幼兒半數以上在l歲以內(因咽後淋巴結在小兒較發達成年後則漸萎縮),特別易發生於有佝僂病,或父母患有結核梅毒等疾病小兒身體瘦弱、營養不良者。
病因
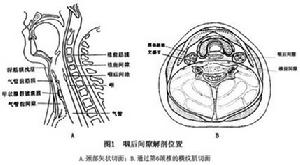 咽後間隙感染
咽後間隙感染1.最常見原因是鼻腔、鼻竇、腺樣體和鼻咽部的感染經淋巴系擴散,引起咽後間隙急性化膿性淋巴結炎(咽後淋巴結在咽後中線每側各有1組),惡化成為膿腫。故本病可並發於麻疹猩紅熱、流感等急性傳染病。
2.異物、外傷等所致咽後壁或食管後壁穿破。
3.耳部感染,如中耳炎蔓延至顳骨岩部直接破壞骨質,或間接形成硬膜外膿腫後,再經顱底的破裂孔穿入咽後間隙。耳源性頸深部貝佐爾德膿腫(Bezold’sabscess)也可經咽旁間隙穿入咽後間隙。
4.頸椎結核或結核性咽後淋巴結炎蔓延發展成寒性膿腫,屬慢性疾病。
5.由咽旁膿腫穿入。
臨床表現
 咽後間隙感染
咽後間隙感染1.臨床表現
(1)呼吸道感染症狀:起病較急。早期患兒多有發熱、哭鬧、煩躁等上呼吸道感染症狀。數天后出現高熱等全身感染症狀
(2)咽喉部水腫:早期即可發生,逐漸出現進行性呼吸困難、喘鳴和吞咽困難,入睡後加重。患兒常因吞咽困難而拒食。
(3)鴨叫樣哭聲:此時小兒語音及哭聲特殊,發聲含混不清而帶鼻音哭聲似鴨叫。這是由於發聲時咽部共振腔縮小,而不是嘶啞這是一個值得注意的臨床現象
(4)頸痛流涎:患兒常訴頸痛,有流涎,但通常無牙關緊閉。
(5)全身衰竭症狀:因進食及呼吸困難患兒常有失水衰竭等表現。
2.體徵頸部有不同程度的強直,開始後仰,以後偏向健側,藉以減輕疼痛和呼吸困難。
本病在成人罕見,常為結核性感染所致的寒性膿腫。症狀和體徵均直接表現在咽喉部,常見為疼痛、吞咽困難呼吸困難喘鳴、厭食、反胃等。
併發症:
1.呼吸道梗阻、窒息是引起死亡的主要原因常為咽後膿腫自發性穿破或切開不當,膿液涌至呼吸道所致有時也可為咽部腫脹痙攣或氣管受壓所引起。
2.感染擴散
(1)縱隔炎:感染向下擴散至縱隔時可引起縱隔炎。表現為胸痛、嚴重呼吸困難、高熱。X線片顯示縱隔陰影增寬
(2)其他頸深部間隙感染:咽後間隙膿腫壓力過高,感染可擴散至咽喉間隙、腮腺間隙或下頜間隙。
(3)腦膜炎:感染向上擴散至顱內,可引起腦膜炎。
(4)膿毒血症、菌血症:細菌毒素吸收入血或病原菌進入血液,可引起膿毒血症或菌血症等全身感染症狀
3.出血與栓塞病灶腐蝕頸動脈,可引起致命性大出血;侵犯頸靜脈可引起頸靜脈栓塞。
診斷
根據病史、臨床表現及咽喉鏡檢查診斷一般不難X線檢查有助於判斷膿腔大小及範圍。頸椎結核引起者可顯示頸椎骨質破壞。
檢查
實驗室檢查:
細菌學檢查。若病史較長,頸椎無顯著的病變者,應做細菌學檢查以進一步明確診斷。
其它輔助檢查:
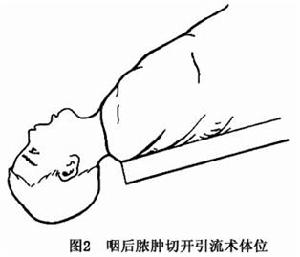
1.咽喉部檢查可僅為咽後壁中線一側小範圍的局限性腫脹(早期為咽後淋巴結感染所致)或咽後壁明顯紅腫隆起,患側齶咽弓及軟齶可被推向前方。如膿腫延及咽喉,患側杓狀會厭襞可發生水腫。偶有膿腫位置較低,需借直接喉鏡檢查方能發現者。觸診時,局部軟,有壓痛或波動。明顯隆起者穿刺抽吸可獲膿液,但觸診有引起膿腫破裂的危險,不宜輕易試行穿刺抽吸時,亦應慎重,以防膿腫突然破裂而致窒息。故檢查前應作好急救準備並取仰臥頭低位,以防萬一。
2.X線檢查頸側位攝片可見椎前有隆起的軟組織陰影。
治療
 咽後間隙感染
咽後間隙感染基本原則為給予有效抗生素,對症治療和及時切開引流。
1.切開排膿一旦確診,應及早切開排膿。嬰兒可在無麻醉下進行手術開始前準備好氣管切開及氣管插管器械、氧氣、吸引器等。取仰臥頭低腳高位注意頭部不可過度後仰,以免加重呼吸困難,或導致膿腫突然破裂。切開進路有3條:
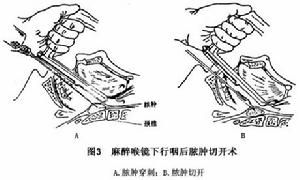
(1)經口進路:最常採用,適用於早期未並發呼吸道梗阻或其他併發症而又能用局麻者取仰臥頭低位以防止膿液流入氣管。套用開口器,在備有良好照明及抽吸的條件下,以壓舌板將舌根壓於口底,看清膿腫部位,在最隆起處進行穿刺抽吸,儘量抽出膿液後再用長柄小尖刀(先用膠布或細紗條將刀片纏好,使僅露出1cm的刀尖)在膿腫低位(接近喉咽一端)作一1~2cm的垂直切口(不可橫切以免傷及頸側大血管),邊抽吸,邊切開。再用彎血管鉗插入膿腔,擴大切口,排出並吸盡膿液,切口不置引流。
同濟醫科大學附屬協和醫院採用麻醉喉鏡下行咽後膿腫切開術,認為有以下優點:術中只需用麻醉喉鏡遠端將舌根壓向口底即可,避免了壓舌過深刺激喉部引起喉痙攣或因開口器與壓舌板使用不當而致舌根倒向後下,有堵塞呼吸道的危險;術中發生呼吸停止或膿液吸入氣管,可立即加用支氣管鏡檢查和氣管插管搶救,操作亦甚方便迅速;術中照明好,視野清晰,不必因體位稍有變動而調節燈光;便於使用吸引器抽吸膿液;對於處理位置較低的膿腫,此法更有優越之處。
注意:經口內手術時,應避免未經穿刺直接快速切開,以防大量膿液驟然湧入氣管而致窒息若切開時膿液大量湧出抽吸不及時則需將患者立即反轉俯臥,或使頭足倒置,便於吐出膿液,使之不致吸入下呼吸道;使用壓舌板或麻醉喉鏡顯露膿腫時,切忌用力過大過猛以防引起迷走神經反射而致心跳呼吸驟停。因此術前應給予阿托品類迷走神經抑制劑,特別是對於不用任何麻醉的患者更應注意。
(2)頸前外側進路(Dean手術):適用於較大或過低的咽後間隙膿腫咽後間隙蜂窩織炎及並有咽旁間隙感染、縱隔炎、敗血症等併發症者。在局麻或全麻下,仰臥頭部偏向健側。在患側胸鎖乳突肌前緣、舌骨和胸骨之間的適當平面作一橫形切口,將胸鎖乳突肌、頸動脈鞘牽向外側,甲狀腺、甲狀腺上血管和喉上神經牽向內側。通常在喉咽部平面顯露膿腫為了暴露良好,可切斷甲狀腺中靜脈、甲狀腺下動脈和肩胛舌骨肌,保留舌下神經、舌血管和面血管。穿刺抽膿後,在頸動脈鞘和下咽縮肌之間開放膿腫(用閉合的鈍頭血管鉗刺入膿腫,然後張開鉗子以擴大引流)。
如膿腫已擴展至頸部,此時可沿頸動脈鞘向下擴大分離至胸骨,並暴露氣管和食管,用手指沿食管伸入縱隔,並在適當位置另行切口作低位引流。如感染已擴散至鎖骨下進入胸腔,則需要行胸膜外切開引流術。
(3)頸外側進路:適應證與頸前外側進路同在局麻或全麻下,患者仰臥頭偏向健側使神經血管束自脊柱牽開。沿胸鎖乳突肌後緣作皮膚切口,以避免損傷頸部大血管和神經。
分離胸鎖乳突肌後方膿腫表面的筋膜,避開附著於椎前筋膜的交感神經叢。在肩胛舌骨肌的上方,相當於喉咽平面暴露膿腫,以免損傷臂叢神經。
患者如有呼吸困難,在切開排膿前應先行氣管切開術。
術後應保持口咽部清潔,繼續套用抗生素控制感染每天觀察傷口,如仍有積膿,再用血管鉗撐開切口排膿,直到未見有積膿為止。
對結核性膿腫,除全身抗結核治療外,局部可間斷穿刺抽膿,並注入抗結核藥。如經上述治療無效則需行切開引流,宜採取頸側進路,如屬頸椎結核,應同時清除死骨及肉芽組織一般由骨科醫師施行。
2.抗生素治療根據致病菌類選擇有效抗生素。若為結核菌感染則應給予全身或局部的抗結核治療,如膿腔內注入鏈黴素。
3.對症治療
(1)術後維持營養:給予流質食物或靜脈輸液,或插入鼻飼管以維持營養。
(2)保持氣道通暢:若出現吸氣性呼吸困難,可酌情做氣管切開術。
(3)加強術後觀察:如傷口內有否出血或唾液中帶血小兒有否頻繁吞咽動作等,及早發現出血傾向,避免大出血致死。
