概述
眼外肌廣泛纖維化綜合徵(generalextraocularmusclesfibrosissyndrome)是一種雙眼眶解剖圖眼或單眼全部眼外肌的先天性肌肉筋膜分化異常,幾乎所有眼外肌肉組織全被纖維組織所代替屬眼外肌發育不全為家族性常染色體顯性遺傳病臨床上極少見。Brown於1950年首先報導,Langhling於1956年報導5例,Crawford於1970年報導16例,其中1/2病例有陽性家族史,為常染色體顯性遺傳,其餘為散發性病例。Kalpakian等曾經報導1例先天性眼外肌纖維化綜合徵合併Praderwilli綜合徵患者。Praderwilli綜合徵的基本定位在15號染色體,可能與常染色體顯性遺傳先天性眼外肌纖維化綜合徵聯合,提示2種疾病在同1條染色體上的聯合。病因
先天性眼外肌纖維化綜合徵系常染色體顯性遺傳也可以散發,是一種先天性肌肉、筋膜發育異常性疾病。但真正病因尚不清楚。
發病機制
究其發病機制,有人認為原發病變在運動神經,包括腦幹神經核支配有異常;也有人認為病變在肌肉本身。從眼肌手術中發現眶內大量纖維組織增生,肌肉為纖維組織所代替並互相粘連,肌肉與鞏膜及眼球筋膜相互粘連,肌電圖證實肌肉為病理多相棘波,時值延長有人把這種組織學和肌電圖證明肌肉本身有問題的一類稱為先天性眼肌病(ophthalmomyopathiacongenita)。
臨床表現
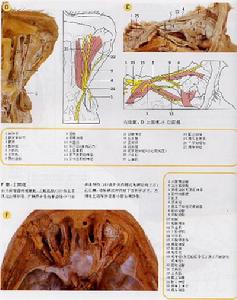 眼眶解剖圖
眼眶解剖圖(1)先天性固定性斜視:系水平肌的先天性纖維化,發生於內直肌時呈嚴重內斜,發生於外直肌時呈嚴重外斜。文獻報導以內斜為多。
(2)廣泛性眼外肌纖維化綜合徵:纖維化發生在同側眼2條以上眼外肌或包括提上瞼肌。
(3)先天性下直肌纖維化。
(4)先天性上直肌纖維化。
(5)伴眼球內陷的先天性單眼所有的眼外肌纖維化並有上瞼下垂,此種類型少見。
2.臨床特徵 綜合Laughling、Letson、Crawford和中國文獻的報導,眼外肌廣泛纖維化綜合徵有如下臨床特徵:
(1)先天發病,有陽性家庭史,為常染色體顯性遺傳,個別為散發病例,病情無進展及緩解
(2)眼球不能上轉和下轉,不能水平轉動或稍有水平轉動。
(3)雙眼上瞼下垂。
(4)無Bell現象。
 球結膜
球結膜(6)下頜上舉,頭後傾
(7)球結膜無彈性並變脆。
(8)眼外肌、眼球筋膜與眼球之間有粘連。節制韌帶肥厚,肌肉融合,眼外肌附著點可有嚴重異常,如後退、偏移、分支、足板形附著等。
(9)常患弱視。
(10)牽拉試驗時向各方向牽拉眼球均不能轉動。
(11)向上方或側方注視時,有異常輻輳運動(paradoxical convergence during lateral gaze)或外側注視時的異常開散運動(paradoxical divergence during lateral gaze)
症狀
患者多為雙眼受累但往往訴有突發的或進行性的單側視力模糊或下降,視力下降程度有很大不同,有些僅有輕度視力下降,有些則可降至眼前指數或光感;患者可訴有中心暗點或多個暗點;也可出現視物變形、閃光感
體徵 在疾病不同階段眼底改變有很大不同。早期可見多發性小的圓形散在的黃白色病變,邊界模糊,位於視網膜色素上皮和內層脈絡膜水平從50~500μm大小不等,可以單個出現,也可呈簇狀或呈線狀排列出現視網膜色素上皮紊亂者則有斑駁樣外觀,病變主要位於後極部和中周部隨著病程延長,黃白色病變可以表現出數種不同的結局:第1種為病變消退後不遺留任何視網膜色素上皮損害(提示病變在視網膜色素上皮下的脈絡膜);第2種為病變癒合後留下鑿孔狀邊緣的萎縮病灶(提示視網膜色素上皮受累),或形成脈絡膜視網膜瘢痕;第3種為病變擴大融合成不規則的帶狀或大片狀的視網膜下纖維膠質膜病變可累及整個後極部,也可累及中周部,活動性病變纖維膜顯得增厚緻密和光滑,邊界稍見模糊,病變部位視網膜水腫,可伴有視網膜血管輕度擴張,當病變靜止時,纖維膜變薄,顯得乾燥皺縮,邊界清晰相應部位視網膜水腫消失;有些患者的視網膜下病灶可呈拱狀繞過黃斑區,此種纖維膜與視網膜下新生血管膜不同,它很少引起出血,但可伴有黃斑區滲出和囊樣水腫、漿液性視網膜脫離視盤水腫,個別患者尚可出現視網膜血管鞘。經過有效治療後,視網膜下的纖維化趨於靜止,留下一層永久性的纖維薄膜;第4種為視網膜下新生血管膜它易於引起出血等改變。實際上第3種情況才是真正意義上的視網膜下纖維化和葡萄膜炎綜合徵。
眼外肌廣泛纖維化綜合徵眼前段通常無任何改變但在少數患者可出現輕度~中度的前葡萄膜炎,如出現塵狀KP、輕度至中度前房閃輝、少量前房炎症細胞和散在虹膜後粘連。一些患者可有輕度至重度的玻璃體炎症反應。在疾病過程中視網膜或視網膜血管也可能嚴重受累。
併發症
弱視及上瞼下垂,以及內斜視、外斜視、先天性反向內眥贅皮、水平性或鏇轉性眼球震顫等。
診斷
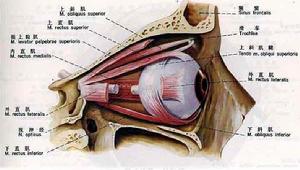 眼外肌模式圖
眼外肌模式圖鑑別診斷
眼外肌廣泛纖維化綜合徵應與先天性眼外肌全麻痹和慢性進行性眼外肌麻痹相鑑別。
1.先天性眼外肌全麻痹(congenital total ophthalmoplegia) 為雙眼的4條垂直肌及2條水平肌完全麻痹,同時伴有提上瞼肌麻痹。因此表現為雙眼上瞼下垂,眼球固定在中央,不能向任何方向轉動,瞳孔對光反應正常,有一定的視力。眼外肌廣泛纖維化綜合徵可為單眼受累,也可以雙眼患病,可能為隱性遺傳。牽拉試驗時眼球向各方轉動均不受限制是其鑑別點。
2.慢性進行性眼外肌麻痹(chronic progressive external ophthalmoplegia) 多在青春期發病有的至20~30歲症狀才明顯。最初症狀為單眼上瞼下垂,逐漸波及雙眼,最後雙眼提上瞼肌功能完全喪失。隨後,於短期內累及眼球轉動肌內直肌先受累而產生外斜視,之後垂直運動受限,眼球固定在休息眼位,呈分開性偏斜眼外肌廣泛纖維化綜合徵進展緩慢,中間有靜止階段。為常染色體顯性遺傳。牽拉試驗陰性,病理改變為肌源性萎縮。
輔助檢查
眼外肌病理檢查發現眼肌纖維(包括提上瞼肌)或眼球筋膜均為纖維組織所代替,並有少量散在慢性炎性細胞浸潤。
治療
由於眼外肌廣泛纖維化綜合徵的眼外肌組織已經纖維化無論手術矯正上瞼下垂或斜視,效果均不滿意。國外學者曾對部分患者行5次以上的手術,術後眼位仍未獲正位。
1.斜視的矯正 應作為第1步手術首先應做下直肌後退或完全斷腱,上直肌可做縮短或前徙,分離球結膜和眼球筋膜與眼球的粘連,並經過肌肉或鞏膜做一固定縫線使眼球固定在上轉位置同時對於球結膜和眼球筋膜還應進行後退。
2.上瞼下垂的矯正 應作為第2步手術考慮,提上瞼肌縮短術幾乎無效。Letson和Crawford主張用懸吊術矯正上瞼下垂,可用闊筋膜或保存的異體鞏膜做懸吊術。由於患者無Bell現象,應防止患者術後發生暴露性角膜炎,故以低矯為宜,上瞼緣只能矯正至瞳孔上緣,切忌過矯。如不手術,可戴支架眼鏡,也可取得美容上的效果。
3.糖皮質激素 在疾病的活動期可給予糖皮質激素口服治療,它可以促進炎症的吸收但在視網膜下纖維化形成後此藥則不能使其消退也難以預防其復發。糖皮質激素的初始用量為1mg/(kg•d),待炎症控制後逐漸減量。
4.其他免疫抑制藥 所用免疫抑制劑有環磷醯胺、苯丁酸氮芥硫唑嘌呤或環孢素這些免疫抑制藥也可與糖皮質激素聯合套用。
預後
因肌組織已纖維化,手術矯正效果不滿意。
臨床資料
一般資料:本組病例均為門診病人,計183例268眼。其中男103例,女80例;3~7歲81例,8~10歲86例,11~14歲16例;斜視性弱視106眼,屈光不正性弱視111眼,屈光參差性弱視51眼;輕度弱視98眼,中度弱視116眼,重度弱視54眼;中心或相對中心凹注視237眼,旁中心注視31眼。治療方法:所有患兒滴1%阿托品眼藥水,驗光配鏡後均採取以下方法治療:1.遮蓋法:單眼弱視者遮蓋健眼,雙眼弱視者按不同比例交替遮蓋。2.做細緻目力工作,如穿針,插板等家庭訓練。3.家用型多色光交替閃爍增視儀治療,用西安華亞電子有限公司生產的SZS-2型增視儀,每日2次,每次15分鐘。
治療結果:本組病例隨訪6月~3年。268眼中,視力達1.0以上為基本治癒,計126眼占47.01%;視力提高2行或2行以上者為有效,計123眼占45.90%;視力提高1行或保持不變為無效,計19眼占7.09%;總有效率249眼占92.91%。治療前平均視力為0.27,治療後平均視力0.86,經統計學處理(P<0.001)有極顯著意義。見表1~4。
