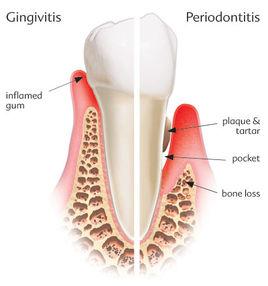
基本信息
牙周手術後癒合過程中,有四種不同組織來源的細胞參與,互相競爭占據根面,從而形成不同的癒合:
牙齦上皮——牙齦上皮細胞生長速度最快,首先占據根面,形成長結合上皮癒合。
牙齦結締組織——牙齦結締組織細胞生長速度次於牙齦上皮細胞,若其首先附著根面,會導致牙根吸收。
牙槽骨——來源於牙槽骨的骨髓細胞生長速度最慢,若首先占據根面,會形成骨固連。
牙周膜——牙周膜來源的細胞生長速度慢於牙齦上皮及結締組織細胞。但如果首先占據根面,能產生新的牙骨質和牙槽骨,並有牙周膜纖維埋入其中,即生成新生的有功能的牙周支持組織,形成新附著性癒合,這是最理想的癒合方式。
適應證
垂直性骨吸收形成的骨缺損。
根分叉病變。
局限性牙齦退縮。
禁忌證
菌斑控制不佳,菌斑控制指數大於20%。
局部炎症和病因未消除者。
凡不能進行外科手術的全身疾病患者。如半年內曾急性發作的心臟病患者,風濕性心臟病患者,血液病患者,病情未控制的糖尿病患者。
影響因素
自Nyman S將引導組織再生(Guided tissue regeneration GTR)原理套用於牙周新附著的生理性再生,越來越多學者致力於將GTR原理套用於臨床實踐。但是由於病例的選擇,手術的方法,所套用的屏障膜的性能的不同,往往各研究報導創口癒合,組織再生程度存在一定的差異。
Cortellini P通過研究總結包括651例垂直型骨缺損的17項GTR臨床研究報導指出:在651例垂直型骨缺損的病例中,GTR術後一年發生附著喪失的病例約占2.7%,臨床附著獲得量少於2mm者為11%,附著獲得在2—3mm之間的為24.8%,附著獲得超過6mm者為21.2%;一些報導顯示根分歧病變在GTR術後一年的組織再生程度也存在同樣的差異。故為了進一步提高引導牙周組織再生術的臨床療效,辨明並控制影響其臨床效果的各方面因素,具有一定的臨床指導意義。其影響因素主要包括適應症的選擇,手術方法的確定,膜的選擇與使用等幾個方面。
局部牙周病病損的選擇
GTR術主要套用於垂直型骨吸收或磨牙根分歧病變。局部病損解剖特點對於GTR療效的影響主要涉及到局部病損形態是否有利於維持一定的組織再生空間,是否有足夠的剩餘牙周韌帶細胞存在,以保證組織再生的細胞來源以及組織局部是否便於菌斑的控制,是否能夠儘可能避免或防止屏障膜細菌污染。
(一)根分歧病變
1.下頜磨牙的Ⅱ度根分歧病變
臨床研究相繼報導GTR治療下頜磨牙Ⅱ度根分歧病變的成功。Jepsen回顧
總結多個臨床研究,指出下頜磨牙Ⅱ度根分歧病變GTR術後六個月的水平探診附著獲得平均為1.51mm,但同時發現各研究結果之間存在較大差異。因此局部病變形態的差異對GTR療效存在一定影響。
影響下頜磨牙Ⅱ度根分歧病變GTR臨床療效的局部解剖形態特點如下圖
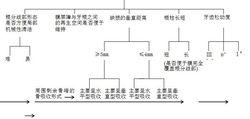 局部解剖形態
局部解剖形態(箭頭方向示GTR術後預後越來越好)
註: Ⅱ°根分歧病變的垂直距離是指根分歧穹窿頂至缺損底部的垂直距離。
2. 上頜磨牙的Ⅱ度根分歧病變
由於上頜磨牙根分叉區較下頜磨牙根分叉區狹窄及頰面凹溝的存在往往導
致器械無法進入該區域,不能有效地徹底清除菌斑、牙石等局部刺激因素或者導致術後牙齦瓣封閉不嚴,易產生膜屏障的細菌污染,影響牙周組織再生。Jepsen回顧總結多個臨床研究,指出上頜磨牙Ⅱ度根分歧病變GTR術後六個月的水平探診附著獲得僅平均為1.05mm 。上頜磨牙的Ⅱ度根分歧病變只涉及頰側根分歧區者,器械較易進入病變區域,去除牙石,操作容易,組織再生程度較大,而涉及近遠中鄰面根分歧,且鄰牙無缺失者,器械操作上較困難,則會在一定程度影響GTR術後組織再生程度。
3. 上下頜磨牙的Ⅲ°度根分歧病變
由於Ⅲ°根分歧病變受有限的剩餘牙周韌帶細胞來源的影響及病損表面明顯的牙齦退縮所造成的根分歧部的過早暴露,往往導致其預後不良,組織學研究證實III°根分歧病變GTR術後,已癒合的根分歧區所形成的牙周韌帶排列紊亂,所形成的新骨也沒有完全填滿病損區域。即使一些臨床研究聯合套用膜屏障與某種骨移植物,其臨床療效——附著水平的獲得與骨量的增加也沒有較大的改善,這些研究表明上、下頜磨牙的Ⅲ°度根分歧病變經GTR治療後並不能達到其預想的臨床治療目的。
 角型骨缺損
角型骨缺損(二)垂直型骨吸收(角型骨缺損)
註:垂直型骨吸收的深度是指殘餘牙槽骨骨嵴頂至缺損底的垂直距離,骨缺損的深度越深,則組織再生量越明顯,但再生組織量與原缺損總量的比值在這種情況下無明顯差異。寬度是以X--Ray 片上垂直型骨吸收後殘餘骨壁與病變累及牙的牙齒長軸之間所形成的角度來表示。
對於垂直型骨吸收周圍骨壁的數目即三壁袋,二壁袋,一壁袋形態及分布對於GTR療效的影響尚存在爭議。Cortellini P臨床研究發現,垂直型骨吸收GTR治療術後,深的三壁袋的再生程度為95%,深的二壁袋的再生程度為82%,一壁袋為39%,而也有報導指出剩餘骨壁數目與臨床療效之間不存在相關關係。但從理論上來講三壁袋或二壁袋較一壁袋有更多個方向的牙周再生細胞來源,便於維持一定的組織再生空間。但當套用具有自我支持作用的膜或聯合套用一定骨移植物時,這種影響又不復存在。
(三)牙齦的厚度
經研究證實厚度≥1mm的牙齦組織瓣對於局部缺血有更大的抵抗力,因此雖然覆蓋在無血管分布的膜屏障表面,對於其易引起的血供障礙仍有一定的適應能力,並且其手術後牙齦退縮程度也有明顯小於薄(<1mm)的牙齦組織,可以更大程度地防止屏障膜的暴露,減少膜被細菌污染的機率。
一般狀況的選擇
(一)患者的局部口腔衛生狀況
在GTR術前,即患者經過牙周基礎治療如齦上潔治,齦下刮治後,口腔內菌斑控制指數(O'Leary's Plaque control record PCR)應維持在10%——20%。而且口腔內除術區外應無剩餘感染性病灶的存在。
(二)患者行為、心理、遺傳特點
1、吸菸
流行病學調查及長期臨床研究發現吸菸者中牙周病發病率及嚴重程度均明顯高於非吸菸人群,並且指出吸菸可通過影響局部血液循環和導致多形核白細胞功能異常,從而可延緩傷口癒合,影響組織再生。Stavropoulos A 發現牙槽骨垂直型骨吸收患者經GTR治療後,吸菸患者組的牙周組織再生程度低於不吸菸組。Trombelli通過對牙周治療後的患者長期跟蹤研究發現,每天吸菸量高達十隻以上的患者在牙周手術治療後其療效差於不吸菸患者。
2、口腔衛生習慣
GTR術前術後,經專業口腔衛生指導,口腔自潔措施能夠做到及時、有效,菌斑控制效果較好者,其局部缺損的組織再生程度往往高於口腔衛生習慣較差的患者,因此,良好的口腔衛生習慣,患者自身較有效的菌斑控制是GTR術成功的基礎。
3、依從性
依從性是指受試者在試驗過程中對於處理因素的服從程度,具體地指患者對醫囑的執行程度,患者是否遵循治療計畫按時複診,進行口腔專業維護,是否在日常生活中遵循有效的口腔清潔措施,是否注意術區的保護,避免機械性創傷都將直接關係到GTR術後組織癒合,從而影響到組織再生的程度。
心理精神因素及遺傳因素將通過對機體易感性及組織癒合能力方面的影響,從而導致GTR術後組織再生程度的差異。
(三)患者系統疾病史
尚無專門研究探討患者系統性疾病對於GTR臨床療效的影響程度。然而,一些系統疾病對於牙周組織的破壞程度和患者對於牙周常規治療反應的影響已有大量研究證實,如糖尿病、類風濕性關節炎等,另外,高血壓、心臟病等外科手術的禁忌症等也應在臨床醫師選擇病例時的考慮範圍之內。
術式的選擇
(一)垂直型骨吸收常用的手術方法
1. 傳統術式 指採用常規翻瓣術或改良式Widman氏翻瓣術,即非專門為GTR術設計的手術方法。這種方法缺陷在於不能完全保留牙齦乳頭組織,因此無法保證在牙間隙處屏障膜表面的完全關閉。其主要的術後併發症是齦裂和膜屏障的暴露。
2. 改良式牙齦乳頭保留術(Modified papilla preservation technique,MPPT)
主要為採用病損所累及的牙齦乳頭頰側角化牙齦基底處水平切口附加近遠中頰側的溝內切口,以進入牙齒之間的牙齦組織內。其相應的縫合方法為水平交叉褥式縫合附加間斷縫合(如圖1、2)。褥式縫合主要是達到使組織瓣減張的目的,牙齦乳頭的完全閉合則是通過間斷縫合來實現。該術式主要可以保證術後長時期內牙齒之間的牙齦組織的完全關閉,有效地防止膜屏障的暴露和其冠向移位。它主要適用於牙間隙較寬者(在牙間組織水平,寬度>2mm),尤其在前牙區,涉及美觀問題的區域。其相應的屏障膜應選用具有自我支持作用的膜或有支持物(如骨移植物)的屏障膜。
3. 簡化牙齦乳頭保留術(Simplified papilla preservation flap)由始於患牙頰側軸角處,止於病損累及的牙齦乳頭組織中點的斜行切口,附加鄰牙溝內切口以進入病損。其中斜向切口應儘量與牙齒長軸相平行以避免過多損失牙齦乳頭組織,其縫合方法主要由旁路水平褥式縫合減輕頰舌側牙齦組織瓣的張力,牙齦乳頭間斷縫合來實現牙間組織的完全閉合兩種縫合方法組成。其中旁路水平褥式縫合是指在患牙鄰近的健康牙頰側角化牙齦基底處進針,穿過病損累及牙間隙,由舌側對應位置穿出牙齦組織瓣,水平行進一段距離後,再次穿入牙齦組織瓣,牙間隙,於頰側牙齦對應位置處穿出,打結。其中牙間隙處的縫合線應緊鄰鄰牙牙根表面,位於剩餘牙槽骨骨嵴上,以減輕對膜屏障的冠向壓力,防止屏障膜陷入缺損間隙內,導致組織再生空間的減少(如圖3、4)。此法與改良式牙齦乳頭保留術相比較其優點在於解決了後者一些技術上的困難如狹窄的牙間隙處的難以套用及不適合使用無支持結構的屏障膜的問題。此種方法主要適用於狹窄的牙間隙(於牙間組織水平,寬度≤2mm)和後牙區病損。
4. 牙間組織維持術(interproximal tissue maintenance)主要特點為與頰側齦瓣保持連續性的三角形齶側瓣的設計。三角形齶側組織是指乳頭三角,組織瓣的峽部連線齶側齦乳頭三角與頰側瓣,從而保證牙間組織的完全閉合及防止屏障膜的暴露。瓣的縫合主要採用改良式垂直褥式縫合附加間斷縫合。此術式適用於上頜,尤其是上頜雙尖牙,牙間隙至少為2mm。相應的屏障膜的選擇主要為不可吸收性屏障膜或可吸收性膜與骨移植物聯合使用。
(二)根分歧病變常用的手術方法
1. 傳統的方法 指翻瓣術及改良Widman 氏翻瓣術,往往因術後齦緣的明顯退縮致根分歧在術後一周即發生過早的暴露,導致膜細菌污染,影響組織再生,
2. 冠向復位瓣術 在翻瓣術基礎上實施冠向復位瓣術,術後12周仍維持較高的牙齦位置——齦瓣邊緣略位於術前位置的冠方,從而保證了屏障膜完全被覆蓋和避免了根分歧病變的過早暴露。
(三)、骨移植物的選擇
Camargo PM等臨床研究顯示骨移植物與膜屏障聯合套用將明顯改善臨床附著水平及骨再生量,然而Minabe M則指出骨移植物的聯合套用並沒有給GTR術帶來如何附加的好處,其所引起的臨床指標的改善的性質還有待考證是否為真正的牙周組織再生,其效應是來源於移植物誘導骨再生的能力抑或來自其對膜屏障的支持,從而維持一定組織再生空間的作用尚需進一步探討。
(四)、根面平整術的選擇
患牙根面及骨壁表面所有的肉芽組織都應通過機械性措施(如刮治)或超音波儀器徹底清除, 因此牙根表面的機械預備是GTR術的必備條件。而根面的化學性處理如四環素族藥物及釉基質蛋白的套用研究顯示其在牙周再生治療中的套用前景。
術區局部細菌污染膜屏障往往是GTR術失敗的常見原因。引導牙周組織再生術屏障膜的細菌污染主要原因為術前牙齦形態不良或術後其表面牙齦退縮導致膜暴露,進而為口腔內牙周致病菌如Porhyromonas gingivalis, Actinobacillus actinomyctetemcomitans, Bacteroides forsythus等污染。術後4—6周內屏障膜的暴露發生率為65—100%。其次由於牙根解剖形態的不規則如釉突、牙根表面凹溝的存在,導致齦瓣邊緣無法與牙根緊密結合,以致細菌侵入,再者也可由於所套用的屏障膜組織結合性較差,導致膜與牙齦上皮間形成假性牙周袋,致使屏障膜的外表面被細菌污染。一旦發生膜的細菌污染,那么牙周致病菌可以對牙周組織再生將有特殊的抑制的作用,因此,採用相應的外科手儘量減少膜的暴露及局部或全身抗生素的套用對於儘量減少細菌污染,保證牙周組織再生的順利進行尤為重要。
(五)、GTR屏障膜的選擇
GTR術所需屏障膜必須具備一定的維持再生空間的能力、組織結合性及生物相容性。依據其是否可生物性降解分為可吸收性和不可吸收性膜屏障。其中不可吸收性屏障膜還出現了一種具有鈦合金自我支架的聚四氟乙稀膜,臨床易操作,不易向缺損深處塌陷,具有較高的維持再生空間的能力,不僅可以引起垂直型骨吸收和根分歧病變最大程度的組織再生,甚至可以引起水平型骨吸收處出現牙周組織再生。但由於不可吸收生物性膜共有的需二次手術取出,並且二次手術後易導致再生組織暴露的缺點,故部分臨床醫生傾向於使用可吸收性膜,並經臨床研究證實其療效與不可吸收性膜相似,且彌補了不可吸收性膜二次手術的缺陷,但其臨床操作難度高於不可吸收性膜,且較易發生膜塌陷,影響組織再生空間的大小。它主要包括人工合成物屏障膜(如聚乳酸膜)和膠原膜。膠原膜不僅具有組織同源性和生物降解性,而且對於人成纖維細胞有趨化誘導作用。但由於其膠原交聯程度的不同,往往導致體內降解時間長短不一,療效差別較大。
臨床上可吸收性膜較適用於骨缺損局部有支持性骨結構,如II度根分歧病變周圍骨嵴呈垂直型骨吸收,鄰面骨嵴高度近釉牙骨質界水平,或垂直型骨吸收牙間隙較窄(≤2mm)者;而骨缺損局部無支持性骨結構或垂直型骨吸收牙間隙較寬(>2mm)者選用不可吸收性膜或可吸收性膜與骨移植物聯合套用為佳。
(六)、臨床療效評估方法的選擇
GTR術臨床療效評估指標主要是治療前後牙周袋探診深度的測量、臨床附著水平的測量、X線檢查、牙齦退縮量的測量以及牙齦出血指數的測定等。但這些方法存在明顯的缺陷,臨床牙周探診往往由於檢查者力量的不同,探診方向、部位的不同,探診尖端形狀的不同,以及局部組織阻力的不同往往可影響測量的準確度,導致一定的誤差,其最小誤差一般只能控制在±1mm左右。X線檢查通常用來評價治療前後硬組織的改變,但普通X線測量卻無法保證治療前後投照位置與投照角度的一致性,故不能為硬組織的改變提供有力的依據。針對傳統臨床療效評價方法的不足,許多學者致力於尋找客觀的、有效的、準確的新的牙周病診斷技術。數字減影分析平行定位投照的X線檢查結果可以定性定量測量垂直型骨吸收骨組織的癒合及礦化過程,並且其變化與臨床組織癒合和軟組織的成熟程度相一致, 數字減影分析同樣可以作為根分歧病變組織再生程度的客觀評價。
併發症
術後併發症包括疼痛、術區腫脹、出血、感染。此外還可能有牙根敏感、暫時性牙齒鬆動度增加、牙槽嵴頂骨吸收、組織瓣壞死或穿孔、牙齦或牙周膿腫、牙齦外形不規則、牙根吸收或骨固連、藥物反應等。如果發生術後併發症,應當及時和恰當處理,包括止血、充分鎮痛,局部或全身使用抗生素。
引導組織再生術在根尖外科手術中的套用進展
根管治療是治療牙髓病、牙髓源性根尖周病的常用方法, 其2~10年的隨訪成功率為86%~93%; 牙髓源性遷延不愈的根尖周病變也能通過根尖外科手術得到有效治療, 尤其是“ 現代根尖外科手術”的概念提出後, 其成功率也由傳統根尖外科手術的59%提升至94%。但是對於牙周牙髓聯合病變、大面積根尖周病變、頰舌側穿通病變等患牙, 常規根尖手術後癒合較慢, 根尖周組織多以修複方式、並非再生的方式癒合。近年來, 引導組織再生術(guided tissue regeneration, GTR)在該類疾病中套用越來廣泛, 顯著提高了根尖外科手術的成功率。2011年Naylor等調查了1 129位美國牙髓病醫生髮現, 超過40%在根尖手術中使用過GTR。本文就近年來引導組織再生術在根尖外科手術的套用進展作一綜述。
注意事項
術後應注意:①可能會出現的疼痛、腫脹、牙齒酸軟、暫時性鬆動度增加等不適和併發症,但這些症狀慢慢會減輕消失。術後如果因牙根暴露,發生牙本質過敏者,可複診進行脫敏治療;②24小時內暫時不要刷牙,可用漱口液含漱。24小時後非手術區可刷牙,但要注意防止術區牙周塞治劑脫落。一般2周后複診拆除塞治劑及縫線後,可用軟毛牙刷刷術區;③術後24小時內進半流質食物或軟食,用非手術側咀嚼,避免進食熱燙或刺激性的食物和飲料。
GTR術後6周內不要探查牙周袋。術後組織以長結合上皮形式癒合,不能形成新的結締組織附著。但長結合上皮已被證實在菌斑控制良好的情況下,能維持長期穩定的臨床療效。
引導牙周組織再生術臨床套用可以減少牙周袋的深度,增加牙周附著水平,促進牙槽骨再生,從而改善牙齒的功能,延長牙齒的使用壽命。但對於臨床醫生來說,只有在了解GTR技術臨床療效的影響因素基礎上,對其加以控制或利用,才能保證獲得穩定的臨床治療效果。