概述
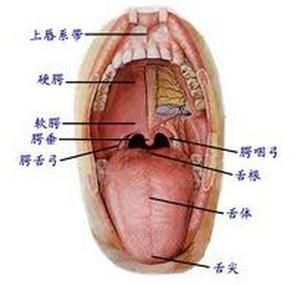 口腔示意圖
口腔示意圖病因
1、異物長期慢性刺激
 吸菸
吸菸基因的變化
短期刺激的變化會存在細胞的記憶中,如細胞內本來的基因有缺陷,不論缺陷何時發生,都會促使受影響改變的細胞很快變成癌細胞。癌細胞與正常細胞一樣存在體內,但它會像電腦般,將外界給予的刺激一點一點地儲存在記憶中,等待有一天累積的刺激無法負荷時,便成為癌細胞。HPV
通過口交傳播的人類乳頭狀瘤病毒(HPV)感染,是近幾年口腔癌病例激增的一個不容忽視的主要因素。臨床表現
口腔黏膜顏色發生變化:如變白、紅、褐、黑且無法抹去。正常的上皮是粉紅色偏紅,出現白色或紅色兩極化的顏色是不正常。如紅中帶白,則是比較嚴重的狀況,再如舌尖出現深紅中帶有白色點狀,90%是早期口腔癌。潰瘍:超過二周以上尚未癒合的口腔黏膜潰瘍。
早期症狀
1、腫塊:口內或頸部有不明原因之腫塊(觸摸時不一定有疼痛感)。2、舌頭運動與知覺:舌頭之活動性受到限制,導致組嚼,吞咽或說話困難,或舌頭半側知覺喪失,麻木,皆應儘早查明原因。
3、顎骨與牙齒:顎骨的局部性腫大,導致臉部左右不對稱,有時合併知覺異常〈如下唇麻木感〉,或牙齒動搖等症狀。
鑑別診斷
影象學診斷
放射性核素檢查除能提供舌甲狀腺、口腔癌骨轉移信息外,在診斷口腔癌本身中尚少見套用。超音波檢查在口腔癌中亦少見套用。X線平片及斷層攝影在口腔癌侵犯上、下頜骨及鼻腔副鼻竇時能提供較多有價值的信息,但對口腔癌的定位信息、腫瘤侵犯範圍特別是侵犯原發灶周圍軟組織的情況尚不能滿足臨床醫生診斷與制定治療計畫時的需要。CT則在相當大的程度上彌補了上述要求,但CT不應作為常規的檢查手段,應在取得詳盡病史、體檢及其他檢查材料的基礎上有選擇地套用。細胞學與活組織檢查
脫落細胞學檢查適用於病變淺表的無症狀的癌前病變或病變範圍不清的早期鱗癌,適用於篩選檢查。然後對陽性及可疑病例再進一步作活檢確診。對一些癌前病變還可進行脫落細胞學隨訪。此法病人易於接受。但60%的口腔早期鱗癌變細胞直接突破基底膜向下浸潤而表層上皮正常,脫落細胞學檢查常呈陰性結果。對口腔鱗癌的確診一般採用鉗取或切取活檢,因其表面黏膜均已潰破或不正常,且位置淺表。應避開壞死、角化組織,在腫瘤與周圍正常組織交界處採取組織,使取得的材料既有腫瘤組織又有正常組織。鉗取器械應鋒利,以免組織受擠壓變形而影響病理診斷。若組織受壓變形,應另行取材。對黏膜完整的黏膜下腫塊可採用細針吸取細胞學檢查。
自我檢查
 口腔檢查
口腔檢查1.檢查面部與頸部在檢查頸部時,要儘量向後仰頭,查看下頜骨區和頸部有無異常;再用手分別觸摸左右兩側的頸部和下頜骨區,試試兩側感覺有無不同。
2.檢查唇部先用眼睛觀察上下嘴唇的外側,再用手觸摸。然後用拇指和食指向下拉開下嘴唇檢查內側,最後查上嘴唇內側。
3.檢查牙齦拉開口唇檢查牙齦,並用食指觸摸,看是否與上次檢查時一樣。
4.檢查頰部輕閉嘴,將拇指與食指放在嘴角向外拉開,用眼睛觀察,同時用手觸摸側頰部,看有無異常。
5.檢查舌癌伸出舌頭,用手墊上紗布抓住舌頭,觀察與觸摸舌面,並分別向左右方牽拉舌頭,觀察舌兩側。
6.檢查舌底將舌儘量上抬抵住膊部,觀察與觸摸舌底,檢查是否異常。
7.檢查咽部與上齶發“啊”音,在光亮處觀察咽部;然後頭部稍向後仰,觀察並觸摸上齶部。
疾病分類
1、唇癌唇癌大多是唇紅緣癌,表現為唇紅緣狹窄,呈蒼白色,下唇多見。患者多是男性,老人。發病因素與年齡和日光照射有關。光照性或老年性角化病和彈力組織變性患者易發生唇癌。唇紅緣癌的表現類似於皮膚癌,基底細胞癌不發生在
口腔黏膜,但鄰近皮膚的基底細胞癌可累及唇紅部。唇連合處黏膜癌的癌前病變多為結節性白斑且常伴白色念珠菌感染。
2、頰癌
頰癌主要位於頰黏膜後部,常延伸至上、下前庭溝。東南亞地區頰癌是最常見的口腔癌。頰癌的發生與嚼檳榔菸草習慣有關。
3、口底癌
口底癌常位於口底前部近中線處。進展期病例中常擴展至舌。口底或舌下白斑或紅斑的癌變危險性較高。
4、舌癌
常為外生性生長伴發潰瘍。有時白斑是舌癌的惟一表現。舌癌多發生在舌前2/3的側緣和舌腹面,約25%左右的舌癌發生在舌後1/3處。
5、齶癌
較少見。常表現為齶部包塊,表面平坦,後期潰瘍,較少向深部生長。潰瘍常位於硬齶中線的一側。吸菸者齶癌發生率較高。其癌前病變為吸菸性齶部角化症。
6、牙齦癌
牙齦和無牙頜牙槽嵴處黏膜的組織結構不同,但牙齦和牙槽突的癌統稱齦癌。常早期出現潰瘍伴有白斑。齦癌常類似於炎性病損
治療
手術切除
手術切除是治療口腔癌最有效的方法之一,如果醫生有把握能切除原始腫瘤與頸轉移灶切不危機重要組織,比如頸內動脈/頸總動脈/腦組織等的話,可以選擇手術治療。但是選擇手術治療的患者也必須要符合以下幾個條件才可以:1、無遠處轉移;
2、病變屬放療效果差者;
3、手術切除引起的口腔功能損傷不大的。
通常口腔癌病人初次就診時很少伴有遠處轉移的。當然也不排除這種情況,口腔腺樣癌就會較早的發生遠處轉移,但是鑒於此癌病程較長,原發灶尚可切除者依然可以考慮手術治療。總體來說,手術治療的局限性較大。
放射治療
放療無論是單用還是外科手術綜合套用,都會起到很大的作用。一般分為以下幾種使用情況:1、外放射治療
適合因為多種原因不能使用間質、手術綜合治療、治療後局部復發、病變廣泛行姑息治療的患者。
2、術前放療
主要是為了控制癌細胞在手術時的散播,同時也可以將腫瘤體積縮小,讓原來不能進行手術治療的腫瘤病灶轉換成可以使用手術的。可以提高手術的切除幾率,減少局部的復發。
3、術後放療
主要是用來輔助手術治療,清掃癌腫細胞或者病理檢查之後提示邊緣有癌組織、切緣距離腫瘤組織邊緣小於半厘米的患者。
4、口腔筒照射
主要用於病灶淺的小病灶,癌瘤的侵潤度也小於0.5cm。口腔筒照射是一種加量照射技術,使用時可以讓頜骨受量減少,腫瘤區劑量提高,有減少後期的併發症的作用。
放射治療通常需要跟其他治療手段結合使用,要根據患者病變部位、浸潤範圍、轉移程度以及患者的身體狀況來綜合制定治療方案。
通常以下幾種病情用放療效果會差一些:
1、癌侵犯或者緊貼骨質的,比如牙齦癌、硬齶癌或舌、頰黏膜、口底等處癌侵犯上、下頜骨的情況。因為骨組織容易受到放射線的損傷,就算能達到治療效果,骨質也會被損壞,還需要進行另外的手術來補救。
2、已經有明確的頸轉移灶的,很難用放療,需要手術。如果原發癌小的話,可以嘗試用放療來控制,但是放療從開始到結束最少需要兩個月時間,到時候恐怕頸轉移灶會難以手術,所以可以嘗試使用原發灶與頸轉移灶的聯合根治術比較好。
3、口腔腺上皮來源的癌、疣狀鱗癌、鱗癌中心壞死對放療不敏感者。
化學治療
頭頸部癌大多屬於鱗癌,對化療敏感性低,所以很少單獨使用化療,常與放療與手術治療綜合套用。據大量臨床使用證明,用於頭頸部癌的化療藥物主要有:甲氨喋呤(MTX)、博來黴素(BLM)、順氯氨鉑(DDP)和5-氟尿嘧啶(5-FU)、羥基它里寧。通常單一用藥效果差,需要多藥聯用,放射、手術配合治療。生物細胞治療
生物細胞治療通過從患者自體外周血中分離出單個核細胞,經過體外激活、修飾、擴增後分6次回輸到患者體內,調節和增強患者的免疫功能或直接殺傷腫瘤細胞。此方法對於癌細胞具有很強的定向殺傷力,在清除癌細胞的同時對正常免疫細胞卻沒有任何損傷,還能修復人體免疫機能,減輕患者症狀,延長患者生存期。它不添加任何藥物成分,不損傷機體免疫功能,不增添治療時的疼痛感,無明顯毒副作用,是腫瘤治療的最安全綠色的方法。
生物細胞治療的整個治療過程分為外周血單核細胞採集、體外誘導及回輸三部分。先套用血細胞分離機分離患者全部外周血中的單個核細胞,而其他血液成分則原封不動地還給患者。然後將分離出的細胞送至專門的實驗室進行體外培養及誘導,獲得DC和CIK細胞,7天以後再分次將增殖數倍的細胞回輸至患者體內,直接殺傷患者體內殘餘的腫瘤細胞,增強患者的免疫功能,延長腫瘤患者的生存期並提高其生活質量。整個操作過程均在無菌環境下進行,保證了治療的安全性。同時,因為DC-CIK細胞是誘導、激活的自體細胞,沒有通常放療、化療後明顯的毒副反應。
預防
 口腔癌預防
口腔癌預防2.治療經久不愈的口腔潰瘍。要及時適量補充維生素;不要長期濫用抗生素,以避免體內菌群失調,造成白色念珠菌感染。
3.注意檢查口腔是否存在黏膜白斑等癌前病變。及時拔除歪斜的牙齒,去除牙的銳尖,治療其旁邊受摩擦的頰黏膜或舌側潰瘍,使白斑消除,防止癌變。
4.定期進行口腔檢查。追蹤隨訪觀察黏膜白斑的變化,根據病情每半年至一年複診一次,當發現白斑增厚伴顆粒樣增生和潰瘍時,有惡變的可能,應作病理檢查以確診。 5.飲食注意。據有關資料統計,口腔白斑的發生與喜吃燙、辣食物等飲食習慣有關。白斑是一種口腔癌癌前病變,一般好發於40歲以上者。白斑轉化為癌,主要與局部是否繼續受到物理化學刺激有關。因為口腔黏膜白斑的早期症狀如口腔黏膜粗糙等並不明顯,患者對此不重視,往往不能及時發覺和主動就醫,導致口腔癌的發生率升高。因此,喜燙、辣食物者應經常注意自己口腔有無白色的無法祛除的粗糙斑塊,若黏膜有粗糙或有異物感或味覺有改變應儘早求醫。如有白斑,要經常注意白斑的變化,如白斑周圍出現紅斑、斑塊變硬,甚至有出血、潰瘍等現象要特別警惕。
相關研究
英國癌症研究會等機構的研究人員發現,名為FRMD4A的蛋白質在口腔癌中起著關鍵作用。這種蛋白質會促進癌細胞生長,機體中這種蛋白質的含量越高,癌症就越容易擴散,或是越容易在治療後復發。
動物實驗顯示,如果使用藥物阻礙這種蛋白質的功能,則癌細胞的生長會被抑制,患有口腔癌實驗鼠的生命得以延長。
腫瘤靶向新技術--緩釋庫療法
緩釋庫療法是在B超、CT的引導下,將緩釋劑、化療藥物、免疫佐劑聯合形成的一種抗癌組合藥物經皮膚直接穿刺,注入到實體腫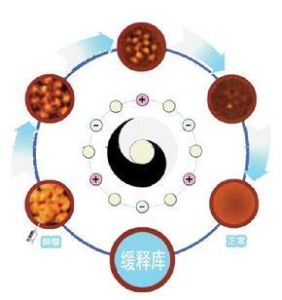 圖
圖適應症:鼻咽癌、口腔癌、肺癌、食道癌、胃癌、腸癌;肝癌、膽囊癌、膽管癌、胰腺癌、腎癌、膀胱癌;子宮癌、卵巢癌、乳腺癌、前列腺癌、睪丸癌;甲狀腺癌、皮膚癌、惡性淋巴瘤、骨腫瘤、原發或轉移的各種實體腫瘤。