疾病概述
胸腔內脊膜膨出是在胚胎髮育過程中,因中胚層發生障礙,引起神經管閉合不全,若椎管向腹側開放和一側椎板缺如產生半椎體、椎板裂,使脊膜向胸腔突出。病變常可涉及一個或多個椎體。發生在椎體腹側的脊膜膨出並向胸腔突出者,稱胸腔內脊膜膨出,屬罕見的先天性畸型,內容為腦脊液,多見於椎體右側,同時伴肋骨畸形、脊柱側突和多發性神經纖維瘤。
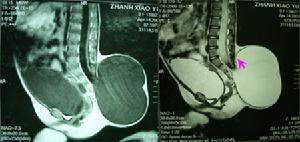 圖示
圖示疾病症狀
臨床上在小兒時期甚少引起特殊症狀,但常有咳嗽和呼吸道感染 ,經X線攝片檢查發現胸腔腫塊陰影。往往到成年後才出現症狀,如吞咽困難 、 嗆咳 、 呼吸困難或發紺等表現。
病因
由於先天性因素致椎板閉合不全,同時存在脊膜脊髓、神經向椎板缺損處膨出病因尚不明了此症多發於脊柱背側的中線部位,以腰骶段最為常見少數發生在頸段或胸段。個別情況有自椎旁經由擴大的椎間孔向椎管側面突出者,或膨出囊向咽後壁、胸腔腹腔及盆腔內伸展脊膜膨出一般為單發多發者較少見。脊膜膨出有時與先天性腦積水並存。
脊膜膨出發病機制
依照病理與形態以及合併的畸形組織可分為下述三類。
1.脊膜膨出 在背部中線未閉合的椎板處的軟組織內膨出一囊狀物,其包囊大小不等,基底寬窄不一,表麵皮膚多屬正常皮下層的深面薄膜即膨出之硬脊膜,形成膨出囊之內襯,與皮膚共同組成囊腫樣包塊。囊內充滿了無色、透明的腦脊液,無神經組織,或僅見一條細纖維束帶連至脊髓表面。囊頸通常較細小。椎管內的脊髓為正常形態少數病人的膨出囊外表皮膚呈瘢痕樣改變。
2.脊髓、脊膜膨出 脊膜囊從椎板缺裂處膨出,大小不一,基底多較廣囊內襯裡為硬脊膜,囊頸一般較寬。囊內容物有兩種情況:
(1)一種為伴有少數神經根突向囊內、並附著於囊壁,也即膨出囊記憶體在有神經根和腦脊液的成分
(2)另一種為腰骶部脊髓、脊膜膨出囊內有脊髓及神經根突入和附著。脊髓與神經組織有的突入至囊內之後,又捲曲、返回於椎管的硬脊膜囊內
膨出囊內充有腦脊液有時囊內為纖維束帶分隔成小房或小囊。突向囊內的脊髓與神經組織可能與囊壁之間只有疏鬆之粘連,但有的則與囊壁呈堅固性粘連,甚至融合為一體而難以分離。因此神經損害的程度差別甚大。一部分病例包囊表面的皮膚菲薄,或為瘢痕樣,個別情況呈鱗狀上皮癌樣改變。
部分脊膜膨出與脊髓、脊膜膨出及脂肪瘤合併存在,稱為“脂肪瘤型脊膜膨出”合併“脂肪瘤型脊髓和(或)脊膜膨出”。此種病變有時包塊很大,其基底多較寬大,且包囊肥厚。
3.脊髓外露或脊髓膨出 此型最為嚴重臨床較為少見椎板缺裂較寬,椎管與硬脊膜廣泛敞開,脊髓與神經組織直接顯露於外其外表只有一層蛛網膜,一般不形成囊性包塊,可見其內的脊髓與神經根組織與搏動,多有神經組織的變性。有時尚有一層硬脊膜覆蓋
治療
1.處理原則此類病變在處理原則上均應採取手術治療,通常手術時期愈早則效果愈好。
2.手術基本要點
(1)切除脊膜膨出囊和修補軟組織缺損對單純性脊膜膨出者經此手術可以獲得治癒。
(2)探查脊髓與神經根向脊膜囊內膨出的情況,宜在手術顯微鏡下將其進行游離和分解,使之還納於椎管內絕不能盲目地予以切除。
(3)脊髓脊膜膨出手術時,通常需要向上、向下擴大椎板切開範圍以便於對椎管內進行探查和處理,這有利於將膨出神經組織的還納。
(4)對合併腦積水、且出現顱內壓增高症狀者應先作腦積水分流術以緩解顱內高壓索第二步才作脊膜膨出切除修補術。
(5)伸向咽後壁、胸腔、腹腔盆腔的脊膜膨出包塊常需進行椎板切開並邀請相關學科醫師施行咽後、胸腹、盆腔內的聯合手術。
3.麻醉與體位手術多在局麻加強化麻醉下進行也可根據情況採取基礎麻醉或全麻網。一般取俯臥位。手術切口視包塊大小形態而採用直切口或橫切口而直切口則較有利於向上、下擴大椎板切開進行探查。
4.手術步驟第一步作皮膚切開游離脊膜囊至靠近椎板缺裂處若膨出囊過大應先用穿刺針排出囊內液體以便縮小其體積,並探查需要擴大椎板切開範圍;第二步作囊內容物探查,游離神經組織並按其不同情況進行處理達到使神經組織還納的要求尚可同時作椎管內探查;第三步切除與修補膨出囊,以及加強縫合修補其外之肌膜層。骨缺損無需作修補。
5.嬰幼兒手術對嬰幼兒的脊髓、脊膜膨出手術時需結合其周身情況與承受手術的耐力進行綜合考慮手術中的輸液、輸血應有保障這很重要以免術中發生失血性休克而出現生命危險。
6.特殊類型脊膜膨出的處理例如突向咽後壁、胸、腹盆腔者需要施行聯合手術其處理原則基本相同。
手術後套用抗生素防止感染,並需預防發生腦脊液漏,以保證修復手術的成功。
影像診斷
X線攝片發現椎體或椎板有缺損,在後縱隔發現圓形或卵圓形邊緣光滑的陰影,密度較主動脈或實質性腫瘤力低。超音波檢查和CT檢查為囊性腫塊和發生骨質缺損,椎管充氣造影可進一步確診。
