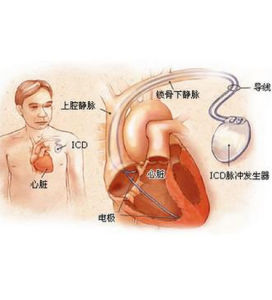
疾病概述
 竇性心律失常
竇性心律失常①呼吸性竇性心律失常(時相性心律失常);
②非呼吸性竇性心律失常;
③室相性竇性心律失常;
④竇性心律的起步現象;
⑤成對出現的竇性心律及竇房結內遊走節律。
疾病類型
 竇性心律失常
竇性心律失常2.非呼吸性竇性心律失常(nonrespiratorysinusarrhythmia)比呼吸性竇性心律失常少見,與呼吸周期無關。可見於老年人,偶見於健康人,心臟病患者比無心臟病患者多見,尤其有冠心病者。在顱內壓增高、腦血管意外、腦功能不全者也可發生。精神因素、藥物因素(如套用洋地黃、嗎啡、阿托品等)亦可引起非呼吸性竇性心律失常。
3.室相性竇性心律失常(ventriculophasicsinusarrhythmia)是竇性心律失常的一種特殊類型,指QRS波群的出現可以改變竇性P-P間期的時距。室相性竇性心律失常多見於竇性心律合併二度和三度房室傳導阻滯患者,也見於伴有完全性代償間歇又無逆行心房傳導的室性期前收縮與房室交接區性期前收縮者。
常見病因為心肌病、冠心病、心肌炎,亦見於結締組織病、代謝或浸潤性疾患,不少病例病因不明。病因不明者占37.9%。SSS病程發展大多緩慢,從出現症狀到症狀嚴重可長達5~10年或更長。少數急性發作,見於急性心肌梗死和急性心肌炎。
SSS病理基礎包括竇房結全部或部分破壞、竇房結~心房不連續區,竇房結周圍神經節神經炎症或退行性變和心肌壁病理改變,可有纖維化和脂肪浸潤,退行性變。除竇房結及其鄰近組織外,心臟傳導系統其餘部分,也可能受累,引起多處潛在起搏和傳導功能障礙。合併房室交接處起搏或傳導功能不全的,又稱雙結病變;同時累及左、右束支的稱為全傳導系統病變。
病理生理
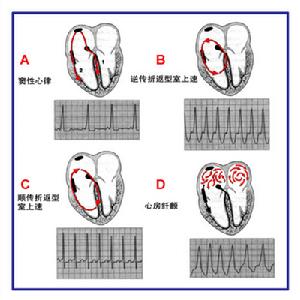 竇性心律失常
竇性心律失常2.非呼吸性竇性心律失常的發生機制可能是由於竇房結起搏細胞自律性強度不穩定所致。
3.室相性竇性心律失常的發生機制認為室相性竇性心律失常發生機制有以下4種可能性:
(1)P-P間期中包含有QRS波群者由於心室收縮使竇房結的供血得到改善,竇房結的自律性增高。P-P間期縮短,心率增快。在不包含QRS波群的P-P間期,由於竇房結的血供相對減少,竇房結的自律性降低,心率則稍慢。
(2)心室收縮時可牽拉竇房結而增高其自律性,使P-P間期縮短。
(3)心室的機械性收縮可反射性地提高竇房結的自律性,使P-P間期縮短。這是因為心室收縮時引起主動脈弓反射,下一次竇性衝動的加快或減慢決定於心室收縮時與其前的P波之間的時間關係。
(4)竇房結動脈從竇房結中穿過,當心室收縮時可引起竇房結動脈的擴張和收縮,竇房結動脈收縮則竇房結的自律性增高,竇房結動脈舒張,則竇房結的自律性減低。認為室相性竇性心律失常實際是鉤攏現象的正性變時性作用所致。
臨床表現
臨床表現輕重不一,可呈間歇發作性。多以心率緩慢所致腦、心、腎等臟器供血不足尤其是腦血供不足症狀為主。輕者乏力、頭昏、眼花、失眠、記憶力差、反應遲鈍或易激動等,易被誤診為神經症,老年人還易被誤診為腦血管意外或衰老綜合徵。嚴重者可引起短暫黑蒙、近乎暈厥、暈厥或阿斯綜合徵發作。部分患者合併短陣室上性快速心律失常發作,又稱慢-快綜合徵。快速心律失常發作時,心率可突然加速達100次以上,持續時間長短不一,心動過速突然中止後可有心臟暫停伴或不伴暈厥發作。嚴重心動過緩或心動過速除引起心悸外,還可加重原有心臟病症狀,引起心力衰竭或心絞痛。心排出量過低嚴重影響腎臟等臟器灌注還可致尿少、消化不良。,慢-快綜合徵還可能導致血管栓塞症狀。診斷檢查
 竇性心律失常
竇性心律失常1.呼吸性竇性心律失常的診斷
(1)同一導聯上,相鄰的竇性P-P間期相差大於0.16s(0.12s)
(2)P-P間期在吸氣時縮短,竇性心率增快;呼氣時延長,竇性心律減慢,P-P間期呈漸短漸長的周期性變化。
2.室相性竇性心律失常的診斷
(1)竇性P波形態相同:此類竇性心律失常,多發生在二度、高度、三度房室傳導阻滯以及伴有交接區性期前收縮與室性期前收縮患者,此時仔細測定可發現。
(2)比較包含與不包含QRS波群的P-P間期的變化特點:兩者之差應大於0.2s。
實驗室檢查:可有引起竇性心律失常的原發病相關實驗室檢查特點。
其他輔助檢查:主要依靠心電圖診斷。不同類型的竇性心律失常心電圖表現各有特點。
1.呼吸性竇性心律失常的心電圖特點
(1)P波:竇性心律失常時,P波為竇性P波,形態恆定,但在Ⅱ、Ⅲ、aVF導聯上,P波形態由於呼吸引起心臟位置的變化可略有改變。
(2)P-P間期:在同一導聯上,最長的P-P間期與最短的P-P間期可相差大於0.16s(0.12s)。
(3)P-R間期:0.12~0.20s。
(4)心率:心率快慢隨呼吸而變化,吸氣時心率增快,呼氣時心率減慢,心率快慢變化的周期相當於一個呼吸周期。
2.非呼吸性竇性心律失常的心電圖特點心電圖特點與呼吸性竇性心律失常相類似。在同一導聯上,相鄰的竇性P-P間期相差大於0.16s(0.12s)。不同之處是P-P間期的變化與呼吸周期無關。心率常突然增快。
3.室相性竇性心律失常的心電圖特點
(1)不包含QRS波群的P-P間期比含有QRS波群的P-P間期長0.2s以上,大多數室相性竇性心律失常屬此類型。
(2)含有QRS波群的P-P間期比不含QRS波群的P-P間期長0.2s以上,此類型又稱變異型室相性竇性心律失常。現認為系鉤攏現象。
鑑別診斷
 竇性心律失常
竇性心律失常1.房性期前收縮P波形態在竇性心律失常時應完全相同,或逐漸發生輕度變化:而房性期前收縮的P′波與竇性P波形態完全不同。竇性心律時P-P間期不完全相同,而房性期前收縮節律改變突然激動提前,其後有不完全代償間歇。
2.二度Ⅰ型竇房阻滯竇性心律失常時P-P間期變化是逐漸縮短後又逐漸延長,而二度Ⅰ型竇房阻滯P-P間期逐漸縮短後緊接著為一個長間歇,於此間歇後P-P間期又逐漸縮短,與呼吸周期無關。而竇性心律失常P-P間期的改變與呼吸周期有關,當暫停止呼吸時竇性心律失常消失。
3.不規則二度竇房阻滯竇性心律失常時P-P間期呈逐漸縮短和延長。其變化與呼吸周期有密切關係;而二度竇房阻滯時P-P間期突然發生延長,與呼吸周期無關。
治療方案
 竇性心律失常治療
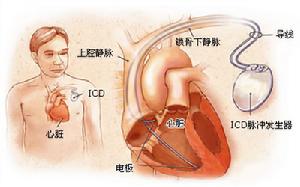
竇性心律失常治療治療應針對病因,無症狀者可定期隨訪,密切觀察病情。心率緩慢顯著或伴自覺症狀者可試用阿托品、舒喘靈口服。雙結病變、慢-快綜合徵以及有明顯腦血供不足症狀如:近乎昏厥或昏厥的患者宜安置按需型人工心臟起搏器,房室順序按需起搏器較VVI更符合生理要求。合併快速心律失常的,安裝起搏器後再加用藥物控制快速心律失常發作。有用程控自動掃描復律器治療慢-快綜合徵,心動過緩時按VVI起搏,心動過速發作時則由VVI轉為VVT,發放掃描刺激或短陣快速刺激中止心動過速發作。病竇綜合徵患者禁用可能減慢心率的藥物。心房顫動或心房撲動發作時,不宜進行電復律。
預後預防
 竇性心律失常
竇性心律失常如果竇性心律失常(特別在高血壓、冠心病或老年人)以竇性心動過緩為主時,要警惕病竇綜合徵的可能性,要詳盡觀察,以防疏漏。
預防:
1.積極防治原發病,及時消除原發病因和誘因是預防本病發生的關鍵。
2.如竇性心律失常以竇性心動過緩為主,要警惕病態竇房結綜合徵的發生,進一步檢查以明確診斷。
3.注意生活和情志調理,應飲食有節、起居有常,不妄作勞。
積極防治原發病,及時消除原發病因和誘因是預防本病發生的關鍵。