治療藥物
曲安奈德
主要體徵
中心凹反光不規則和模糊,中心凹區增厚合併或不合併視網膜內囊腫。
其他體徵看不見黃斑下脈絡膜血管形態。嚴重的病例可出現玻璃體細胞,視神經腫脹和斑點狀出血。可以形成引起永久性視力障礙的黃斑板層裂孔。
病因
(1)幾乎所有內眼手術後均有可能出現,包括雷射光凝和冷凝手術。白內障術後的發病高峰約在術後6-10周。發病率隨傷口玻璃體嵌頓、虹膜脫出和玻璃體脫失等手術併發症的出現而增加。
(2) 糖尿病性視網膜病變。
(3) 視網膜中央靜脈阻塞(CRVO)和視網膜分支靜脈阻塞(BRVO)。
(4) 葡萄膜炎,特別是中央葡萄膜炎。
(5) 視網膜色素變性。
(6) 使用局部滴眼劑:如腎上腺素、地匹福林等,尤其是白內障術後的患者。停藥後黃斑囊樣水腫常可逆轉。
(7) 視網膜血管炎:如視網膜靜脈周圍炎(Eales病)、Behcet病、肉樣瘤病、壞死性血管炎、多發性硬化、巨細胞病毒性視網膜炎。
(8) 視網膜毛細血管擴張症,如外層滲出性視網膜病變(Coats病)。
(9) 老年性黃斑病變(ARMD):通常有長期存在的脈絡膜新生血管膜(CNVM)。
(10)其他:眼內腫瘤,高血壓,結締組織病,常染色體遺傳性CMR等。
(11)假性黃斑囊樣水腫:FFA無滲漏。如煙酸性黃斑病變(用相對高劑量的煙酸治療高膽固醇時)、性連鎖遺傳性視網膜劈裂症、Goldmann-Fvare病、視網膜前膜形成。
檢查
(1) 病史:近期是否有內眼手術史,糖尿病史,以前是否有葡萄膜炎或眼部感染,夜盲或眼病的家族史,是否有用藥史,包括局部使用腎上腺素、地匹福林等藥物。
(2) 詳細的眼部檢查,包括對周邊眼底的評估(需要壓迫鞏膜檢查周邊部)。檢查黃斑部最好用裂隙燈結合三面鏡、前置鏡或60/90D透鏡。
(3) FFA常常顯示早期中心凹周圍毛細血管有螢光滲漏,晚期有黃斑部螢光染色,典型的呈花瓣狀或輪輻狀。有時可見視盤螢光滲漏。螢光滲漏不會出現於煙酸性黃斑病變。
(4) OCT檢查有助於診斷及判斷有無板層和全層裂孔形成。
(5) 如果有指征,可以進行其他的診斷性檢查,如快速血糖檢查、糖耐量試驗、ERG.。
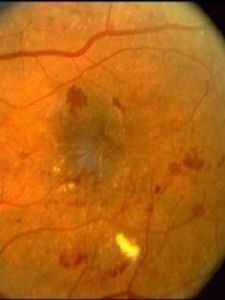
臨床表現
1.症狀中心視力緩慢減退,可有相對或絕對中心暗點。
2.眼底所見早期病變在檢眼鏡下基本正常,黃斑中心凹光反射彌散或消失。病程中視網膜水腫區呈不同程度反光增強或綢緞樣反光,視網膜增厚。晚期黃斑水腫呈蜂窩狀或囊狀外觀,囊壁視網膜厚薄不均勻,可見內部的蜂窩狀分隔及血管暗影。有的小囊可以十分薄,甚至形成裂孔。
3.眼底螢光造影螢光造影對黃斑囊樣水腫的診斷最有價值:造影早期囊樣水腫區遮擋脈絡膜背景螢光,故黃斑水腫範圍內呈較大的暗區。靜脈期黃斑區毛細血管能見度增加,可見毛細血管擴張,血管逐漸變得模糊且有染料滲漏,形成黃斑區強熒光。
造影后期螢光素積存於黃斑區各小囊內,形成特有的花瓣形或輪輻狀螢光素積存。這種現象有時在造影5分鐘後即可出現,一般均在10~30分鐘內最明顯。如黃斑視網膜水腫程度較輕,尚未形成黃斑囊樣水腫,或很不明顯時,只能見到造影后期的視網膜染色性弱螢光,這對早期黃斑水腫的診斷亦十分重要,因為此時檢眼鏡常看不到明顯的異常。
4.中心視野中心相對或絕對暗點,中心暗點和變形更明顯。