病因
(一)發病原因
根據發病特點提示角結膜上皮細胞的癌變與日光紫外線的照射可能有關。
(二)發病機制
紫外線照射等因素可使細胞內DNA受損,當DNA修復延遲或修復失敗等情況下,正常上皮細胞可發生癌變,並轉換成腫瘤細胞式發展。
早期症狀
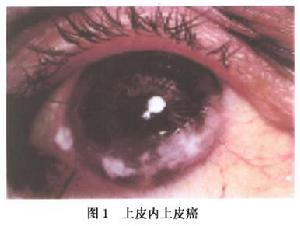
多見於60歲以上男性。腫瘤瀰漫生長,外觀呈灰紅色膠樣扁平狀隆起(極少情況下可呈肉芽狀),富有血管,與鄰近正常組織之間有明顯界限,觸之有粗糙感。腫瘤多位於瞼裂區,由角膜緣開始,同時向結膜、角膜伸展,但多向結膜侵犯,向角膜侵犯只有數毫米。臨床上常被誤認為慢性肉芽組織,有時也可在原先存在的炎症、創傷或燒傷的病灶上發生而被長期忽視。在裂隙燈下,腫瘤與正常組織界限分明。大凡被松針狀血管翳波及或如霜染的上皮處,在組織學上均可找到癌變細胞,是已經癌變的上皮組織。病變雖遷延多年,在裂隙燈下仍只侵犯角膜表淺部位,基質切面清晰銳利,臨床上並無明顯的炎症徵象。
腫瘤發展緩慢,相對靜止,可在若干年中局限於上皮內。但也可能突然發展為惡性腫瘤。有些患者已發生遠處轉移而局部病灶卻無明顯變化。應強調的是有些患者在體內其他部位同時有黏膜白斑病或器官癌腫。
根據腫瘤的生長特點及外在表現,確診最終依靠病理學檢查。
西醫治療方法
(一)治療
手術前詳盡作裂隙燈檢查,精確標誌或記錄有松針樣血管翳或霜染樣上皮的範圍;用螢光素或虎紅作角結膜上皮染色,癌變和角化不全的角結膜上皮區有瀰漫的或細微的著色,而正常的上皮不會被染色。切除範圍可在上述邊界以遠2mm,足以囊括腫瘤組織而又可最大限度地保留正常的角結膜組織,使視功能損害儘可能減少。腫瘤範圍<1/2全周的病例,不一定在腫瘤切除的基礎上再做角結膜移植,而只需在腫瘤切除同時聯合羊膜貼敷(amnioticmembranepatching,AMP)一期完成手術。只要瞳孔區不受侵犯,術後視力可接近於術前。如果腫瘤範圍>1/2全周,儘管腫瘤侵犯較為淺表,但考慮到角膜緣切除範圍太大,單靠剩餘的角膜緣幹細胞通過代償性分裂增殖,恐難使角膜緣幹細胞功能獲得全面康復,因而對手術切除部位實施角膜緣移植(limbaltransplantation)聯合羊膜貼敷仍屬必要。
早期局部切除療效可靠。切除腫瘤時,深度控制在1/4~1/3角膜厚度,將整個腫瘤連同其周圍約2mm的正常組織一併切除。無需其他治療。由於容易復發,術後應定期隨訪。復發者再手術仍有可能治癒。角膜廣泛受累者,可行全形膜板層切除,同時行全板層角膜移植術。近年來,有人局部套用0.02%的絲裂黴素點眼治療結膜角膜上皮內瘤,4次/d,共14天。1個月後腫瘤開始消退,並伴有顯著的結膜充血,4個月後只有輕度角膜混濁,病灶處剩下一些大血管。隨訪9個月,臨床未見腫瘤復發。在治療中應高度重視絲裂黴素C局部套用的潛在的、嚴重的毒副作用。
如癌變範圍廣泛,可酌情行眼球摘除手術或眼內容剜除術,該腫瘤對放射性治療一般不敏感。
(二)預後
腫瘤可穩定多年,一般預後良好。但也能像乳頭狀瘤那樣增大,還可以發生退變(5%)。還可出現潰瘍、惡變,形成鱗狀上皮癌,引起轉移。
檢查
病理學檢查:可見腫瘤部位上皮細胞呈一致性增生,棘細胞為圓形或卵圓形,大小不一,有明顯的極性紊亂和細胞核分裂像。在增生的上皮與正常上皮之間境界分明,腫瘤細胞局限於上皮內而不突破基底膜。完整而清晰的基底膜是本病與鱗形上皮細胞癌的主要鑑別之點。另一重要特徵是有奇異核的腫瘤細胞,核大而濃密,與正常細胞相比,癌細胞的胞核占據整個細胞的極大比例,胞質較少。也可呈現為幾個核聚集在一起的多核瘤巨細胞,這種多形性巨核或多核細胞,可出現在上皮的各個水平。
腫瘤所在的上皮下有淋巴細胞浸潤和新生血管。有些增生的腫瘤細胞,有明顯核仁,胞質呈伊紅染色。新生血管多。腫瘤的表層有角化不全細胞,但可見完整的前彈力膜。
無特殊輔助檢查。