疾病概述
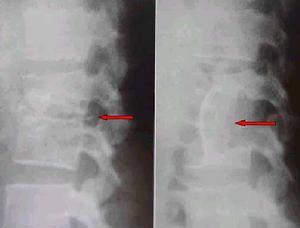 脊椎骨骨髓炎
脊椎骨骨髓炎脊椎骨骨髓炎又稱化膿性脊柱炎並非十分少見,但急性發病者僅占50%左右,半數患者為亞急性或慢性過程。由於臨床表現不一,受累部位不同,出現症狀及體徵各異,故常被誤診或漏診。常見的致病菌是金黃色葡萄球菌、白色葡萄球菌、鏈球菌和綠膿桿菌等。
感染途徑以血源性感染為多見。其次為脊柱手術,腰椎穿刺,局部開放性損傷等直接引起脊椎感染,少數為鄰近脊椎的感染灶,如膿腫、褥瘡等蔓延而來,由於臨床表現不一,受累部位不同,出現症狀及體徵各異,導致化膿性脊椎骨骨髓炎常出現誤診或漏診。
病理改變
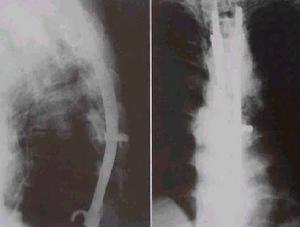 脊椎骨骨髓炎
脊椎骨骨髓炎臨床表現
本病大部分可出現急性腹痛,神經根性痛,髖關節痛,或嚴重敗血症等症狀。在一些病例中,炎性細胞浸潤椎旁軟組織可形成椎旁膿腫,表現為受累椎體、椎間盤及相鄰椎體的椎旁軟組織增厚,橫斷面病變呈環繞椎體的軟組織腫塊影,膿腫範圍累及硬膜外間隙可致使硬膜囊腹側受壓呈弧形改變,嚴重時累及脊髓,甚至脊髓嚴重受壓變形,引起截癱。
疾病診斷
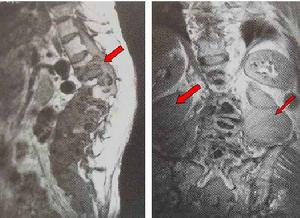 脊椎骨骨髓炎
脊椎骨骨髓炎一、診斷
1、症狀表現:
脊椎炎時,患者主要表現為持續高燒、寒戰、脈快、煩躁、神志模糊等全身中毒症狀、局部劇疼,椎旁肌痙攣,脊柱活動受限,棘突壓痛,明顯叩疼等典型病程及臨床表現者僅為20%左右。大部分則以急性腹痛,神經根性痛,髖關節痛,或嚴重敗血症等臨床表現為主,待全身症狀好轉後,局部症狀和體徵才趨於明顯。甚至有些病例一開始即為亞急性或慢性表現,而被誤診為結核。
2、診斷,以下幾點有助於脊椎骨髓炎的診斷:
(1)、有典型的臨床及其他系統化膿感染病史;
(2)、臨床有發熱,腰背部劇痛及白細胞計數升高等症狀及深部叩擊痛;
(3)、MRI表現為椎體呈長T1、長T2異常信號,FLAIR序列及增強掃描對明確診斷有很大幫助;
(4)、抗感染治療有效。
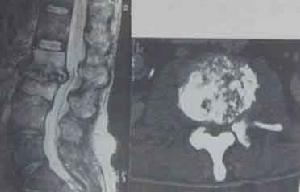 脊椎結核
脊椎結核本病需與以下的疾病進行鑑別,多採用MRI為手段進行鑑別:
1、脊椎結核
椎體及附屬檔案破壞變形,呈長T1、長T2信號改變,椎體邊緣信號異常部分與正常分界模糊,椎間盤失去正常形態及信號,呈不同程度的腫脹增厚或破壞、碎裂,椎間隙有不同程度狹窄,呈長T1、更長T2改變,椎前、椎旁軟組織腫脹,T1WI上與肌肉組織相似,T2WI上信號更高,邊緣有線樣低信號影可能為膿腫壁,增強掃描後,受累椎體、間盤及寒性膿瘍的周邊有異常對比增強。臨床有結核病史及結核中毒症狀。
2、脊椎骨轉移瘤
病變椎體在T1WI上呈境界清楚的低信號,T2WI上呈高或等-低信號,椎間盤形態、信號正常,未見破壞改變,腫瘤易累及椎弓根和附屬檔案。增強掃描後,病變椎體內可見異常對比增強。
3、免疫性椎間盤炎
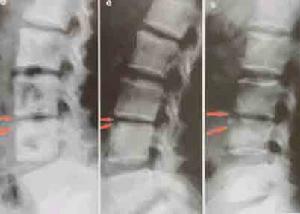 免疫性椎間盤炎
免疫性椎間盤炎4、退行性病變
椎體邊緣可有增生改變,相鄰椎體邊緣T1WI呈低信號,T2WI呈高信號,椎體邊緣信號異常部分與正常部分分界清楚,附屬檔案無破壞。椎間盤變性改變:T1WI,T2WI上均呈低信號。椎旁軟組織正常;行Gd-DTPA增強掃描椎體終板及相鄰椎間盤不強化。
疾病檢查
 化驗檢查
化驗檢查(1)、化驗檢查:早期白血球計數升高,有明顯核左移現象,血沉增快。血培養可能為陽性,在CT引導下行局部穿刺吸引及活檢,將抽出膿液作塗片及細菌培養,將取出的組織作病理檢查,可作出直接診斷。
(2)、同位素掃描:急性化膿性脊椎炎早期,可出現患椎同位素濃聚現象,同位素掃描雖為非特異性檢查,但對尋找病灶,確定病變部位有一定幫助。
(3)、X線及CT檢查:發病2周內普通X線片可無任何異常發現,斷層攝影或CT掃描,有時可見有局限性骨質吸收或斑點狀骨質破壞。隨著病變的進展,軟骨板可出現破壞,椎體邊緣模糊呈毛刷狀。繼而椎旁軟組織腫脹,椎間隙變窄骨密度增加,骨質硬化,骨橋形成等,在早期影像學不能作出明,確診斷時應及時在CT引導下作診斷性穿刺。
治療措施
 脊椎骨骨髓炎--治療
脊椎骨骨髓炎--治療1.抗生素治療在確診或疑為急性化膿性脊椎炎時,應及時給以有效廣菌譜抗生素治療,待細菌培養及找出敏感抗生素後,再及時調整。如細菌培養陰性用藥三日無明顯效果,應更換抗生素,其療程應持續到體溫恢復正常、全身症狀消失後兩周左右。停藥過早,易使炎症復發或使局部病變繼續發展而變為慢性炎症。
2.全身支持法在早期套用大劑量有效抗生素的同時,患者應嚴格臥床休息,加強營養給予高蛋白,高維生素飲食。或輸液糾正脫水,防止水電解質紊亂或維持其平衡。根據需要可少量多次輸血,給予適量鎮靜劑、止痛劑或退熱劑。對中毒症狀嚴重者或危重患者應同時配合激素治療。
3.外科治療
(1)椎旁膿腫引流術化膿性脊椎炎,經椎旁穿刺抽得有膿液或CT掃描顯示有椎旁有膿腫者,應及時行膿腫切開引流,以控制病變發展,減輕全身中毒症狀。
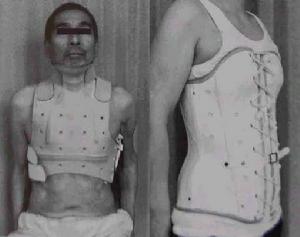 脊椎骨骨髓炎--治療
脊椎骨骨髓炎--治療(2)椎板切除硬膜外膿腫引流術急性化膿性脊椎炎,一旦出現脊髓壓迫症狀,如下肢無力,感覺改變或尿瀦留等症狀,應緊急行CT掃描檢查。如顯示為硬膜外有膿腫壓迫脊髓時,立即行椎板切除、硬膜外膿腫引流,以防止截癱加重,或脊髓營養血管栓塞、脊髓軟化、壞死等。術後常放管負壓引流,或置管行沖洗吸引療法。待體溫正常、症狀好轉,引流液清淨後拔除。
(3)竇道切除及病灶清除術慢性化膿性脊椎炎,有竇道形成,經久不愈,保守治療不能治癒,應根據不同病變部位採用不同切口。首先切除竇道及其周圍瘢痕,再顯露病灶,擴大骨瘺孔,鑿除硬化骨,充分顯露病變,吸盡膿液,刮除骨腔內死骨、肉芽組織,壞死組織及纖維包膜等。將病灶徹底清除後,反覆用生理鹽水沖洗和清理病灶。病灶內放置引流管,或置管行閉式沖洗吸引療法。術後再給以抗生素治療。
疾病預防
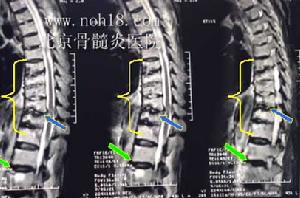 脊椎骨骨髓炎
脊椎骨骨髓炎從血源性感染來講,應加強對一般感染性疾病的預防。如癤、疔、瘡、癰以及上呼吸道感染都是最常見的感染性疾病,且最易繼發感染而致血源性骨髓炎的發生,其預防的主要措施是:保持室內氣流通,注意環境衛生和個人衛生,保持皮膚清潔,青春期應多食蔬采水果。少用油劑潤膚,以防止皮脂腺分泌物堆積或腺管阻塞。平時加強體育鍛鍊,增強身體素質,防止感冒發生,還要及早發現和及時治療感染。扁桃體炎反覆發作者,應積極預防和治療,必要時考慮手術摘除。
近年來伴隨災害事故,交通事故的增加,繼發於開放骨折及手術感染的患者迅速增加。因此在日常生活中應注意積極預防,要注意交通安全,和勞動安全防止皮膚擦傷及意外事故發生,一旦發生外傷或皮膚擦傷等,應立即消炎並及時就醫。

