適應症
1、診斷性穿刺胸部外傷後疑有血氣胸,需進一步明確者;胸腔積液性質待定,需穿刺抽取積液作實驗室檢查者。
2、治療性穿刺大量胸腔積液(或積血)影響呼吸、循環功能,且尚不具備條件施行胸腔引流術時,或氣胸影響呼吸功能者。
X線表現
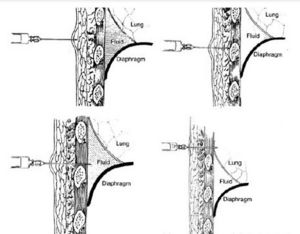
1:當胸腔積液量達0.3-0.5L時,胸部X線檢查顯示肋膈角變鈍
2:隨著胸腔積液增多,肋膈角消失,顯示一凹面向上,外側高內側低的弧形積液影。
3:大量胸腔積液時,整個患側胸部呈緻密影,縱膈和氣管被推向健側。局限包裹性積液可發生於胸腔任何部位。肺底積液時顯示一側膈肌明顯升高或胃底氣泡影與肺下緣之間明顯加寬。在胸部X線片與胸腔積液量判斷:胸腔積液在第4前肋間以下稱為少量胸腔積液;第4前肋與第2肋之間屬於中等量胸腔積液;積液位於第2前肋以上為大量胸腔積液。
操作準備
 胸膜腔穿刺術
胸膜腔穿刺術1.了解、熟悉病人病情。
2.與病人及家屬談話,交代檢查目的、大致過程、可能出現的併發症等,並簽字。
3.器具:消毒用具(無菌紗塊、碘伏、消毒棉簽)、標本送檢試管、無菌胸腔穿刺包、無菌胸腔引流管及引流瓶、手套、洞巾、注射器及膠布。
4.操作者戴無菌帽、口罩。
操作方法
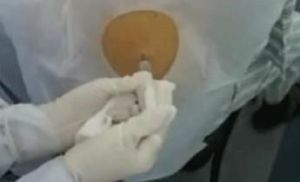
1、患者反向坐在椅子上,健側手臂搭在椅背,頭枕在手臂上,患側上肢伸舉過頭頂;或取半側臥位,患側向上,患側手臂上舉過頭,以使肋間相對張開。
2、穿刺抽液宜取叩診實音處,一般在肩胛下角第7~8肋間,或腋中線第5~6肋間。包裹性積液穿刺部位應根據X線透視或超聲檢查定位。
3、氣胸抽氣,一般取半臥位,穿戒點取第2~3肋間鎖骨中線處,或第4~5肋間腋前線處。
4、術者應嚴格執行無菌操作,戴口罩、帽子及無菌手套,穿刺部位皮膚用碘酊、酒精常規消毒,鋪手術巾。局部麻醉應浸潤至胸膜。
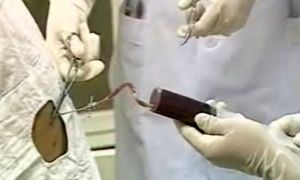
5、進針應沿下一肋骨之上緣緩慢刺入,與穿刺針相連的乳膠管應先以止血鉗夾住。當穿過壁層胸膜進入胸腔時,可感到針尖抵抗突然消失的“落空感”,然後連線注射器,放開乳膠管上的止血鉗,即可抽液或抽氣(抽氣時亦可在證實抽出胸腔積氣時連線人工氣胸器,行連續抽氣)。
6、抽液完畢,拔出穿刺針,針孔處以無菌紗布按壓1~3nin,並膠布固定。囑患者臥床休息。
7、危重傷病員穿刺時,一般取平臥位,不宜為穿刺而過於移動體位。
術後處理
 胸膜腔穿刺術
胸膜腔穿刺術1.術後囑病人臥位或半臥位休息半小時,測血壓並觀察病情有無變化。
2.根據臨床需要填寫檢驗單,分送標本。
3.清潔器械及操作場所。
4.做好穿刺記錄。
注意事項
1、穿刺抽液量以診斷為目的者,一般為50~100ml;以減壓為目的時,第一次不宜超過600ml,以後每次不要超過1000ml。創傷性血胸穿刺時,宜同斷放出積血,隨時注意血壓,並加快輸血輸液速度,以防抽液過程中突然發生呼吸循環功能紊亂或休克。
2、穿刺過程中應避免患者咳嗽及體位轉動,必要時可先服可待因。術中若出現連續咳嗽或胸悶、眼花、出冷汗等虛脫表現,應立即停止抽液,必要時皮下注射腎上腺素。
3、液、氣胸胸腔穿刺後,應繼續臨床觀察,可能數小時或一二天后,胸腔液、氣體又增多,必要時可重複穿刺。
4,避免在第九肋間以下穿刺,以免刺破膈肌損傷腹腔臟器。