概述
 肝靜脈阻塞綜合徵病理圖
肝靜脈阻塞綜合徵病理圖肝靜脈阻塞綜合徵(hepatic vein obstruction syndrome)又稱Budd- Chiari綜合徵(BCS)、Chiari綜合徵Rokitansky綜合徵、肝靜脈血栓形成綜合徵、肝靜脈反流障礙綜合徵等。由於某種原因而致肝靜脈或(和)下腔靜脈閉塞閉塞可先發生於肝靜脈而後延伸到下腔靜脈,或與之相反。1970年Hirooka將肝靜脈阻塞綜合徵征分為7型,但就手術水平,有人根據下腔靜脈阻塞的特徵、肝靜脈受累的情況將Hirooka分型簡化為4型。1846年Budd首先記載了肝靜脈血栓形成,1898年Chiari報導13例,並將肝靜脈阻塞綜合徵征作為獨立的類型。
肝靜脈阻塞一般分為二類。一類為肝靜脈乾至下腔靜脈的阻塞,稱Budd-Chiari綜合徵;另一類為肝內肝靜脈小分支阻塞,稱肝小靜脈閉塞症。
Budd-Chiari綜合徵是指肝靜脈乾和(或)下腔靜脈的肝靜脈入口處有一段完全或不完全阻塞而引起的徵候群。本綜合徵的病因有原發及繼發二種。原發性者主要是先天性血管異常,如下腔靜脈膜性阻塞所致的肝靜脈阻塞。繼發性者可由血液凝固性積升高疾病(如紅細胞增多症),肝癌及腹腔腫瘤,腹部創傷及某些口服避孕藥等引起的該段靜脈血栓形成所致。醫學教.育網蒐集整理病理變化主要為肝淤血,肝細胞萎縮、變性以至壞死。此外,還有肝出血,即淤於肝竇內的紅細胞進入竇外壓力較低的Disse腔及萎縮的肝板內。慢性病例則發展為淤血性肝硬變。
病因
 肝靜脈阻塞綜合徵MRI圖
肝靜脈阻塞綜合徵MRI圖小兒則以先天性肝靜脈狹窄、肝靜脈內膜炎為主要病因。
發病機制:
肝靜脈屬於門靜脈系統。正常人70%的脾靜脈血匯入門靜脈。有三方面的病理生理可以形成門脈高壓征:①靜脈炎或血栓形成;②肝硬化;③肝靜脈或其主幹和(或)下腔靜脈肝段梗阻本症小兒患者以先天性肝靜脈狹窄、肝靜脈內膜炎為主要病變。可繼發脾功能亢進往往出現全血細胞減少、皮膚黏膜出血骨髓增生等脾功能亢進的表現。肝內和肝外兩型門脈高壓的共同特點為,嘔血(上消化道出血)、脾臟腫大和腹水。
臨床表現
 肝靜脈阻塞綜合徵病理圖
肝靜脈阻塞綜合徵病理圖急性BCS突然發生腹痛腹部迅速膨脹,體格檢查可發現黃疸,肝大伴壓痛,大量腹水,但肝頸靜脈回流徵陰性血壓低,小便少,血磺溴酞鈉(BSP)瀦留,轉氨酶上升。手術時見肝大,呈紫藍色。病人大部死於循環失常、肝功能衰竭或胃腸出血。慢性BCS時,症狀發生較慢,可有黃疸脾腫大,蜘蛛痣。
併發症:急性BCS病人大部死於循環失常肝功能衰竭或胃腸出血。慢性BCS可並發肝硬化脾功能亢進。
診斷:肝靜脈阻塞綜合徵征肝功能損害程度相對較輕,結合實驗室檢查和輔助檢查結果診斷。
鑑別診斷:肝靜脈阻塞綜合徵征須與心源性肝淤血、肝硬化和肝小靜脈閉塞病相鑑別。
檢查
主要表現為BSP異常瀦留、鹼性磷酸酶和轉氨酶輕度升高、血漿白蛋白可下降,但蛋白電泳γ球蛋白不升高。下腔靜脈膜性閉塞者常有蛋白尿。
其它輔助檢查:
可做腹腔鏡檢查、B型超音波檢查。核素掃描、血管造影檢查,如肝靜脈造影經皮的肝靜脈造影、下腔靜脈造影、選擇性腹腔動脈造影等。
治療
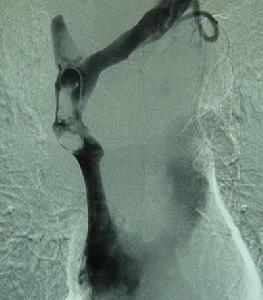 肝靜脈阻塞綜合徵病理圖
肝靜脈阻塞綜合徵病理圖介入微創傷治療開通肝靜脈阻塞技術有:用帶導向器的穿刺針或光滑微細導絲通過阻塞區,用球囊擴張阻塞,向阻塞區置入支撐器(金屬支架)。具體治療原理及步驟:(1)從大腿根部穿刺股靜脈,插入直徑1.5mm左右導管做下腔靜脈造影、測壓,然後進行肝靜脈造影和測壓。(2)肝靜脈完全阻塞時,可從股靜脈或頸內靜脈送入特製導絲、穿刺針至肝靜脈-下腔靜脈匯合處,用穿刺針開通阻塞;複雜病例,有時需要聯合經股靜脈、頸靜脈及經皮肝穿刺途徑開通肝靜脈阻塞。(3)用球囊(氣囊狀)導管擴張狹窄區,如果為隔膜型阻塞,僅用擴張術即可消除阻塞。(4)置入支架於阻塞區,目的是克服擴張後組織“回彈”,提高遠期療效,支架的功效類似於開鑿隧道時的支撐物。(5)術後需要抗凝治療3~6個月,可按醫囑服用華法令、阿司匹林、潘生丁,同時針對原發病因(如免疫紊亂性疾病、血液系統疾病)進行治療,術後第一年內每隔1~2個月複查都卜勒超聲,以後間隔3~6個月複查。術後發生再狹窄(症狀再出現)的比例約3%~5%,可用介入方法再次開通。
用介入方法治療肝靜脈阻塞具有創傷較小、成功率高(約95%)、適應症較廣、絕大多數患者於術後3~10天症狀消失或明顯緩解、復發率很低等優點,中國一些介入治療基礎較好的大型醫院多能開展此項治療。
布―加氏綜合徵(BuddChiari Syndrome,BCS)是肝靜脈和下腔靜脈阻塞所致的肝後性門靜脈高壓症候群。以往認為該病是少見病,隨著對該病的認識水平和影像檢查手段的提高,BCS的發現率逐漸增多,院自2001年8月至 2005年3月治療5例,成功4例。
1 資料與方法
1.1 一般資料
根據5例,男3例,女2例,年齡8歲~25歲,平均年齡17.2歲;病程6個月~3 a,確診前均擬診肝硬化治療。
1.2 臨床主要症狀和體徵
腹水5例,肝大5例,下肢水腫3例,食管靜脈曲張2例,消化道出血2例。下肢靜脈曲張和皮膚色素沉著 1例,腹壁靜脈曲張1例。
1.3 影像學檢查
根據5例彩色超聲檢查均有肝靜脈狹窄閉塞,有2例伴肝段下腔靜脈狹窄。CT檢查2例,顯示肝尾葉代償性增大,增強掃描肝靜脈未顯示,奇靜脈和半奇靜脈擴張形成側支通道。MRI檢查1例顯示肝尾葉代償性增大,肝靜脈阻塞。下腔靜脈數字顯影(DSA)造影5例均未顯示肝靜脈,2例顯示肝靜脈開口“乳頭”征,2例肝段下腔靜脈狹窄,下腔靜脈側壓顯示狹窄兩端無明顯壓力差。經皮經肝穿刺肝靜脈造影顯示肝靜脈節段性阻塞2例,長0.5 cm~1.0 cm,膜性阻塞2例,4例均顯示肝靜脈擴張;1例顯示肝靜脈廣泛性閉塞,副肝靜脈細小並節段性閉塞。
1.4 方法
先經頸靜脈途徑穿刺,行下腔靜脈造影,然後經皮經肝穿刺肝靜脈造影。肝靜脈膜性閉塞的2例,用硬質導管導絲順行開通肝靜脈後,建立經皮經肝肝靜脈頸靜脈導絲軌道,用0.5 cm~1.2 cm球囊行肝靜脈擴張成形。肝靜脈節段性狹窄閉塞的開通,用RUPS100肝穿裝置,在B超引導下經頸靜脈途徑,穿刺肝段下腔靜脈,建立經皮經肝肝靜脈頸靜脈導絲軌道,然後經頸靜脈途徑用0.5 cm~1.2 cm球囊進行擴張成形,或植入血管內支架。術後抗凝治療:肝素4 000 IU/d,靜脈注射1周后改口服阿司匹林和潘生丁,2個月後複查彩色超聲,了解肝靜脈通暢情況。
2 結果
根據5例肝靜脈型BCS,2例節段性阻塞段長為0.5 cm~1.0 cm,1例單純球囊擴張術(PTA)處理,1例PTA後放入血管內支架;2例膜阻塞均單純PTA。另1例肝靜脈廣泛性阻塞者,顯示副肝靜脈細小,並節段性阻塞,試用破膜針直接穿刺開通失敗,未行TIPSS。成功的4例,術後1 d~15 d患者症狀和體徵明顯好轉和消失。隨訪6個月~3 a,肝臟縮小,彩超複查,3例肝靜脈通暢。1例膜性閉塞者於PTA後10個月後發生再狹窄,再次PTA後6個月再狹窄,植入血管內支架,未再發生狹窄。
預後
急性型者出現急腹症後幾天,迅速死於休克或肝性腦病;慢性者的預後決定於病因、閉塞的部位、程度以及能否經手術得到糾正,一般可存活數月至數年。
預防:
引起本症的病因各不相同,應注意防治各種感染性疾病,如阿米巴膿腫、包蟲囊腫、梅毒的樹膠腫、慢性炎症性腸炎、盆腔感染等。注意規律飲食和飲食衛生,防止酒精性肝炎、胰腺炎、膽管炎等。
