病因
發病原因
病因不明,部分病例和藥物過敏(磺胺類,巴比妥酸鹽,青黴素,水楊酸鹽類等)有關,其次為某些病毒,溶血性鏈球菌,葡萄球菌等,感染後過敏或其毒素的作用有關。
發病機制
發病機制不明,藥物過敏,某些病毒,球菌感染後過敏或其毒素的作用有關。
症狀
皮疹往往突然出現,常伴有畏寒,高熱,頭痛,不適等症狀,開始為小片紅斑,從面,頸,上肢,軀幹向下發展迅速,1~4天即可遍布全身,皮疹呈水腫性鮮紅色,廣泛而對稱,以後皮疹增多增大,相互融合達到高潮時,全身遍布紅斑,面部四肢腫脹,體無完膚,酷似猩紅熱的皮疹,尤以皺褶部位及四肢屈側更為明顯,但患者一般情況較好,全身症狀較猩紅熱輕微,無猩紅熱的其他症狀,少數病例紅斑僅局限於手掌和足跖,自覺瘙癢,刺痛和燒灼感,經 2~6天后,病情開始好轉,體溫逐漸下降,皮疹顏色變淡,繼以糠狀或大片脫屑,重者頭髮和指甲也可脫落,鱗屑逐漸變小變細,皮膚逐漸恢復正常,病程一般較短,不超過一個月,本病通常無黏膜疹,也常無內臟的損害。
併發症
溶血性鏈球菌侵入機體後常使人體免疫系統發生抗原抗體的免疫反應,臨床可出現下列併發症:
(1)急性腎小球腎炎:絕大部分為鏈球菌感染後腎炎,臨床以血尿、少尿、浮腫和高血壓為主要表現。
(2)風濕熱與溶血性鏈球菌關係密切:臨床表現為發熱、遊走性多發性關節炎、心臟炎,以心內膜受累為主,皮下小結、環形紅斑、舞蹈病。小兒猩紅熱是常見病,多發病,父母應嚴密觀察,注意併發症的早期表現,及時就診,以免延誤病情。
檢查
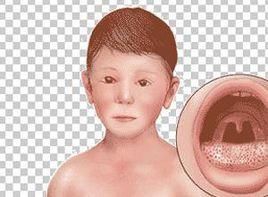
臨床皮膚檢查:皮疹往往突然出現,常伴有畏寒、高熱、頭痛、不適等症狀。開始為小片紅斑,從面、頸、上肢、軀幹向下發展迅速,1~4天即可遍布全身。皮疹呈水腫性鮮紅色,廣泛而對稱,以後皮疹增多增大,相互融合達到高潮時,全身遍布紅斑,面部四肢腫脹,體無完膚,酷似猩紅熱的皮疹。
實驗室檢查:“ASO”檢查、血常規、C-反應蛋白、ESR以及咽部分泌物拭紙檢查。
診斷鑑別
根據其典型的臨床表現和病史,可以診斷。
本病需與猩紅熱鑑別,後者全身症狀嚴重,口腔黏膜顯著潮紅,腫脹, Schuitz-Chariton試驗陽性。
鑑別診斷
需要與猩紅熱鑑別,後者全身症狀嚴重,口周無皮損,呈現蒼白圈,口腔黏膜潮紅、腫脹,有“草莓狀舌”,皮疹區用特異性鏈球菌抗毒素做皮內試驗,注射局部能使紅斑消退(Schultz-Charlton試驗陽性)。其次要與中毒性休克綜合徵鑑別,後者除有猩紅熱樣皮疹外,還有休克、多臟器功能損害等嚴重的全身症狀。
治療
(一)醫治
皮損由於可自然消退,治療的目的是為了減輕症狀和縮短病程,與藥物過敏有關者應停用可疑致敏藥物,並發感染時,選用抗生素。
1.抗組胺藥:選用H1受體拮抗劑,如氯苯那敏(撲爾敏)4mg,每天3次,苯海拉明25mg, 每天3次,亦可選用氯苯那敏(撲爾敏)20mg,苯海拉明50mg肌注。
2.非特異性脫敏藥物:維生素C 1g靜脈滴注,每天1次,10%葡萄糖酸鈣, 10ml靜脈注射,每天1次。這兩種藥物可增加毛細血管的緻密性而減少其滲透性,有一定的消炎、消腫作用。
3.抗生素:選用青黴素G鉀(鈉)鹽,肌內注射20萬~40萬U,每天2~4 次;靜脈滴注200萬~1000萬U,每天 1 次。
4.糖皮質激素:個別嚴重病例可選用潑尼松1.5~2.5mg/(kg·d)口服,或氫化可的松(200~500mg/d)或地塞米松(10~20mg/d)靜脈滴注。直到體溫正常,皮疹基本消失,才逐漸減量。
5.局部治療:選用緩和對症,具有保護性,收斂,消炎作用的藥物。皮損無滲出時,選用爐甘石洗劑,滲出明顯時,用 3%硼酸溶液或硫酸銅溶液濕敷,待皮疹消退,脫屑減少時,可用氧化鋅油或複方尿素霜,以促進皮膚恢復正常。
6.加強護理:室內定期消毒,高熱患者應儘量採取物理降溫,不用藥物降溫,避免藥物過敏。
(二)預後
病程一般較短,不超過一個月。本病通常無黏膜疹,也常無內臟的損害。
護理
加強護理,室內定期消毒,高熱患者應儘量採取物理降溫,不用藥物降溫,避免藥物過敏。
預防
加強護理室內定期消毒,高熱患者應儘量採取物理降溫,不用藥物降溫,避免藥物過敏。
飲食保健
最好不要容易過敏,刺激性的食物。