基本概述
 子宮息肉
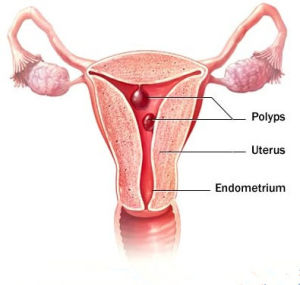
子宮息肉子宮頸息肉是婦科常見病慢性子宮頸炎的一種臨床表征。它是因為慢性炎症刺激使子宮頸管黏膜組織局部增生,而由於子宮自身有排異的傾向,致使增生的黏膜逐漸自基底部向宮頸外口突出而形成的息肉樣改變,故也叫做宮頸內膜息肉。中醫認為子宮頸息肉的發生是由於鬱積的濕熱,傷及血海養分,損傷了脈絡及胞帶所致。當婦科常規檢查用陰道窺器暴露宮頸時,所見的息肉外形大小不等,形狀不一,大致可分為兩種:第一種子宮頸息肉根部多附著於宮頸外口,或在頸管內。一般體積較,直徑多在1厘米以下,單個或多個,色鮮紅、質軟、易出血、蒂細長。外觀如水滴形成扁圓體。
另一種宮頸息肉發生於宮頸陰道,這種息肉位置表淺,向表面突出,基底部寬,顏色淡紅,質地較韌。子宮息肉多數良性,有極少數惡性變,惡變率為0.2~0.4%,若作宮頸息肉摘除後常常要復發。宮頸息肉多發生於40~60歲經產婦。息肉極小時患者沒有什麼不適症狀,多數是因其他疾病在進行婦科檢查時方才發現。少數息肉較大者表現為白帶增多,或者白帶中央有一絲一絲的血絲,至有少量的陰道出血,即血性白帶或接觸性出血,尤其在性交後及蹲著用力大便時極易出血。息肉形成的原因可能與炎症內分泌紊亂特別是雌激素水平過高有關多數學者認為息肉來自未成熟的子宮內膜尤其是基底部內膜。
形成原因
在醫學上,子宮內膜息肉是指局部的子宮內膜腺體和間質以及伴隨的血管過度生長,突入到子宮腔內,是婦科常見的一種宮腔內良性病變。它可以生長在子宮腔內的任何部位,可以單個生長,也可以多個瀰漫在整個子宮裡面。小的內膜息肉僅為0.2~0.3厘米,大的為2~3厘米或更大,形狀可為卵圓形、三角形或不規則狀,多數息肉根部有蒂。子宮內膜息肉形成的原因,可能與炎症、內分泌紊亂,特別是體內雌激素水平過高有關。患有子宮內膜息肉的患者可以出現以下表現:月經紊亂、經量增多、經期延長、出血量時多時少,淋漓不淨。大型內膜息肉或突入宮頸管內的息肉,容易發生感染、壞死,引起不規則陰道流血及惡臭的血性分泌物。
而單個、較小的內膜息肉患者則往往沒有症狀。由於子宮內膜息肉缺乏典型和恆定的症狀,臨床上往往難以發現。月經規則,並沒有受到息肉的影響,身體也沒有任何不適。如果沒有做宮腔鏡檢查,很難發現子宮裡藏著兩粒小息肉。
患有不孕症的婦女子宮內膜息肉的發生率高,而切除息肉後,妊娠率增加。子宮內膜息肉引起不孕的機理還不是很清楚。可能與以下幾個方面有關:一是內膜息肉位於子宮角處,阻塞了輸卵管開口,影響精子上行和卵子結合;二是巨大、多發的內膜息肉影響局部內膜的血供,干擾受精卵著床和發育;三是內膜息肉合併感染,改變了宮腔內的環境,不利於精子存活和受精卵著床。
專家介紹,子宮內膜息肉的診斷過去多以子宮輸卵管造影、B超和診斷性刮宮為主。但是造影時注入造影劑過多又可掩蓋息肉,也容易與子宮黏膜下肌瘤、宮腔內的氣泡等相混淆;B超檢查受月經周期的影響,對過小的息肉會漏診;診斷性刮宮可能存在漏刮,或有時將組織刮碎不能明確診斷,故子宮輸卵管造影、B超和診斷性刮宮診斷子宮內膜息肉均有局限性。大多數子宮內膜息肉體積很小,即使使用上述傳統方法多次檢查,也難以發現,讓醫生得出“子宮正常”的假象,從而延誤治療。
醫院更多地採用宮腔鏡來進行診斷。宮腔鏡可以直視下觀察宮腔,直觀清晰,在排除子宮內膜癌等宮腔內惡性病變後,單發的、小的內膜息肉就可在宮腔鏡直視下直接摘除,而對於多發病灶、年輕、有生育要求的病人可以在宮腔鏡下作全面的刮宮,這樣能避免漏刮。對於有生育要求的患者來說,既可以徹底治療子宮內膜息肉,又可以保持子宮的完整性。專家提醒,宮腔鏡診治內膜息肉宜在月經乾淨後一個星期內進行,因為這時子宮內膜比較薄,不容易掩蓋息肉。
凡借細長的蒂附著於子宮腔內壁的腫塊,臨床上都可稱為子宮息肉。根據息肉的大小、位置、形態及患者的年齡,採取不同的治法。
症狀診斷
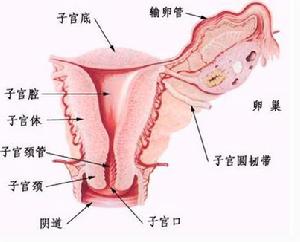 子宮結構
子宮結構根據息肉的大小、位置、形態及患者的年齡,採取不同的治法。
1.對於較大而有蒂的息肉,可在子宮下段見到或摸到,此時可通過擴張宮頸將息肉摘除,然後進行宮頸及宮腔搔刮術,將其餘息肉刮出並送病理檢查。
2.小型局灶型或瀰漫型息肉行刮宮術,應注意全面搔刮,尤其是宮底及宮角處。
3.宮腔手術後,應進行抗感染治療。臨床可給予抗生素類藥物口服或靜點。
4.對出血症狀明顯,按上述方法治療未能根除或經常復發者,應考慮行子宮切除。
病理改變
 子宮息肉
子宮息肉大體觀察,最常見的類型是局限性的內膜腫物突出於子宮腔內,單個或多發,灰紅色,有光澤,一般體積較小,平均直徑在0.5~2cm之間。小的僅有1~2mm直徑,大而多發者可充滿宮腔。蒂粗細、長短不一,長者可突出於子宮頸口外。有的蒂較短,呈瀰漫型生長。息肉表面常有出血壞死,亦可合併感染,如蒂扭轉,則發生出血性梗死。
鏡檢:子宮內膜息肉由子宮內膜組成,表面被覆一層立方上皮或低柱狀上皮。息肉中間部分形成纖維性縱軸,其內含有血管。
由於蒂部狹窄,血液供應減少,息肉極易變性。最易發生息肉血管內血栓形成,因瘀血而變成深紫色,常在頂端開始發生壞死,最後可能腐崩而脫落。
息肉惡變的病理診斷標準是:①必須看到整個息肉的形態;②惡變限於息肉內;③息肉周圍的內膜無癌變。應注意與子宮內膜腺癌呈息肉狀生長相鑑別。
臨床表現
本病可發生於青春期後任何年齡,但常見於35歲以上的婦女。單發較小的子宮內膜息肉常無臨床症狀,往往由於其他疾病切除子宮後大體檢查時始被發現,或在診斷刮宮後得出診斷。多發性瀰漫型者常見月經過多及經期延長,此與子宮內膜面積增加及內膜過度增生有關。大型息肉或突入頸管的息肉,易繼發感染、壞死,而引起不規則出血及惡臭的血性分泌物。子宮內膜息肉是由於宮內膜增生過盛構成任何年齡均可發生,很常見的類型的局限性的內膜腫物,突出於子宮腔內光滑、肉樣硬度,蒂長短不一長者可突出於宮頸口外,有的蒂較短。較小的息肉一般無臨床症狀有的露出宮頸外的息肉在房事後流血就診被發現。輔助檢查
婦科檢查:急性炎症可見宮頸充血水腫,或糜爛,有膿性分泌物白宮頸管排出,觸動宮頸時可有疼痛感。慢性宮頸炎可見宮頸有不同程度的糜爛、肥大、息肉、腺體囊腫、外翻等表現,或見宮頸口有膿性分泌物,觸診宮頸較硬。如為宮頸糜爛或息肉,可有接觸性出血。
鏡檢:子宮內膜息肉由子宮內膜組成,表面被覆一層立方上皮或低柱狀上皮。息肉中間部分形成纖維性縱軸,其內含有血管。由於蒂部狹窄,血液供應減少,息肉極易變性。最易發生息肉血管內血栓形成,因瘀血而變成深紫色,常在頂端開始發生壞死,最後可能腐崩而脫落。宮頸刮片示巴氏Ⅱ級。病情較重者,可做宮頸活檢以明確診斷。息肉惡變的病理診斷標準是:①必須看到整個息肉的形態;②惡變限於息肉內;③息肉周圍的內膜無癌變。應注意與子宮內膜腺癌呈息肉狀生長相鑑別。
治療措施
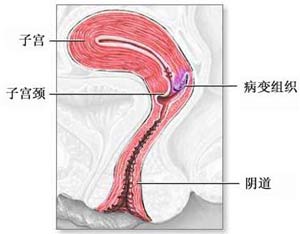 子宮癌變
子宮癌變對40歲以上的患者,若出血症狀明顯,上述治療不能根除或經常復發者,可考慮全子宮切除術。
手術過程
對於子宮內膜息肉的手術過程,可以在直視下觀察宮腔,直觀清晰,在排除子宮內膜癌等官腔內惡性病變後,單發的、小的子宮內膜息肉就可在官腔鏡直視下直接摘除,而對於多發病灶、年輕、有生育要求的病人可以在官腔鏡下作全面的刮宮,這樣能避免漏刮。對於有生育要求的子宮內膜息肉患者來說,既可以徹底治療子宮內膜息肉,又可以保持子宮的完整性。根治子宮內膜息肉辦法是先用宮腔鏡切除息肉止血,然後馬上找到並去除原發病,必要時給予黃體酮內膜逆轉治療。不論有無生育要求,子宮內膜息肉一旦確診,即應該馬上治療,以免留下不可挽回的遺憾。
術前準備
1、同宮頸糜爛雷射治療相同。
2、器械準備Nd∶YAG雷射準備同宮頸糜爛治療部分,使用功率40~60W。
鏡下手術
1、常選用5%G、S液體作膨宮液。
2、雙合診檢查了解子宮的位置、大小、形態、硬度、活動度等。使用宮頸鉗夾住宮頸前唇、用探針經宮頸口輕緩進入宮腔探知子宮腔深度,宮頸口(包括內外口)小者用子宮擴張器擴張子宮頸至6~6.5號。
3、根據探知的宮頸深度,調整子宮鏡限位器,將子宮鏡插入宮頸管,過內口,循子宮壁一側緩緩推入到宮腔內。開啟冷光源,打開注水閥門,囑助手通過加壓器,向宮腔內注入膨腔液。壓力維持在18~22kPa(130~160mmHg)之間。在膨宮良好的可視空間仔細尋找子宮息肉蒂部的準確位置。自宮鏡活檢孔道,通過橡膠帽插入Nd∶YAG光纖,直視下,光纖插入息肉根部,輸出雷射,根據息肉根部大小調整雷射輸出功率。直至息肉變成絳紫時,能從基蒂部切下者一併切除。對無蒂及較小息肉者,可直接插入凝固,發白停止。
術後調理
宮內膜息肉,一經確診,應以手術摘除息肉為主。但手術後,息肉的復發率較高,為此,術後應採用中醫辨證論治的原則,促使機體趨於陰陽平衡。另外,病程較長的患者,由於月經過多,常導致貧血,為此,在息肉摘除後,應給予補脾益氣、養血生血的藥物治療,以促進機體快速復原。常用的藥物:有人參(或黨參)、黃芪、山藥、白朮、大棗、龍眼肉、當歸、阿膠、熟地、白芍等藥,辨證治療。
宮頸息肉是炎症刺激下導致的,一般為良性,應行息肉摘除術(很小的手術)。宮頸息肉摘除術比較簡單,快速,無痛苦摘除的息肉無論大小,都要做病理檢查,因為宮頸息肉有0.2%~0.4%的惡變率,雖然很低,也不要因麻痹大意而漏診。另外,息肉雖然摘除,但宮頸的炎症並未徹底消除,因此息肉還有可能復發,患者需要定期複查。
子宮內膜息肉是局部的子宮內膜腺體和基質過度生長,並突出於子宮內膜。子宮內膜息肉柔軟、圓滑,可單發或多發。多數息肉來源於子宮基層。息肉樣增生是良性表現,在整個子宮腔內可發現數個小息肉。子宮內膜息肉直徑可以從幾毫米到幾厘米大小不等,也可以是單個大息肉充滿整個宮腔。子宮內膜息肉可有寬大或細小的蒂。Novak和Woodruff對1100例患有子宮內膜息肉的資料分析。發現任何年齡段都可以發生息肉,多發年齡是40~49歲。育齡婦女發病率為20%~25%。在屍解子宮中約10%的婦女發現有子宮內膜息肉。
症狀
本病可發生於青春期後任何年齡,但常見於35歲以上的婦女。單發較小的子宮內膜息肉常無臨床症狀,往往由於其他疾病切除子宮後大體檢查時始被發現,或在診斷刮宮後得出診斷。多發性瀰漫型者常見月經過多及經期延長,此與子宮內膜面積增加及內膜過度增生有關。大型息肉或突入頸管的息肉,易繼發感染、壞死,而引起不規則出血及惡臭的血性分泌物。子宮內膜息肉是由於宮內膜增生過盛構成任何年齡均可發生,很常見的類型的局限性的內膜腫物,突出於子宮腔內光滑、肉樣硬度,蒂長短不一長者可突出於宮頸口外,有的蒂較短。
併發症
出血過多並發貧血;繼發感染、組織壞死。
預後
極少數有癌變。
發病機制
息肉由子宮內膜組織組成,常有月經周期改變並與子宮內膜同步。少數息肉細胞缺乏激素受體,僅呈增生期改變,稱為無功能性息肉。刮宮診斷子宮內膜息肉組織學特點為組織團塊周圍有完整上皮包繞,腺體排列紊亂,可大小不一,炎性息肉則伴有纖維組織增生,慢性炎細胞浸潤。分泌期子宮內膜混有無功能性息肉時則更易識別。息肉中有較多平滑肌組織者稱為腺肌瘤型息肉。子宮內膜增生過長可有息肉形成,某些晚分泌期子宮內膜可呈息肉樣改變,必須結合臨床與整體組織學表現綜合考慮。
子宮息肉可以懷孕嗎?
患有宮頸息肉的女性發現疾病一定要積極的檢查和治療,以免宮頸息肉由於炎症的刺激,局部組織發生病變或是上行感染,使息肉越來越大,最後堵塞宮頸口。這時,男女雙方在性生活時,就會出現精子不能順利通過,無法與卵子結合,最終出現不孕等嚴重的現象。
子宮息肉的危害
一、影響性生活
子宮息肉如不治療,會逐漸長大,阻塞宮頸口,造成性交出血,或血性白帶。
二、影響懷孕
如果子宮息肉堵住了子宮頸口,子宮息肉對身體的影響就會導致宮頸口狹窄或宮頸管變形,從而妨礙精子正常上行影響懷孕。
三、引發其它婦科疾病
對於長期不進行治療的患者,子宮息肉對身體的影響還會因為長期的炎症刺激而引發其他的婦科疾病,如宮頸糜爛、宮頸肥大等。
四、有*變風險
子宮息肉對身體的影響還要注意的是,息肉雖然罕有變的,但其幾率也在0.2%-0.4%之間,往往發生於45歲左右的中年婦女,尤其是更年期後患有子宮息肉者,更應當把心提到嗓子眼上,不要讓息肉想糜爛的程度轉化。
化學醫理術語
| 關於一些化學,醫學方面的知識,我們的里了解都不是很全面,在日常生活里又起著很大的作用,我們有必要對此有一定的認知。 |