疾病概述
前部缺血性視神經病變是由於後睫狀動脈循環障礙造成視神經乳頭供血不足,引起眼睛急性缺氧而水腫的病變。本病好發於中老年入,常雙眼先後發病,間隔數周、數月或數年。一般多由高血壓、動脈硬化、糖尿炎、血液粘稠度增加嚴重貧血、血壓過低、眼內壓增高等因素。
診斷要點:
1.視力突然減退。
 前部缺血性視神經病變
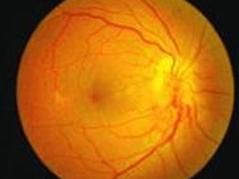
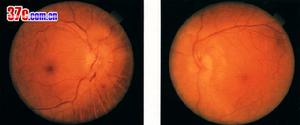
前部缺血性視神經病變2.眼底改變;早期部分或全部視乳頭顏色變淺,邊緣模糊。呈輕、中度水腫。視乳頭及附近視網膜可有少量出血。晚期視乳頭水腫消退,遺有部分或全部視乳頭蒼白,視網膜血管變細。
3.視野改變:可為象限盲或半盲,但不以水平或垂直正中線為界,是與生理盲點相連的弧形視野缺損。
4.螢光血管造影:早期顯示視乳頭區域性低螢光或充盈遲緩,其周圍脈絡膜充盈遲緩或缺損。後期病變區毛細血管滲漏,呈強螢光。
5.當一隻眼發病後視神經萎縮,另一隻眼又患本病發生視乳頭水腫時,應注意與Foster一1(ennedy綜合徵相鑑別。
治療:
1.病因治療。
2.皮質類固醇類藥早期套用,可減輕由缺血引起的滲出和水腫。方法同視神經乳頭炎。
3.降眼壓套用醋氮醯胺。
4.套用血管擴張劑及多種維生素。
疾病描述
前部缺血性視神經病變為供應視盤篩板前區及篩板區的睫狀後血管的小分支發生缺血,致使視盤發生局部的梗塞。它以突然視力減退、視盤水腫及特徵性視野缺損(與生理盲點相連的扇形缺損)為特點的一組綜合徵。後部缺血性視神經病變由於缺乏病理證實,多為推測,故不贅述。
症狀體徵
1、臨床表現
 前部缺血性視神經病變
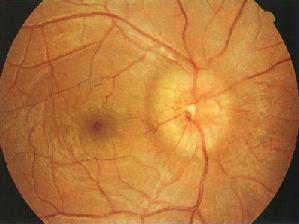
前部缺血性視神經病變突然發生無痛、非進行性的視力減退。快事為單眼發病,數周至數年可累及另側眼,發病年齡多在50歲以上。眼底檢查:視盤多為局限性灰白色水腫,相應處可有視盤周圍的線狀出血,後期出現視網膜神經纖維層缺損。早期視盤輕度腫脹呈淡紅色,乃視盤表面毛細血管擴展所致。視野缺損為生理盲點相連的弓形或扇形暗電,與視盤的改變部位相識對應。顳動脈炎者可觸及索狀並有壓痛,往往無搏動,可能發生視網膜中央動脈阻塞或顱神經麻痹(特別是第Ⅵ神經麻痹)。
2、臨床類型
①非動脈炎性:或稱動脈硬化性。多見於40-60歲患者,可有糖尿病、高血壓、高血脂等危險因素。新對的夜間性低血壓可能在本病中起作用,特別是赴約高血壓藥物的患者中。25%-40%的另眼也會發病。
②動脈炎性:較前者少見,主要為顳側動脈炎或稱巨細胞動脈炎)giant cell arteritis,GCA)所致的缺血性視神經病變,以70-80歲的老人多見。其視力減退、視盤水腫較前者更明顯,且可雙眼同時發生。若從症狀、體徵或血沉而懷疑為巨細胞動脈炎時,可做顳動脈活組織檢查。
疾病病因
①視盤局部血管病變:如眼部動脈炎症、動脈硬化或栓子栓塞);
②血粘度增加:如紅細胞增多症、白血病;
③眼部學流低灌註:如全身低血壓,頸動脈或動脈狹窄,急性失血;眼內壓增高。
診斷檢查
1、診斷
 前部缺血性視神經病變
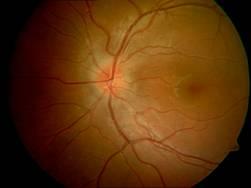
前部缺血性視神經病變根據發病特點、眼底和視野檢查可診斷。健眼的檢查也有助於診斷,因此此病多見於小視盤無視杯者。
2、鑑別診斷
視神經炎(視盤炎):病人年齡較輕,發作不突然,有眼球轉動痛,因此此病多見於小視盤無視杯者,視盤水腫更明顯,視網膜出血。往往有後玻璃體細胞。
治療方法
1、針對全身病治療,改善眼部動脈灌注。
2、全身套用糖皮質激素,以緩解循環障礙所致的水腫、滲出,對動脈炎性尤為重要。如臨床和血陳、CRP檢查考慮為動脈炎性缺血性視神經病,應早期大劑量使用糖皮質激素衝擊療法,以挽救患者視力,並預防另側眼發作。
3、靜脈滴注血管擴張藥,改善微循環。
4、口服乙醯唑胺降低眼內壓,相對提高眼灌注壓。但對其作用尚有爭議。
用藥安全
本疾病患者常為老年人,亦可見於老年前期。
有糖尿病者,禁用糖皮質激素。建議使用阿司匹林(常規量或一天一次),因為可以減少好眼發作的機會,另一方面應該保證血壓不要急劇下降,這會引起視力惡化或好眼受累,還應該戒菸。