簡介
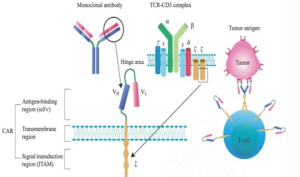 CAR 結構示意圖
CAR 結構示意圖 CAR-T細胞醫學上稱為嵌合抗原受體(chimericantigenreceptor,CAR)由胞外抗原結合區(由來源於單克隆抗體的輕鏈(VL)和重鏈(VH)組成,中間由帶韌性的鉸鏈區連線形成單鏈抗體、跨膜區域和胞內信號轉導區組成。通過將識別腫瘤相關抗原的單鏈抗體和胞內信號域“免疫受體酪氨酸活化基序“在體外進行基因重組,生成重組質粒,再在體外通過轉染技術轉染到患者的T細胞,使患者T細胞表達腫瘤抗原受體,轉染後經過純化和大規模擴增後的T細胞,稱之為嵌合抗原受體T細胞(CAR-T細胞)。CAR-T細胞在體內、外都具有對特定腫瘤抗原高度親和性及對抗原負載細胞高效殺傷特性。
研究進展
1989年首次提出和設計。
目前,世界各國都在積極開展CART療法的臨床試驗,包括美國、英國、瑞典、中國、日本等。其中,美國開展試驗數目最多,試驗數量達41項,占據了全球CART療法臨床試驗量的74.5%。
治療步驟
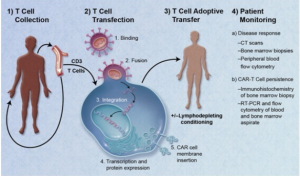 CAR-T細胞腫瘤治療流程
CAR-T細胞腫瘤治療流程 CAR-T治療,簡單來說是五步:
1:從癌症病人身上分離免疫T細胞。
2:利用基因工程技術給T細胞加入一個能識別腫瘤細胞,並且同時激活T細胞殺死腫瘤細胞的嵌合抗體,T細胞立馬變身為CAR-T細胞。它不再是一個普通的T細胞,它是一個帶著GPS導航,隨時準備找到癌細胞,並發動自殺性襲擊,與之同歸於盡的“恐怖分子”T細胞!
3:體外培養,大量擴增CAR-T細胞,一般一個病人需要幾十億,乃至上百億個CAR-T細胞(體型越大,需要細胞越多)。
4:把擴增好的CAR-T細胞輸回病人體內。
5:嚴密監護病人,尤其是控制前幾天身體的劇烈反應。
臨床治療適應症
lCAR修飾T細胞技術在白血病、淋巴瘤、黑色素瘤、腦膠質瘤等惡性腫瘤治療中均顯示出良好的抗腫瘤效應。
臨床風險
CAR-T也不是完美的,病人接受CAR-T療法有一個巨大的臨床風險:細胞因子風暴,也叫細胞因子釋放綜合徵 。
產生的原因是T細胞在殺死其它細胞,比如細菌病毒的時候會釋放很多蛋白,叫細胞因子,它們的作用是激活更多的免疫細胞來一起對抗這些病原體,這種正反饋機制保證了對病原體的快速清除。這在臨床上就是炎症反應,平時我們扁桃體發炎啥就和這個有關。由於CAR-T殺癌細胞實在是太快太有效了,於是在瞬間在局部產生超大量的細胞因子,引起驚人的免疫反應,這就是細胞因子風暴。臨床表現就是病人超高燒不退,如果不控制好,很有可能就救不過來了。這就是為什麼說CAR-T的最後一步是嚴密監護病人,這其實非常關鍵。