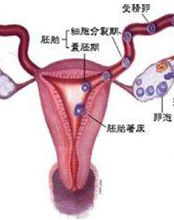
概述
然後用6號平頭針或細矽膠管自切口處插入,緩緩注入生理鹽水,再進一步檢查明確輸卵管全段通暢情況注入方法同輸卵管吻合術。將切開之黏膜瓣外翻,用7-0尼龍線將外翻之傘端呈“花瓣狀”。由於管腔較大,一般不需保留支架,術後宜早期通液。對粘連較重者,使用支架可預防新的粘連形成。
對於輸卵管造口手術,有開腹手術和腹腔鏡手術兩種方法。
具體步驟是
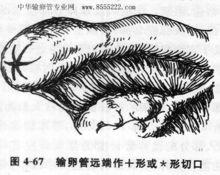 輸卵管造口
輸卵管造口(一)術前常規準備,安置尿管和經陰道插入子宮一個造影管。這個造影管是術中用的,用以檢查術中輸卵管是否通暢。
(二)按常規切開腹壁各層,探查盆腔後,提輸卵管於手術野。取輸卵管遠端做“十”形或“*”形切口。
(三)經造影管注生理鹽水與美藍液檢查輸卵管是否通暢,觀察輸卵管管腔內黏膜皺襞是否豐富,組織是否健康。
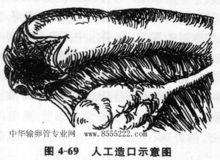 輸卵管造口
輸卵管造口(四)將輸卵管黏膜面翻出,在無血管區管壁上作數個短的縱形切開,使之成花瓣狀或者類似自然傘形態。
(五)用4—0腸傷線仔細地將輸卵管黏膜面與漿膜面間斷縫合(圖4—69),使輸卵管的切口邊緣無出血,而又有自然傘形態。
適合人群
輸卵管造口術,並不是適合每一個患者,一定要根據自身情況來選擇治療方法。一次性治癒女性患者的輸卵管傘端壅塞,並有效防止患者的輸卵管傘端再度粘連。專家指出,因為進行這種手術,對醫生的做作手法是否純熟要求非常嚴格,因此建議想要進行這種手術的朋友,一定要到正規的大型的專科病院去進行手術。這種輸卵管造口術可以迅速將患者的輸卵管內膜外翻,並結合散焦雷射以及低功率微型電凝術。
術後處理
(1)用廣譜抗生素至少1周。酌情用抗組織胺藥物,減輕吻合水腫。
(2)術後通液較吻合術提前1~2d。
(3)如留置支架,於術後10~14d拔除,拔除後即通液。
主要併發症
造口術後無主要併發症,遠期有可能發生宮外孕。
備註:輸卵管近端阻塞者應行輸卵管介入復通術。確診為輸卵管結核者,應放棄手術治療。雙側輸卵管積水直徑3CM以上者,術後即使管道通暢,其功能亦很難恢復,受孕機會極少,手術治療適用於年齡較輕的患者,但術後妊娠率較低。輸卵管病變嚴重、已喪失功能者可行試管嬰兒。
輸卵管造口術過程
輸卵管造口術適用於輸卵管近端通暢,遠端有積水、閉鎖的病人。
(1)手術方法:腹聯鏡下輸卵管造口手術首先充分游離輸卵管與其他組織的粘連。經宮頸行輸卵管通液,使遠端閉鎖的輸卵管傘端彭大,用無損傷抓鉗將輸卵管固定於子宮宮底。儘可能在原輸卵管開口處用二氧化碳雷射或微型剪刀作十字切口。如原開口無法辨認,可在輸卵管壁最薄處無血管區作“十”字切口。將抓鉗放入切口反覆開合幾次至切口大小滿意為止。切口方向儘量朝向卵巢方向,以便日後拾卵。用無創傷鉗抓住新切口處的輸卵管內膜,使其向外翻出。為使切開的瓣膜保持外翻的狀態,防止新切口再度粘連,可用散焦雷射,或低功率微型雙極電凝處理新切開瓣膜的漿膜面。使其表面組織皺縮達到使切緣外翻的目的。也可用4一0可吸收線直接將切開之瓣膜外翻縫合於輸卵管漿膜面。術中持續用含肝素的林格乳酸液 (5000U/L)沖洗創面。術畢盆腔可放入乳酸林格液,或透明質酸鈉以及抗生素、糖皮質激素和解痙類等藥物以防止粘連發生。術中若發現輸卵管有周圍粘連時可行輸卵管周圍粘連分離術以使其儘可能恢復期正常的生理功能,這裡順便講一下腹腔鏡下輸卵管周圍粘連分離術的操作方法:
輸卵管卵巢粘連松解術:輸卵管、卵巢粘連在不孕症、慢性盆腔痛的病人中十分常見。多由感染、子宮內膜異位症及既往手術所致。通常附屬檔案會固定於闊韌帶後葉或側盆壁。輸卵管傘端往往被包裹。嚴重時附屬檔案可被包裹在子宮直腸窩內,手術時極易損傷腸管。
手術方法:為使手術能夠順利進行,多需3~4個腹部穿刺點。在進第1個穿刺套管時,應特別小心,防止對粘連的腸管、網膜造成損傷。腹腔充氣、置鏡成功後,應在監視器下插入其他附屬套管。盆腹腔內如有腸管的粘連,應先將其分離,然後把腸管推向病人頭端,此時盆腔臟器可完全暴露。首先看清輸卵管、卵巢與周圍器官的關係,粘連的性質、範圍、程度。一般先松解卵巢的粘連,卵巢松解後輸卵管多也能隨之游離。
操作時應使用無創抓鉗牽拉欲分離部位二側組織,使之保持一定的張力。對薄的無血管粘連帶可直接用剪刀剪開。而厚的有血管粘連帶應先用雙極電凝後再切斷。粘連松解的另一辦法是使用水沖洗分離法。這需要專用的沖吸泵。它可直接將疏鬆的粘連分開。而對於較緻密的不同器官間的粘連如腸管、卵巢等,它可形成剝離面或在粘連之中產生潛在的腔隙以利於下一步的銳分離,減少損傷。
比較
腹腔鏡手術傷口小、組織損傷小、病人恢復快、住院期短、術後疼痛及腹脹輕,胃腸功能恢復快。一般患者術後當天已能起床活動,進食,自行解尿。但是在腹腔鏡下做輸卵管再通的手術存在這樣幾個問題,第一,由於腹腔鏡的力臂比較長,任何一個細小的抖動,傳到手術部位都會被放大,所以在腹腔鏡下做過於精細的操作有很大困難。第二,到目前為止一個腔鏡本身操作是一個二倍的操作,所以做造口這么精細的操作的時候是非常困難的,比如說縫一針,大概就需要半個小時。第三,由於前邊的這些因素,導致腹腔鏡下的整形手術是不可能做的非常到位、非常準確,把層次逐一對合,也是一個需要探討的問題。第四,就是目前腹腔鏡手術本身歷史也很短,大家做這種微宗手術都是在探討階段,既沒有那么多的臨床病例也大量的時間來隨訪,至於腔鏡下面的顯微外科的手術到底以後的效果是怎樣,現在也還是個未知數,仍需要一些臨床驗證。還有就是腹腔鏡手術的費用相對較高,需要4000-5000元有的醫院高達上萬元。
開腹手術是術者在直視下用手親自操作,其精細程度遠遠要比腹腔鏡高,術後受孕率相對要高一些。但它的缺點是創傷大。袁渭清主任經過多年的輸卵管造口手術總結出以下兩條細節上的要求。 (1)手術力求經細輕柔,用11號刀尖或小解剖剪刀分離粘連,切忌撕拉,切開輸卵管漿膜及系膜時勿損傷系膜內的血管,以防影響吻合部位的血液供應。(2)造口部分均應開口於卵巢,尤其是壺腹部造口更應緊緊貼近卵巢。
兩種方法的懷孕率基本相同都在20%左右。
再孕率只有20%
輸卵管造口術是治療輸卵管積水的唯一的方法,但是不管是腹腔鏡手術還是開腹手術,術後成功率都只有20%。為什麼會這樣呢這要從輸卵管傘端的解剖結構和功能說起。
輸卵管傘部由漿膜、平滑肌和黏膜組成,位於壺腹部的遠端,如一把撐開的傘覆蓋於卵巢的表面。它的頂端為輸卵管腹腔端的開口,直徑為1~1.5cm。傘部肌纖維稀少,但黏膜皺摺豐富。黏膜上皮由纖毛細胞和分泌細胞組成。正常情況下,黏膜上皮細胞的纖毛細胞占60%以上,且纖毛的運動朝向宮腔,這種纖毛的擺動有助於卵子的輸送。卵子的撿拾通常是通過輸卵管傘端纖毛和卵巢表面的直接接觸來實現。這時,卵巢韌帶和輸卵管傘必須動作協調,與卵巢系膜和輸卵管系膜一起,使卵巢的轉動與輸卵管傘在卵巢上的動作互相配合,使卵子能順利進入輸卵管。
因此輸卵管傘端在揀拾卵子的過程中起著至關重要的作用,輸卵管積傘端粘連後炎症致使傘端的黏膜與纖毛細胞破壞。降低了這種拾卵的功能,卵子不能被輸卵管揀拾自然降低了懷孕的幾率。
另一點輸卵管傘端造口術後還有一定的在粘連的機會。使傘端二次粘連這也使它的再孕率降低
文章錄入:中華輸卵管診療小組 責任編輯:袁渭清
輸卵管傘端粘連的原因
(1)產後或流產後感染:患者產後或小產後體質虛弱,宮頸口經過擴張尚未很好地關閉,此時陰道、宮頸中存在的細菌有可能上行感染盆腔;如果宮腔內尚有胎盤、胎膜殘留,則感染的機會更大。
(2)婦科手術後感染:行人工流產術、放環或取環手術、輸卵管通液術、輸卵管造影術,子宮內膜息肉摘除術,或黏膜下子宮肌瘤摘除術時,如果消毒不嚴格或原有生殖系統慢性炎症,即有可能引起術後感染。也有的患者手術後不注意個人衛生,或術後不遵守醫囑,有性生活,同樣可以使細菌上行感染,引起盆腔炎。 (3)月經期不注意衛生:月經期間子宮內膜剝脫,宮腔內血竇開放,並有凝血塊存在,這是細菌滋生的良好條件。如果在月經期間不注意衛生,使用衛生標準不合格的衛生棉或衛生紙,或有性生活,就會給細菌提供逆行感染的機會,導致盆腔炎。
(4)鄰近器官的炎症蔓延:最常見的是發生闌尾炎、腹膜炎時,由於它們與女性內生殖器官毗鄰,炎症可以通過直接蔓延,引起女性盆腔炎症。患慢性宮頸炎時,炎症也能夠通過淋巴循環,引起盆腔結締組織炎。 盆腔的感染造成輸卵管周圍的粘連,將輸卵管粘連在盆腔壁上。
輸卵管造口適應症
1、男方健康,無不孕因素者。或經治療或處理精液可致孕者。
2、女方年齡在35歲以下渴望生養者,其它檢查結果綜合評價較高者可以超過此年限。
3、婦科檢查盆腔柔軟,輸卵管觸不到或有少量的輸卵管積水者。
4、輸卵管經造影證實僅傘端或擴大部末端閉鎖,輸卵管黏膜無明顯變化者。
輸卵管造口禁忌症
1、年齡超過40歲,其生殖能力下降,復通術後受孕機會少,一般不宜作復通術。
2、生殖器管疾病:婦科腫瘤、生殖器炎症、子宮內膜異位症及盆腔結核性炎症粘連較重者。
3、卵巢功能不良,無正常排卵功能者。
4、前次手術作輸卵管切除或大部切除,單極電凝絕育及藥物粘堵絕育術,輸卵管受損範圍大以及前次作輸卵管成形術失敗致輸卵管過短者,亦不宜作復通術。
5、丈夫無生育能力者。
相關檢查方法
通水(通液)檢查:
輸卵管通水是將一根管子與被檢查者宮腔相連,然後通過管子注射藥水20ml,藥水一般是生理鹽水加上抗生素。藥水從子宮腔里流經輸卵管,最後到達盆腔。在注水的過程中,如能順利無阻力地推注入全部20ml溶液,放鬆針管後又無液體回流入針筒,提示溶液已通過子宮腔、輸卵管腔進入腹腔中去,表明輸卵管通暢;如阻力很大,放鬆針管後有10ml以上的溶液回流入針筒,表明輸卵管阻塞不通;如雖有阻力,尚能注入大部液體,僅有少量回流,表明輸卵管通而不暢。
輸卵管造影檢查:
經X線的子宮輸卵管造影可以從螢光屏和X光照片上看到子宮腔的大小形態和位置、輸卵管的形態。
通暢者,影像延伸到輸卵管傘連線埠外,X光片上並可同時看到造影劑在盆腔的彌散。如有輸卵管堵塞的症狀,可明確顯示輸卵管堵塞部位、程度及性質。此方法還可辨認子宮內膜情況、輸卵管和盆腔的結核病變情況,是目前診斷輸卵管通暢性最可靠的方法。
腹腔鏡檢查:
通過子宮導管向子宮腔注入色素液如美藍,經腹腔鏡觀察美藍經輸卵管傘端溢入盆腔,即為通暢;如有輸卵管近端堵塞(輸卵管間質部及峽部),則見不到美蘭液經輸卵管傘端溢入腹腔;如為輸卵管遠端堵塞(輸卵管壺腹部及傘部)則可見輸卵管傘端增粗並藍染,但沒有美藍流體流自輸卵管傘端並流入腹腔,可認為輸卵管堵塞。
同時,腹腔鏡可直視輸卵管周圍的粘連、粘連部位、粘連程度以及輸卵管傘端與卵巢之間的解剖關係,並可同時對粘連進行分離治療。即檢查與治療可以同步完成。因此,是目前最受推崇的檢查治療輸卵管堵塞性不孕的方法之一。