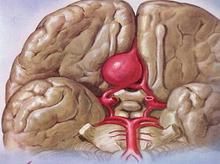
病因
動脈瘤發病原因尚不十分清楚,動脈瘤形成的病因,概括有以下幾種:①先天性因素;②動脈硬化;③感染;④創傷。此外還有一些少見的原因如腫瘤等也能引起動脈瘤,顱底異常血管網症,腦動靜脈畸形,顱內血管發育異常及腦動脈閉塞等也可伴發動脈瘤。
臨床表現
1.動脈瘤破裂出血症狀
動脈瘤一旦破裂出血,臨床表現為嚴重的蛛網膜下腔出血,發病急劇,患者劇烈頭痛,形容如“頭要炸開”。頻繁嘔吐,大汗淋漓,體溫可升高;頸強直,克氏征陽性。也可能出現意識障礙,甚至昏迷。部分患者出血前有勞累,情緒激動等誘因,也有的無明顯誘因或在睡眠中發病。
2.局灶症狀
動眼神經麻痹常見於頸內動脈-後交通動脈瘤和大腦後動脈的動脈瘤,表現為單側眼瞼下垂、瞳孔散大,內收、上、下視不能,直、間接光反應消失。有時局灶症狀出現在蛛網膜下腔出血之前,被視為動脈瘤出血的前兆症狀,如輕微偏頭痛、眼眶痛,繼之出現動眼神經麻痹,此時應警惕隨之而來的蛛網膜下腔出血。大腦中動脈的動脈瘤出血如形成血腫;或其他部位動脈瘤出血後,腦血管痙攣腦梗死,患者可出現偏癱,運動性或感覺性失語。巨大動脈瘤影響到視路,患者可有視力視野障礙。
3.分類
動脈瘤出血後,病情輕重不一。為便於判斷病情,選擇造影和手術時機,評價療效,國際常採用Hunt五級分類法:
(1)一級無症狀,或有輕微頭痛和頸強直。
(2)二級頭痛較重,頸強直,除動眼神經等腦神經麻痹外,無其他神經症狀。
(3)三級輕度意識障礙,躁動不安和輕度腦症狀。
(4)四級半昏述、偏癱,早期去腦強直和植物神經障礙。
(5)五級深昏迷、去腦強直,瀕危狀態。
檢查
1.血常規,血沉及尿常規
一般無特異性變化,動脈瘤破裂出血早期,白細胞常超過10×109/L,血沉也常輕度到中度增快,其增快程度與白細胞數增多的程度相一致,早期可出現蛋白尿,糖尿,嚴重者可出現管型尿,蛋白尿持續較短,一般數天后即恢復正常。
2.腰穿
動脈瘤未破裂時,腰穿腦脊液檢查多無異常變化,在破裂出血時,腰穿是診斷動脈瘤破裂後蛛網膜下腔出血的直接證據。
3.腦脊液生化檢查
糖和氯化物多正常,蛋白增高,這是由於紅細胞溶解後釋放出大量血紅蛋白及出血後滲出反應所致,通常在1g/L左右,有人認為腦脊液中每1萬個紅細胞溶解可增高150mg/L的蛋白質,一般在出血後8~10天蛋白質增高幅度最大,以後逐漸下降,另外,應注意區別腰穿損傷所致的血性腦脊液,一般腰穿損傷性血性腦脊液,離心後的上層液體無紅色或黃色變化,對聯苯胺無陽性反應。
4.CT檢查
雖然在確定動脈瘤的存在,大小或位置等方面不如腦血管造影,但是,卻安全,迅速,患者無痛苦,不影響顱內壓,可以隨時採用,並能反覆多次隨診觀察。
5.MRI檢查
6.體感誘發電位檢查
刺激正中神經時可記錄體感誘發電位,顱內動脈瘤患者發生蛛網膜下腔出血及臨床症狀者。
7.都卜勒超聲檢查
對術前頸總動脈,頸內動脈,頸外動脈及椎基底動脈的供血情況,結紮這些動脈後或顱內外動脈吻合後血流方向及血流量,可做出估計。
8.腦血管造影
最後確定診斷有賴於腦血管造影,凡患者有蛛網膜下腔出血,自發的Ⅲ-Ⅳ腦神經麻痹或後組腦神經障礙等,均應行腦血管造影檢查。
診斷
根據病因、臨床表現、實驗室和影像學檢查確診。
治療
1.顱內動脈瘤非手術治療
主要目的在於防止再出血和控制動脈痙攣等,適用於下述情況:①患者病情不適合手術或全身情況不能耐受開顱;②診斷不明確需進一步檢查;③患者拒絕手術或手術失敗;④作為手術前後的輔助治療手段。
2.顱內動脈瘤的手術治療
顱內動脈瘤患者發生了蛛網膜下腔出血應早期手術(夾閉瘤蒂或栓塞動脈瘤),術中採取保護腦的措施(甘露醇,巴比妥類藥等),術後擴容治療,目前對於腦前半循環動脈瘤及後半循環的動脈瘤,椎基底動脈連線部動脈瘤,小腦前下動脈及小腦後下動脈動脈瘤在蛛網膜下腔出血後早期手術,而對基底動脈及大腦後動脈第一部分的動脈瘤多等待其神經症狀改善及穩定後再手術。
3.特殊類型動脈瘤的治療
(1)多發性動脈瘤出血機會較單發者為多,故有人主張處理一個動脈瘤比不處理為好,全部處理比僅處理一個為好,此外,利用一個切口在一次手術中治療所有動脈瘤對患者最為有利,如果瘤體相距較遠,則需分期手術,分期手術應首先處理出血或有出血傾向的動脈瘤,根據影像學和臨床症狀的綜合分析,約96%的出血動脈瘤能被分辨出來,對多發動脈瘤的處理與單發動脈瘤一樣,手術死亡率亦相似。
(2)巨型動脈瘤約1/5患者由於各種原因,只能保守治療,4/5能行手術治療。