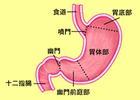
疾病名稱
胃十二直腸損傷
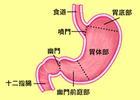 胃十二直腸損傷
胃十二直腸損傷疾病分類
普通外科
症狀體徵
1.噁心、嘔吐、便血、血尿,以及治療和效果如何。
2.體檢 注意血壓、脈搏、呼吸,有無休克徵象,腹壁皮膚有無出血、瘀斑,系閉合傷或開放傷,詳查創口內有無內臟脫出或臟器內容物流出,有無腹式呼吸運動受限、腹脹、腹肌緊張、壓痛、移動員性濁音、腸鳴音減弱或消失等內臟損傷的表現及腹腔內出血徵象。直腸指診有無壓痛或腫塊,指套上有無血跡。所有腹部穿透傷(穿透腹膜的開放傷)均應認為有內臟損傷的可能性。凡胸部、腰骶部、臀部及會陰部損傷(尤其是火器傷),均須仔細檢查腹部。
疾病病因
受傷。
診斷檢查
1.問診
詳詢受傷時間、受傷部位、暴力性質、暴力方向、當時體位,傷後腹痛部位、程度和性質,有無噁心、嘔吐、便血、血尿,以及治療和效果如何。
2.體檢
注意血壓、脈搏、呼吸,有無休克徵象,腹壁皮膚有無出血、瘀斑,系閉合傷或開放傷,詳查創口內有無內臟脫出或臟器內容物流出,有無腹式呼吸運動受限、腹脹、腹肌緊張、壓痛、移動員性濁音、腸鳴音減弱或消失等內臟損傷的表現及腹腔內出血徵象。直腸指診有無壓痛或腫塊,指套上有無血跡。所有腹部穿透傷(穿透腹膜的開放傷)均應認為有內臟損傷的可能性。凡胸部、腰骶部、臀部及會陰部損傷(尤其是火器傷),均須仔細檢查腹部。
3.檢驗
血、尿常規,如有血尿,則提示尿路損傷。傷重者,留置導尿管以觀察每小時尿量及其性狀,對有創傷性休克者更為重要。疑有胰腺損傷時,須查血、尿澱粉酶,並視病情複查,觀察其變化。疑有內出血者,應作紅細胞比容測定和血型鑑定並備血。
 胃十二直腸損傷
胃十二直腸損傷4.輔助檢查
如傷情允許,可作X線檢查,如腹部透視或攝片,可觀察有無氣腹、膈肌位置及其活動範圍,有無金屬異物及其位置,還可顯示有無脊柱及骨盆骨折。低位肋骨骨折,應注意有無肝、脾破裂。疑有實質性臟器損傷和腹腔內出血者,病情許可時,可作超聲、CT或選擇性腹腔動脈造影等檢查,以助診斷。診斷性腹腔穿刺及灌洗術
(1)診斷性腹腔穿刺術:穿刺前應排空膀胱。穿刺點在腹部的左上、右上、左下及右下等四個象限內,一般選左下或右下象限穿刺。取臍與髂前上棘聯線中、外1/3交界處為穿刺點。上腹部穿刺時,沿腹直肌外緣選擇進針點。患者仰臥或側臥於傷側,用針尖斜面短的18號針頭進行穿刺(針尖斜面朝外),當針頭阻力減小時,表明已刺入腹腔,即可抽吸,邊退針邊抽吸。吸出不凝血液或混濁液體,即為陽性。如穿刺技術無誤,即可明確診斷腹腔內出血或空腔臟器穿孔。由傷側穿刺注意防止誤穿側腹膜後血腫而得假陽性結果,致錯行手術。一處穿刺陰性時,可在其他3個象限內再穿刺。多次穿刺陰性,但仍疑有腹腔臟器損傷的昏迷、顱腦傷及胸部傷患者,可行診斷性腹腔灌洗術。
(2)診斷性腹腔灌洗術:患者仰臥位,排空膀胱,在臍下3cm水嚴正中線上行局麻,以接注射器的14號針頭呈30°角穿刺腹腔,刺入腹腔後,去除針筒,經針頭插入有側孔的矽膠管至盆腔(一般需插入20~25cm),然後拔除針頭。管的外端連線一生理鹽水瓶,按20ml/kg的生理鹽水量緩慢注入腹腔。液體流盡後,將輸液瓶放低,使腹腔內灌洗液借虹吸作用流回瓶內。操作完畢後,將矽膠管拔除,穿刺處用無菌紗布覆蓋。取流出液作顯微鏡檢查(細胞計數超過0.01×l012/L,白細胞計數超過0.5×109/L。時,始有診斷意義)及澱粉酶測定。即使腹腔積血或滲液較少,此術也常能獲得陽性結果。
治療方案
儘可能作局部清創、縫合,手術時注意管腔通暢;幽門部損傷,應作橫向間斷縫合,防止術後幽門管狹窄。一般不作胃切除術。處理前壁損傷時,須探查胃後壁有無破裂。
·術後處理
1.手術後應繼續糾正失代償性休克。
2.有內臟破裂、腹腔污染者,處理同急性腹膜炎。
3.有內臟損傷者,同術後一般處理常規。
4.有造口者,應妥善保護造口周圍皮膚。
5.引流物的處理,如滲出不多,腹膜後間隙引流時間宜稍長;止血用的填塞紗布條從手術後7d起,每天抽出一段,10d左右全部抽出。懷疑有腹腔感染或胰瘺等時,可取引流液做細菌培養和藥敏,或查澱粉酶等。
6.根據病情,一般手術後3d開始進流食,較長時間不能進食者,可行全胃腸外營養支持治療。
7.結腸造口術3周后,可行二期閉合手術。其條件為:①患者的全身情況恢復;②局部炎症控制,如局部有感染,應延遲到感染控制後進行;③造口遠側的結腸縫(吻)合口肯定已癒合;④腹部多臟器傷患者,其他傷部均已癒合;⑤X線鋇劑造影確認遠側通暢。閉合前作好腸道準備。
護理
1.同外科一般護理常規。
2.保證患者安靜休息,避免過多搬動,嚴密觀察病情變化。
3.麻醉清醒後,如血壓平穩,可取斜坡臥位。
4.持續胃腸減壓,並保持吸引胃管通暢。
·出院標準
創口癒合,腹部症狀消失。
隨訪
損傷嚴重的患者,出院後3個月、6個月及1年後複查。