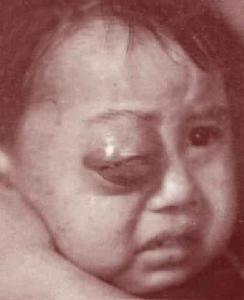
 眼眶神經鞘瘤
眼眶神經鞘瘤流行病學
多見於腦神經和脊髓神經根部、四肢及頭頸部的周圍神經發生於眶內者比較少見,約占眶內原發瘤的1%~3%。國人似較多見,有人報告的967例眶腫瘤手術中神經鞘瘤62例(6.4%),占眶內腫瘤手術的第4位本病可發生於任何年齡,多見於21~50歲平均38歲。缺乏性別和眶別差異。
發病機制
神經鞘瘤是經鞘膜細胞增生形成的腫瘤。神經鞘膜細胞是由胚胎時期的神經嵴發展而來,被覆於腦神經(嗅神經和視神經例外)、周圍神經和自主神經軸突之外。眶內含有豐富的神經組織,這些神經的軸突外邊均被覆鞘膜細胞,因而均可發生神經鞘瘤。在臨床和手術台上很難確定究竟發生於哪一條神經但由於此腫瘤多位於眶上部,提示起自眶上神經和滑車上神經及其分支比較多見。視神經屬於中樞神經不含有神經鞘細胞,視神經纖維內不發生神經鞘瘤但視神經鞘的腦膜含有交感神經成分,可能發生此腫瘤。Freedman等、Graham、McDonald和廖志強等分別報導眼內、鞏膜前部、淚腺內和角膜的神經鞘瘤。
臨床表現
 症狀表現
症狀表現眶內神經鞘瘤壓迫眶壁,骨質吸收。向鼻竇或顱內蔓延,可引起鼻塞、頭痛等有關症狀。
神經鞘瘤和神經纖維瘤均屬末梢神經腫瘤,有時兩種腫瘤可發生在同一個體。
併發症:
據Schatx稱有神經纖維瘤患者有1.5%~18%也有神經鞘瘤。
診斷
本病多發於中年患者,漸進性眼球突出;超聲顯示低回聲尤其是液化腔存在時;CT和MRI顯示腫瘤呈長橢圓形,合併腫瘤內囊變,位於眶上部,腫瘤蔓延至顱內時呈啞鈴形都應懷疑神經鞘瘤。
鑑別診斷:
和神經鞘瘤類似的是海綿狀血管瘤,但後者A超多呈中高反射,CDI顯示病變內無明顯血流。
檢查
 CT掃描檢查
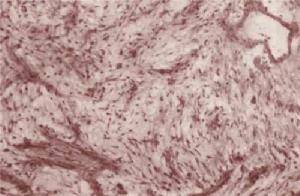
CT掃描檢查病理學檢查:神經鞘瘤巨檢呈圓形、橢圓形或錐形,灰白色,外被一層完整而纖薄的包膜表面光滑,手術時易被組織鉗撕破腫瘤一端或一側有時可見增粗迂曲的神經乾。包膜內為灰白色細嫩實質,較為脆軟,間有黃色軟化灶,可用刮匙割除。偶見腫瘤囊樣變,僅見腫瘤包膜內薄層瘤組織,其內為漿液物。如腫瘤內含纖維較多者,瘤質較硬,包囊也較厚。位於眶深部的總是與視神經、肌腱或眶壁粘連。和原發神經的關係,一般早期突破神經乾膜,依附於原發神經增長,在細小神經可沿纖維向遠端蔓延,增粗,直至形成瘤狀物
鏡下觀察,根據瘤細胞的排列可分為Antoni A和Antoni B兩型。前者瘤細胞呈梭形,胞膜不清楚,胞質嗜伊紅染色胞核呈棒狀,細胞排列緊密成束。同束細胞的胞核,整齊的排列成行,呈柵欄狀或閱兵式樣。有時瘤細胞呈漩渦狀或觸覺小體樣排列。瘤細胞以外存在豐富的膠原纖維。Antoni B型瘤細胞如同A型,疏鬆的散在於黏液基質內,細胞間有許多小囊存在。
特殊染色和免疫組織化學技術有助於神經鞘瘤與神經纖維瘤和其他神經源腫瘤的鑑別診斷。網狀纖維染色可見散在的纖維平行於瘤細胞長軸。在Antoni B型黏液樣基質中Alcian呈陰性而神經纖維瘤則是特徵性陽性,S-100蛋白和Bodian軸突染色通常呈陽性電子顯微鏡檢查,施萬細胞有長的細胞突,細胞漿內有微小網狀纖維。
其它輔助檢查:
1.超音波探查 A 超顯示腫瘤呈規則中低內反射;如病變內有液化,顯示為多個高反射間多個低反射波峰。B超顯示腫瘤主要位於肌錐內,病變呈圓形或橢圓形,邊界清楚,內回聲較少,部分腫瘤內可有圓形或不規則形液性暗區(液化腔),聲衰減較少,輕度可壓縮性。CDI顯示病變內常有豐富的血流信號。
2.CT掃描 典型的神經鞘瘤在CT掃描上腫瘤多發生於眶上部和內側,並且腫瘤常呈與眼眶長軸一致的梭形腫瘤,邊界清楚光滑,可呈臘腸狀、類圓形分葉形或多發腫瘤,有時可見腫瘤後端有增粗的神經。
部分腫瘤合併液化腔,在CT上密度較低。少見者腫瘤內可有鈣化晚期腫瘤可經眶上裂向顱內蔓延CT顯示眶上裂擴大,增強後顯示顱內腫瘤蔓延。腫瘤在增強CT上密度中等。
腫瘤易於經眶上裂向顱內蔓延是眼眶神經鞘瘤的特徵,應引起臨床注意。
3.MRI 和眼眶其他腫瘤相比,MRI對神經鞘瘤的判斷具有特徵性。MRI上神經鞘瘤呈邊界清楚,橢圓形或長橢圓形腫塊,病變的長軸通常與眼眶的前後方向一致。此種橢圓形或梭形的腫瘤形狀常懷疑是末梢神經腫瘤。更常見的是腫瘤在錐外,尤其是眶上部。眶頂骨缺失時腫瘤與腦之間失去信號提示眶頂變薄或破壞。根據腫瘤組織學特性腫瘤顯示同質或異質信號。在T1WI圖像上腫瘤與眼外肌相比呈中信號,與眶脂肪比較呈低信號T2WI圖像上腫瘤顯示不同的高中低信號。腫瘤的黏液成分即B型神經鞘瘤成分在T2WI圖像上比A型顯示的信號更強。腫瘤的細胞成分越多,T2WI上信號相對較低;黏液成分越多,T2WI信號越高,增強越明顯。臨床許多神經鞘瘤可能因腫瘤內成分複雜,MRI的信號尤其是T2WI上多呈異質混雜信號即有低信號、中信號和高信號。
增強後根據腫瘤的組織學特徵不同而增強程度不同,黏液部分比腫瘤細胞部分增強明顯,這對手術切除有幫助如果腫瘤的黏液成分太多類似水的信號時可能腫瘤無明顯增強,這是在其他腫瘤尚未見到的MRI信號。
腫瘤的囊變是MRI診斷神經鞘瘤的特徵之一。囊變部分在T1WI上像水一樣呈低信號,T2WI上顯示高信號,增強後無增強現象。但並非如此如果腫瘤內黏液中水的含量較多時,腫瘤的信號與此相同,實際是實體腫瘤。
眼眶神經鞘瘤的另一特徵是腫瘤非常容易經眶上裂向顱內蔓延,而呈啞鈴形或花生形。所以任何懷疑神經鞘瘤尤其是腫瘤已蔓延至眶尖時、眶上裂擴大或復發性腫瘤應仔細做MRI檢查以除外顱內蔓延。
治療
神經鞘瘤進展雖然緩慢但持續性增大,最終必將破壞視力早期發現後仍應早期治療。此腫瘤對化學治療和放射治療均有抵抗,有效的療法是手術切除。手術進路根據腫瘤位置加以選擇。位於眶前部,可以捫及的,採用前路開眶。由於腫瘤起自眶上神經和滑車上神經較多,眶上緣皮膚切口機會也多。操作時要特別注意保護眶上神經、滑車、上斜肌和提上瞼肌位於眼球以後的腫瘤,採用外側開眶,或外側內側結合進路。由於腫瘤囊壁較薄,在眶尖部與神經、肌腱、眶壁多有粘連,甚至可用手指進行鈍性分離,均可造成囊膜破裂,瘤實質壓擠至眶內,污染周圍結構,引起復發。所以對此種腫瘤的手術進路力求寬廣,使囊壁完整的取出。如腫瘤位置深、粘連多眶尖部盲目分離易引起併發症,則可用紗布將腫瘤與周圍正常結構隔離,切開包膜,輕輕將瘤實質夾出,或用銳匙和吸引器將大部分內容刮吸然後提起包膜,直視分離切除。用囊內摘除法,甚至可將蔓延至顱內的腫瘤拖出。神經鞘瘤包膜甚薄,手術過程儘量避免組織鉗夾取,以免撕破包膜。
