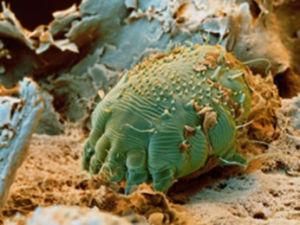
簡介
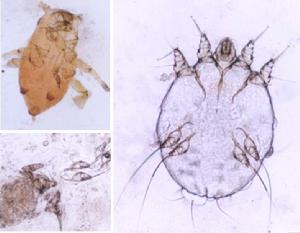 疥蟲
疥蟲生活習性
繁殖方式
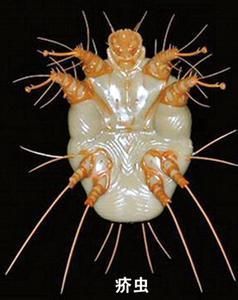 疥蟲
疥蟲卵呈圓形或橢圓形,淡黃色,殼薄,大小約80×180μm,產出後經3~5天孵化為幼蟲。幼蟲足3對,2對在體前部,1對近體後端。幼蟲仍生活在原隧道中,或另鑿隧道,經3~4天蛻皮為前若蟲。若蟲似成蟲,有足4對,前若蟲生殖器尚未顯現,約經2天后蛻皮成後若蟲。雌性後若蟲產卵孔尚未發育完全,但陰道孔已形成,可行交配。後若蟲再經3~4天蛻皮而為成蟲。完成一代生活史需時8~17天。
疥蟎交配一般是晚間在人體皮膚表面進行,由雄性成蟲和雌性後若蟲完成。雄蟲大多在交配後不久即死亡;雌後若蟲在交配後20~30分鐘內鑽入宿主皮內,蛻皮為雌蟲2~3天后即在隧道內產卵。每日可產2~4個卵,一生共可產卵40~50個,雌蟎壽命約5~6周。
生活環境
寄生部位:疥蟎常寄生於人體皮膚較柔軟嫩薄之處,常見於指間,腕屈側,肘窩,腋窩前後,腹股溝,外生殖器,乳房下等處;但兒童則全身皮膚均可被侵犯。
活動與挖掘隧道:疥蟎寄生在宿主表皮角質層的深處,以角質組織和淋巴液為食,並以螯肢和前跗爪挖掘,逐漸形成一條與皮膚平行的蜿蜒隧道。隧道最長可達10~15mm。以雌蟎所挖的隧道最長,每隔一段距離有小縱向通道通至表皮。雄蟎與後若蟲亦可單獨挖掘,但極短,前若蟲與幼蟲則不能挖掘隧道,只生活在雌蟎所挖的隧道中。雌蟎每天能挖0.5~5mm,一般不深入到角質層的下面。交配受精後的雌蟎,最為活躍,每分鐘可爬行2.5cm,此時也是最易感染新宿主的時期。
溫濕度的影響:雌性成蟲離開宿主後的活動,壽命及感染人的能力與所處環境的溫度和相對濕度有關。溫度較低,濕度較大時壽命較長,而高溫低濕則對其生存不利。雌蟎最適擴散的溫度為15~31℃,有效擴散時限為1~6.95天,在此時限內活動正常並具感染能力。
疥蟲傳播
 疥蟲
疥蟲疥蟲的傳播和感染,與衛生狀況有關,經由與患者親密接觸或性行為而感染疥蟲,受感染的衣服和被褥(fomites),也可能傳播疥蟲,但此途徑並不常見。在室溫下,疥蟲離開人體皮膚尚可存活2~4天,在礦物油(mineraloil)中可存活7天之久,在50℃的環境中10分鐘即死亡,卵在室溫下約可存活10天。濕度高及低溫之環境,有助於疥蟲之存活。
生物危害
體軀不分節,體表具皮紋。足短小而有套疊的哺乳動物皮內寄生蟎。本科蟎類通稱疥蟎。是一類永久性的皮內寄生蟲,可引起頑固的皮膚病疥瘡。寄生於人體的主要是疥蟎屬的疥蟎,世界性分布。除寄生於人體外,還可寄生於哺乳動物,如牛、馬、駱駝、羊、犬和兔等的體上。
疥蟎的致病作用是由於挖掘隧道引起皮損所致,而其分泌物、代謝產物以及死蟲體又引起過敏反應,使人發生奇癢。疥蟎夜間大肆活動,常造成失眠而影響健康。在引起皮損的初期,僅限於隧道入口處發生針頭大小的微紅小皰疹,但經患者搔破,可引起血痂和繼發感染。產生膿泡、毛囊炎或癤病,嚴重時可出現局部淋巴結炎,甚至產生蛋白尿或急性腎炎。
疥瘡流行廣泛,主要是通過直接傳播,也可通過患者的衣物等間接傳播。此外,動物的疥蟎亦可傳至人體,特別是患疥瘡的家畜與人關係比較大。人體因痂蟎屬的貓痂蟎偶然侵襲也會致病。
防治工作主要是注意個人衛生、勤洗澡、勤換衣、避免與患者接觸或使用患者的衣物。患者應及時治療,其衣物需經常煮沸或用蒸氣消毒處理。治療常用藥物有硫磺軟膏、苯內酸苄酯擦劑等。對動物患疥也要採取防治措施。
致病診斷
疥蟎寄生部位的皮損為小丘疹,小皰及隧道,多為對稱分布。疥瘡丘疹淡紅色,針頭大小,可稀疏分布,中間皮膚正常;亦可密集成群,但不融合。隧道的盲端常有蟲體隱藏,呈針尖大小的灰白小點。劇烈瘙癢是疥瘡最突出的症狀,引起發癢的原因是雌蟎挖掘隧道時的機械性刺激及生活中產生的排泄物、分泌物引起的過敏反應所致。白天瘙癢較輕,夜晚加劇,睡後更甚。可能是由於疥蟎夜間在溫暖的被褥內活動較強或由於晚上齧食更其所致,故可影響睡眠。由於劇癢,搔抓,可引起繼發性感染,發生膿瘡、毛囊炎或癤腫。
根據接觸史及臨床症狀,不難作出診斷。若能找出疥蟎,則可確診。檢出疥蟎的方法過去常用消毒針尖挑破隧道的盡端,取出疥蟎;或用消毒的礦物油滴於皮膚患處,再用刀片輕刮局部,將刮取物鏡檢。國內學者採用解剖鏡直接檢查皮損部位,發現有隧道和其盲端的疥蟎輪廓,即用手術刀尖端挑出疥端,即可確診,陽性率可達97.5%。
流行病學
疥瘡分布廣泛,遍及世界各地。疥瘡較多發生於學齡前兒童及青年集體中,但亦可發生在其他年齡組。其感染方式主要是通過直接接觸,如與患者握手、同床睡眠等,特別是在夜間睡眠時,疥蟎在宿主皮膚上爬行和交配,傳播機會更多。疥蟎離開宿主後還可生存3~10天,並仍可產卵和孵化,因此也可通過患者的被服,手套,鞋襪等間接傳播。公共浴室的休息更衣間是重要的社會傳播場所。
許多哺乳動物體上的疥蟎,偶然也可感染人體,但症狀較輕。
疾病預防
預防工作主要是加強衛生宣教,注意個人衛生。避免與患者接觸及使用患者的衣被。發現患者應及時治療,病人的衣服需煮沸或蒸氣消毒處理,或撒上六六六粉劑。
治療
一般治療
以外用殺疥蟲的製劑為主。凡集體發生或家庭成員患者應同時治療。治療程式如下:塗抹藥物之前,最好用熱水、肥皂洗澡,塗藥時應從頸部以下行全身塗抹藥物,皮疹集中的部位應反覆塗藥並加壓摩擦。療程結束時再用熱水、肥皂洗澡。及時更換衣被,並將換下衣被用水煮沸消毒或燙洗曝曬。
藥物治療
(1)常用抗疥瘡的外用藥物①10%硫磺(兒童5%硫磺)、3%水楊酸軟膏。②1%γ-666乳劑或軟膏,注意神經毒性。③10%~25%苯甲酸苄酯洗劑或乳劑。④撲滅司林霜外用。⑤40%硫代硫酸鈉溶液和4%稀鹽酸溶液先塗前者2次,待乾後再塗後者2次。每日早晚各1次,連用3~4天。⑥10%克羅米通乳劑或搽劑每日早晚各塗1次,連用3天。
凡上述外用藥物治療後,應觀察2周,如無新皮損出現,方可認為痊癒。因疥蟲卵在7-10d後才能發育為成蟲。愈後無新發皮疹仍有癢者,可外塗複方爐甘石洗劑。
(2)疥瘡結節的治療①焦油凝膠每晚塗搽,2~3周。②皮損內注射糖皮質激素(曲安奈德)。③曲安奈德新黴素貼膏局部外貼。④冷凍治療。
(3)內用藥物瘙癢嚴重者酌情選用抗組胺藥物,繼發感染者加用抗生素。
注意個人衛生,“三勤”:勤洗澡、勤換衣、勤曬衣被。不與病人同居、握手,不能和病人的衣服放在一起。發現病人及時治療,換下的衣服要煮沸滅蟲,不能煮燙者用塑膠包包紮1周后,待疥蟎餓死後清洗。
夏日昆蟲
| 夏天來了,家裡除了燥熱之外,還多了不少的生物,譬如蒼蠅蚊子,今天在廚房居然發現小強跟小小強重現江湖!剛才更是在牆壁上發現了蠕動的蟲子?!讓我們來了解這些可恨的,可愛的,可憎的小生物吧! |