疾病概述
梗阻性腦積水是神經外科常見疾病,是由於先天性或後天性因素造成的腦脊液循環通路在第四腦室以上受阻,使腦脊液流入蛛網膜下腔(或小腦延髓池)的通路發生障礙所引起的病理現象。其特徵是腦脊液過多
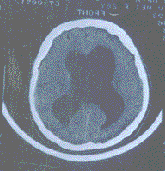 梗阻性腦積水
梗阻性腦積水發病原因
西醫學認識
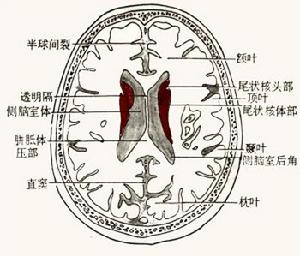 正常側腦室
正常側腦室2、感染 如化膿性腦膜炎或結核性腦膜炎未能機會司得到適當治療,增生的纖維組織阻塞了腦脊液的循環孔道,特別多見於第四腦室孔及蛛網膜下腔的粘連。
3、出血 顱內出血後引起的纖維增生可引起腦積水,產傷後顱內出血吸收不良也是新生兒腦積水常見原因。
4、腫瘤 顱內腫瘤可阻塞腦脊液循環的任何一部分,較多見於第四腦室附近。
5、其他 如維生素A中毒,或嚴重維生素A缺乏也可使腦脊液容量增多,而產生顱內壓增高的症狀。
中醫學認識
 正常大腦矢狀圖
正常大腦矢狀圖1、先天因素:在胎成之際,父母年暮,元精已虛;受胎之後,或因母體多孕多產,體質已虛,或母體久病氣血衰弱,氣血供養差致使胎兒先天稟賦不足,生後懦弱,因此胎稟腎氣不充,精髓不能上充於腦,臟腑氣血運行不暢,瘀阻經絡,腦水受阻,而本病形成。
2、後天因素
(1)外感時邪 外感六淫之邪,疫癘之氣犯腦,郁阻經絡,久而不解致氣血運行不暢,水濕停聚而發為本病。
(2)脾虛失運 脾為後天之本,生化之源。因乳食不節,餵養不當,陽光不足,氣血失運;或其他疾病損傷脾氣,脾失健運,水谷精微運化失常,水濕內停,清陽不升,濁陰不降,阻滯腦髒而發病。
(3)陽虛水泛 頭為諸陽之會,清空之竅,腎陽虛弱,不能溫化寒水之氣,反致其循督脈上達於巔頂,導致脈絡阻滯,血行不暢,則水液蘊結於腦。
(4)痰瘀阻絡 陽氣不足,失於溫運氣化,內停水濕,久而為痰,為飲;陽虛經脈失於溫煦,氣血運行不暢,淤血內生,以致痰瘀互阻,痹阻清竅脈絡,清陽不升,濁邪不降而發為本病。
病理生理
 腦積水
腦積水先天性梗阻性腦積水
其病理生理改變主要是由於在胚胎髮育期間,感染源在腦實質和室管膜內,或有部分在腦膜內形成炎性浸潤,致使腦脊液從腦室流向基底池的通路障礙(孔道狹窄或閉鎖),或在妊娠期患維生素缺乏,甲狀腺機能亢進或低下,以及其它有害因素影響,致使胚胎在發育形成過程中出現異常。根據原蘇聯學者的研究,在胚胎髮育4個月前就存有生理性腦積水,缺乏馬氏孔和路氏孔。當胚胎髮育到4個月以後,上述孔道的開放,使除側腦室外其它腦室的生理性積水很快消失,由於腦脊液從側腦室流入第三腦室較為困難,側腦室的生理性積水消除緩慢,因此,梗阻性腦積水可能在以下情況下發展起來:①生長發育過程停滯,或正中孔和側孔缺損;②中腦導水管內的室管膜層生長過度,阻塞了它的腔隙;③透明中隔退化停滯或停止,掩蓋了室間孔,這種先天性腦積水往往伴隨各種各樣的發育缺陷,如胼胝體缺如、小腦發育不全、巨腦回等。
 腦積水
腦積水後天性梗阻性腦積水
其病理改變主要是由於腦室和中腦導水管室管膜的炎症而發生腦脊液通路被腫瘤、結核、囊尾蚴、包蟲囊腫、外傷性或炎症性瘢痕、動靜脈瘤、出血性小腦浸潤壓迫阻塞所致。
在顱腦損傷的急性期,腦脊液循環受阻及伴隨而來的腦積水,有時是因凝血塊(由於腦室的嚴重出血或腦內出血灶的血塊破潰)所引起的,此種病例常有中腦導水管受阻致大腦半球腦水腫逐漸加重。
梗阻性腦積水常常伴發積水性腦水腫,這種類型的腦水腫實質上是由於腦室來的大量腦脊液浸潤萎縮的腦組織,使之含有過量的組織液所致。梗阻性腦積水可呈急性經過,也可發展為漸進型。同時,按其病理過程亦可區分為進行期和穩定期。
病理影響
一、腦積水對腦脊液形成和吸收的影響
當顱內壓為0.01~2.4kPa時,腦脊液仍能正常分泌,只有當顱內壓繼續升高時,腦脊液形成量才有所減少。因此,對於腦積水的病例而言,腦脊液的每日生成量決定於顱內壓力的大小。在顱內壓不超過2.4kPa的情況下,腦脊液的生成量一般無多大變化。在腦脊液的吸收方面,儘管存在著吸收障礙,仍然有不少腦脊液通過不同的途徑被吸收,例如,在腦脊液通路受阻塞以上的腦組織與腦脊液接觸面的通透性顯著增強,這一現象可通過PSP染色試驗、腦部的CT掃描和同位素標記白蛋白的追蹤得以證實。說明在腦積水時腦脊液可通過腦室內的室管膜、顱神經鞘等其它途徑吸收。應該指出,腦積水患兒雖可通過上述途徑吸收部分腦脊液,但蛛網膜顆粒仍然是吸收大部分腦脊液的主要部位。
二、腦積水對神經組織結構的損害
腦積水形成之後,腦脊液循環通路受阻而引起腦組織繼發性改變;其表現為腦室系統由於腦脊液的積聚而擴張,室管膜細胞的側突腫大、伸長,隨著腦室壁的進一步受牽拉,室管膜逐漸消失,腦室周圍呈星形細胞化或膠質疤痕形成。腦室進一步擴大,可使腦脊液進入室周組織而引起白質水腫,這時即使行腦脊液分流術,使腦室恢復到正常大小,腦組織在組織學上的改變已不能恢復。
在人體解剖上,當腦脊液存量增加時,腦組織的彈性減少。若腦積水進一步發展,大腦皮層受壓變薄,則可繼發腦萎縮。第三腦室的擴張可使下丘腦受壓而萎縮,中腦受壓則使眼球垂直運動發生障礙,出現臨床所見的“落日目”征。第四腦室受阻的病例,可出現脊髓中央管擴大,腦脊液可經終池流入脊髓蛛網膜下腔。
三、腦積水對頸靜脈回流的影響
腦積水引起的顱內壓增高可使雙側橫竇受壓,使注入兩側頸內靜脈的血流受阻,因而可出現代償性頸外靜脈系統的血液回流增加,繼發頭皮靜脈怒張。
現代儀器診斷
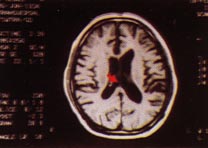 CT診斷腦積水圖片
CT診斷腦積水圖片1、頭顱X線平片:可見顱腔擴大、顱骨變薄、顱縫分離。
2、腦室造影:腦室內注入氧氣或碘油作X線攝片,可以了解腦室擴大的程度,有無占位性病變,阻塞的部位,以及是否為交通性腦積水。本檢查有一定的危險性,應慎重行事。
3、CT或MRI檢查:腦內積水可見腦室系統顯著擴大,有時是全腦室擴大或部分腦室系統擴大,腦實質顯著變薄;外部腦積水CT片有5個表現:額和額頂區蛛網膜下腔增高;其他區域蛛網膜下腔不寬或稍寬;前半球間裂增寬;基底池
增大;額頂區腦溝加深、加寬;腦室不大或輕度擴大。該檢查可以準確地測量腦室的大小及腦組織的厚度,阻塞的部位,有無占位性病變以及是否為交通性腦積水。術後複查可以了解分流管位置及腦室縮小情況,對診斷及手術療效的估計均有重要的意義。
臨床特徵
一 、嬰幼兒腦積水的臨床表現
 腦積水
腦積水1、頭圍擴大2歲前囟顱縫多未閉合,故見患兒提醒比例失調,頭顱大於軀幹,頭蓋部分比顏面大,前額膨出尤為明顯,頭皮變薄、有光澤、頭皮靜脈因回流障礙而怒張。
2、前囟擴大、張力增高 如抱患兒為立位且安靜時,囟門仍呈膨隆狀而不凹陷,也看不到正常搏動時則表示顱內壓增高,嬰幼兒腦積水時十分典型。
3、破罐音 腦積水患兒在額顳頂交接處頭部扣診時,其聲如同扣破罐或成熟了的西瓜。
4、落日現象 患兒眼球呈下轉位狀,大部分虹膜為下眼瞼所遮蓋,只有少部分外露,如同夕陽落到地平線下。
 落日征
落日征5、頭顱的透光性在重度腦積水如腦外套(皮質、白質)厚度不足1CM時,用強光手電筒直接接觸頭皮顱骨,如透光有亮度則為陽性,如為血腫則為陰性。
6、視神經乳頭萎縮由於擴大了的第三腦室前部直接壓迫視神經,故原發性視神經萎縮則較多見,即使顱內壓增高也看不到視神經乳頭水腫,在腦積水早期,即使有視神經萎縮,對視力的影響也不大,主要是顱腔擴大使顱內壓得到某種程度代償的緣故。
二、成人慢性梗阻性腦積水常表現為間斷性頭痛、頭脹、頭沉、頭暈、耳鳴耳堵、視力下降、下肢無力等。
影像學特徵
 核磁共振檢查
核磁共振檢查診斷
根據上述典型症狀及輔助檢查不難作出診斷。
嬰幼兒的鑑別診斷
1.嬰兒硬腦膜下血腫或積液多因產傷或其他出血因素引起,可單側或雙側,以頂額部常見。慢性者,也可使頭顱增大,顱骨變薄。前囟穿刺可資鑑別,從硬腦膜下腔可抽得血性或淡黃色液體。
2.佝僂病由於顱骨不規則增厚,致使額骨和枕骨突出,呈方形顱,貌似頭顱增大。但本病無顱內壓增高症狀,而有佝僂病的其他表現,故有別於腦積水。
3.腦發育不全雖然腦室也擴大,但無頭圍異常增大。突出表現為痴呆而無顱內壓增高症狀。
4.積水性無腦畸形CT掃描可資鑑別。積水性無腦畸形時,CT片上除在枕區外無腦皮質,並可見突出的基底節。
5.巨腦畸形是各種原因引起的腦本身重量和體積的異常增加。有些原發性巨腦可能有家族性,有或無細胞結構異常。本病雖然頭顱較大,但無顱內壓增高症狀,CT掃描顯示腦室大小正常.
早期可疑病兒注意事項
1、頭圍測量每隔2個月定期測量額枕周徑。我國正常嬰兒的平均頭圍見表53-1。1歲以後,第2年增加2cm,第3~4年增加2cm,第5~10年共增加1.5cm。需注意,在較大兒童,正常的頭圍曲線並不能排除進行性腦室擴張。
2、透照法(透光試驗)當皮層薄於1cm時,透光試驗陽性。但需注意,有硬腦膜下滲出、腦室穿通畸形、帽狀腱膜下積液等時,透光試驗也可陽性。
3、顱骨X線平片在嬰兒腦積水,可發現頭顱增大,顱面比例不調,顱骨變薄,顱縫分離,前、後囟擴大或延遲閉合;在較大兒童,可顯示蝶鞍擴大,後床突吸收等顱高壓症。另外,還可顯示導水管狹窄所特有的低人字縫和在Dandy-Walker畸形見到的後顱窩凸出。
4、CT掃描交通性腦積水時,腦室系統和枕大池均擴大;若有導水管狹窄,則僅側腦室和第三腦室擴大,而第四腦室正常。
5、腦室造影腦室空氣或碘水造影,有利於估計腦室大小和梗阻的部位。
6、同位素檢查腦積水時,同位素腦池造影顯示放射性顯像劑回流至腦室,腦室擴大,且放射性清除緩慢,造影后24小時,大腦凸面和上矢狀竇兩旁仍無放射性出現。若行同位素腦室造影,還可確定腦室梗阻的部位。
治療
一、腦積水西醫治療:
1.非手術治療適用於早期或病情較輕,發展緩慢者,目的在於減少腦脊液的分泌或增加機體的水分排出,其方法:
A:套用利尿劑,如乙醯唑胺、雙氫克尿塞、速尿、甘露醇等。
B:經前囟或腰椎反覆穿刺放液。
2.手術療法手術治療對進行性腦積水,頭顱明顯增大,且大腦皮質厚度小於1cm者,可採取手術治療。手術可分為以下幾種:
A:減少腦脊液分泌的手術:脈絡叢切除術後的灼燒術,現少用。
B:解除腦室梗阻病因手術:如大腦導水管形成術或擴張術,正中孔切開術及顱內占位病變摘除術等。
C:腦脊液分流手術:手術目的是建立腦脊液循環通路,解除腦脊液的積蓄,兼用於交通性或非交通腦積水。常用的分流術包括顱內分流和顱外分流,顱內分流有腦室——小腦延髓池引流術、三腦室造瘺術。顱外分流手術有腦室——心房分流術及腦室——腹腔分流術,側腦室——腹腔、上矢狀竇、心房、頸外靜脈等分流術。注意可有感染危險。
二、腦積水中醫治療:
腦積水的形成,中醫學多責之於先天不足,氣血虧損,或外感時邪、郁阻經絡,水濕停聚。此外,頭部外傷瘀血亦可導致本病。本病病位在腦髓,涉及經絡、臟腑,屬本虛標實之證,脾腎虧損為本,痰瘀阻絡、水濕內停為標。故臨床上應根據標本緩急,進行辨證施治,其治療原則是急則治其標,多祛濕利水;緩則治其本,溫補脾腎是其關鍵。
其他尚有敷貼法,如封囟散、加味天靈散等按顱裂部位外敷以及穴位敷貼法等;針灸療法;推拿療法等。
採用中藥,針灸、敷貼療法治療腦積水有一定療效,但多屬零散報導,其深度和廣度均不夠理想,治療效果未達到突破的程度。
手術常見併發症
1.顱內血腫:因為在腦室極度擴大、腦皮質菲薄的情況下,術中腦脊液流失過多,腦皮質迅速萎陷,就有可能撕裂橋靜脈,發生硬膜下血腫。預防:當腦室穿刺成功後,要及時夾閉引流管,以防止腦脊液流失過多而致腦組織塌陷。另外,應注意選用流量及壓力合適的分流管。
2.發熱:腦積水手術後發熱的常見原因有:術後反應性發熱:通常手術後24~48小時恢復正常。②感染性發熱:由於細菌、病毒的毒力不同,發熱類型亦不盡一致。③非感染性發熱:可能為機體對引流裝置的排異反應。腦脊液中蛋白含量過高(超過5g/L),在按壓調節泵時(尤其為腦室-靜脈竇分流術),自體蛋白過多、過快地進入血中而引起發熱。故當發現腦脊液蛋白含量過高時,則應選擇其它類型的分流術式。
3.損傷重要組織結構:腦積水分流術誤傷重要組織結構臨床並不多見。而在手術時應注意用銳性腦穿刺針刺破硬膜後,及時更換成鈍性腦室穿刺針,穿刺方向和穿刺深度一定要掌握準確,這會避免誤傷重要組織結構的發生。
4.閥門失靈及導管阻塞:在腦積水分流術時,術前應對引流管本身進行吸水試驗,嚴格檢查其性能,操作中注意勿損傷管壁,對分體式引流管,應注意將閥門兩端聯接處結紮牢靠,以防閥門失靈;因為導管長時間至於體內,因導管自身原因或腦脊液的影響,易發生阻塞,術後應定時按壓閥門,以利腦脊液的循環及防止導管阻塞。術後傷口長期不癒合,會增加感染機率,增加患者的痛苦。而術時因小兒頭皮較薄,所以頭皮壓力泵不宜放在切口上;骨孔不應過大,少用生物膠等異物。術後拆線時間宜稍延長,拆線後,傷口繼續用敷料包紮,直至傷口牢固癒合為止。否則,會引起傷口難以癒合。

