病因
 食管憩室的類型
食管憩室的類型negus(1950)認為咽食管憩室的病因可能是環咽肌存在解剖上薄弱點(區)以及環咽肌遠端有食管腔的梗阻所致,主要原因是咽食管憩室總是發生於環咽肌的上方。儘管一些作者推測咽食管憩室的發生可能與咽食管交界處的梗阻有一定關係但Mayo Clinic等(1969)對咽食管憩室病人的食管腔的測壓檢查(manometric studies)證實這類病人的環咽肌並無失弛緩症或者壓力過高現象。一些作者的研究發現,咽食管憩室與咽部的收縮和環咽肌構成的咽下部括約肌的弛緩及吞咽時的收縮之間有暫時的異常關係。患有咽食管憩室的病人,其食管上括約肌的收縮發生於咽部收縮完成之前因此,咽上括約肌的提前收縮是咽食管憩室的病因。
在一些很小的早期的以及體積很大的咽食管憩室病例中,亦能看到咽上括約肌的提前收縮現象,表明環咽肌的運動功能失調(incoordinition)是咽食管憩室的潛在發病原因之一。
1988年,Lerut等對食管上括約肌區的肌肉構成特點的研究發現肌源性退化和神經源性疾病並不能限制環咽肌的功能但可以影響橫紋肌。因此有些作者認為環咽肌運動功能失調乃是更為複雜的功能性問題的一個方面而非疾病本身,咽食管憩室只不過是環咽肌運動功能失調過程的一種表現形式。
 咽食管憩室的發展過程
咽食管憩室的發展過程1992年Cook等同時採用電視X線攝像技術(videoradiography)和測壓法(manometry)對Zenker憩室病人進行對照研究其結果表明Zenker憩室病人的食管上括約肌的開放功能明顯減弱而憩室腔內的壓力明顯增加因此,Cook等認為Zenier憩室病人的主要異常改變之一是食管上括約肌的開放功能不全,而非環咽肌收縮與食管上括約肌的開放或鬆弛功能的失調所致。據其研究,如果在進行吞咽動作時病人的環咽肌功能有障礙吞咽時的一般食管腔內的經壁壓力(transmural pressure)便可以使咽食管的黏膜通過環咽肌上方咽後壁的解剖薄弱點向後疝出,形成咽食管憩室。隨著咽食管腔內壓力的反覆作用和憩室腔內或囊內的食物不斷瀦留,咽食管憩室便逐漸進行性增大並下垂。
咽食管憩室的憩室頸懸吊於環咽肌的上方,憩室囊則介於食管與頸椎之間嚴重的或晚期咽食管憩室的位置可以與咽的縱軸垂直,從而使憩室囊發生選擇性的充盈並壓迫食管,而且憩室與其毗鄰的食管向前成角然而由於憩室口在環咽肌的上方,所以並不防礙憩室的自發排空,而且病人常有喉氣管誤吸(1aryngotracheal aspiration)和憩室內容物向腔內反流現象。
在咽與食管結合處的後部,有咽下縮肌斜行。其下方有環咽肌橫行,在此二肌之間有一小的三角區域,稱之為Killian三角,三角區內缺乏肌肉纖維是人體解剖學上的一個薄弱點或薄弱區,也是咽食管憩室的好發病位,由於這種薄弱區在左側更為明顯,因而咽食管憩室多發生在左側。
臨床表現
 咽食管憩室
咽食管憩室咽食管憩室病人典型的臨床症狀包括高位頸段食管的咽下困難,呼吸有腐敗惡臭氣味,吞咽食物或飲水時咽部“喀喀”作響,不論咳嗽或不咳嗽,病人常有自發性食管內容物反流現象。典型的反流物為新鮮的、未經消化的食物,無苦味或酸味或不含有胃十二指腸分泌物。個別病人在進食後立即出現食管反流現象,這種反流與憩室內容物被誤吸到氣道內而引起的劇烈咳嗽和憋氣有關。由於食管反流和咳嗽,病人進食過程緩慢而費力。
隨著咽食管體積不斷增大,病人咽部常有發脹的感覺,用手壓迫患側頸部,這種感覺便可緩解或減輕。偶爾,病人因憩室內容物分解腐敗所產生的臭味而來就診。極少數的病人主訴其頸部有一軟性包塊。
2.臨床分期 有的作者將咽食管憩室的臨床症狀分為3期。
Ⅰ期:憩室小,其開口與食管縱軸呈直角病人無頸段食管梗阻,無食管反流或憩室內容物瀦留。病人的主要症狀為咽喉部有異物感,並試圖通過咳嗽或者咳痰將“異物”排除。其誘發因素往往是吃一塊較乾的食物(如烤麵包片等),將其吐出後咽喉部的異物感便隨之消失。
Ⅱ期:咽食管憩室增大到一定程度之後,憩室的開口與憩室體呈斜行,主要症狀為病人的口腔內突然排出原先所吃的飲食,並混有黏液與唾液。這種症狀可發生在睡眠時,可導致誤吸,病人因陣發性咳嗽而從睡眠中清醒誤吸可引起肺膿腫,應加以重視。有些病人在吞咽時咽部發出氣過水聲(gurgling noise)或“喀喀”聲,系憩室囊內的氣體與液體混合過程中產生的聲音。
Ⅲ期:在憩室囊增大到一定大小之後,憩室口呈橫位或水平位,吞咽的飲食可直接進入憩室,病人可產生其他症狀,如不同程度的高位頸段食管梗阻,伴有部分或全部所進食物的食管反流。這類病人常有體重減輕和消瘦(emaciation)。
診斷
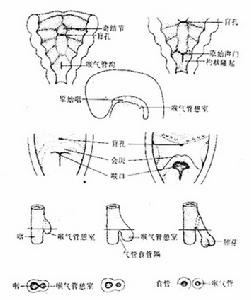 咽食管憩室的發展和演化
咽食管憩室的發展和演化1.查體 咽食管憩室病人在查體時可能有下列體徵:
(1)囑病人飲水,吞咽時在頸部憩室部位聽診可聞及氣過水聲或“喀喀”聲。
(2)McNealy-McCallister試驗:這一簡單的臨床試驗用以確定咽食管憩室在頸部的位置(側別)。
方法:①病人取坐位,面對檢查者;②囑病人做幾次吞咽空氣的動作後檢查者將自己的左手拇指放在病人右頸部胸鎖乳突肌環狀軟骨前方水平用拇指向後輕輕擠壓;③檢查者再用自己右手拇指反覆擠壓病人右頸部的相應部位;④當檢查者的拇指擠壓在咽食管憩室所在一側的頸部時,由於拇指的擠壓作用,憩室內的氣管通過液體而排出,因而檢查者可聽到病人患側頸部有氣過水聲。
2.輔助檢查 食管鋇餐造影可見受累食管邊緣有圓形、橢圓形或梨形的咽食管憩室,吞入憩室囊內的鋇劑、空氣與液體呈3層;食管鏡檢查可見憩室內有異物,個別病人有食管炎、食管狹窄、食管蹼或食管癌等。
檢查
 咽食管結構圖
咽食管結構圖在食管鋇餐造影時,一旦吞入的鋇劑充盈或進入憩室,可見含鋇的咽食管憩室位於受累食管的下緣。憩室上方受累的食管有時變細或管腔收縮,容易誤認為充滿鋇劑的憩室壓迫所致。但無論從何種角度在透視下觀察,受累食管段的狹窄呈均勻一致的狹窄,與局部食管受壓造成的狹窄截然不同。從食管鋇餐造影側位片上觀察,在環咽肌水平的食管後緣可見明顯的切跡系咽食管憩室壓迫局部食管後壁所致。
2.食管鏡檢查 咽食管憩室的臨床診斷通常不需要做食管鏡檢查。但若懷疑憩室合併腫瘤,病人有其他器質性病變引起症狀,或憩室內有異物時,則應進行食管鏡(胃鏡)檢查。但在檢查過程中要格外謹慎,以免將內鏡的鏡頭插至憩室囊內而造成憩室的器械性穿孔(instrumental perforation)個別咽食管憩室病人通過食管鏡檢查,可以發現食管炎、食管狹窄、食管蹼或食管癌。
預後
手術併發症有憩室切除部滲、瘺管形成以及損傷喉返神經等。術後瘺管形成大多發生在術後第1周左右傷口處出現唾液分泌,可持續不同時間,大多經幾周或幾個月後自行癒合。喉返神經暫時性損傷多可恢復,永久性損傷少見。黏膜切除過多可發生食管狹窄,擴張術治療有效,擴張失敗則需二次手術糾正狹窄Payne及King報告888例咽食管憩室病人施行一期憩室切除術的結果:瘺管形成1.8%,聲帶麻痹3.2%,復發率3.6%,死亡率1.2%單純行環咽肌切開術僅限於治療小憩室的25例中,無死亡及併發症。
