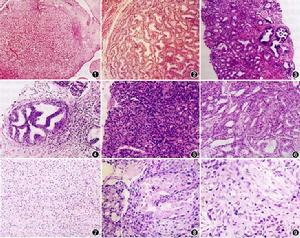
組織學分級
由於Gleason分級與生物學行為和預後關聯良好,逐漸得到承認,使用日漸廣泛,成為制定前列腺癌治療方案的重要參考指標。20世紀90年代以來,美國癌症綜合網推薦的前列腺癌治療指南中,Gleason分級、前列腺特異性抗原(PSA)水平和腫瘤分期是決定治療方案的最重要的指標。2004年版WHO泌尿與男性生殖系統腫瘤分類已將Gleason分級納入。
分級和積分
採用與預後密切相關的五級法。
①根據腺體分化程度,按5級評分(第1級1分,分化好;每遞升1級增加1分;第5級5分,為未分化)。
②對於同一腫瘤不同區域腺癌結構的變異,按其主要和次要分化程度分別評分,以該兩項評分相加的總分作為判斷預後的標準(例如腺癌主要結構評為2分,次要結構評為4分,則積分為2+4=6分;只有1個結構類型,評分為3分,則積分為3+3=6分;穿刺活檢見3個結構類型以上且最高級別結構數量少時,一般將最高級別作為次要結構類型)。
③積分為2、3、4分者相當於高分化腺癌;5、6、7分者相當於中分化腺癌;8、9、10分者相當於低/未分化癌。
④Gleason分級適用於前列腺腺癌,不適用於腺鱗癌、尿路上皮癌。
B. 主要結構類型:
①Gleason 1級(很少見):一致性規則的大腺體,背靠背密集,形成小結節。
②Gleason 2級:較不規則的大腺體,背靠背密集,形成小結節,結節內腺體不融合。
③Gleason 3級:浸潤性生長的小腺體或腺泡,或小型篩狀結構腺體。
④Gleason 4級:融合腺體,大型篩狀腺體,或呈腎透明細胞癌樣。
⑤Gleason 5級:實性癌巢(無腺樣結構),單個癌細胞浸潤,或呈粉刺樣癌(癌細胞壞死)。
圖1 類型1 邊界清楚的結節,結節內腺體結構和大小一致,排列緊密,間質很少,每一腺體是獨立的。
圖2 類型2 邊界比較清楚的結節,與結構類型1相比,結節內腺體結構和大小較不一致,腺體之間距離增加。
圖3 類型3 形態和大小明顯不規則的腺體在較寬的間質和良性腺體間浸潤,腺體保持獨立,中等至較大的腺體為主的區域稱3a,小腺體為主者稱3b。
圖4 類型3 界限清楚的、外形光滑圓鈍的腔內形成乳頭狀和中等大小篩狀結構,是3c的特點,注意緊鄰的小團小腺體。
圖5 類型4a 腺體融合,形成不規則的、具有篩狀結構的腫瘤細胞片團。
圖6 類型4a 另1病例,顯示融合的腺腔和篩狀結構可有較大變異。
圖7 類型4b 由胞質透亮、核小而深染的腫瘤細胞形成的片狀結構,形似腎透明細胞癌,又名hypernephroid結構類型。
圖8 類型5a 融合的腫瘤細胞團中央開始出現粉刺狀壞死。
圖9 類型5b 索狀或單個腫瘤細胞浸潤,缺乏腺腔結構。
歷史
命名的唐納德·格里森評分系統,病理學家在明尼阿波利斯退伍軍人醫院,發達與同事在1960年代。[5][6]2005年,格里森系統被國際泌尿學會病理學改變。標準的細化和一定的歸因模式改變了。[2]已經證明,這種“修改格里森評分”已經比原來更高的性能,,認為在泌尿病理學標準。在這種形式,它仍然是一個重要的工具。
標本和處理
通常,泌尿科醫生和放射科醫生會刪除圓柱形樣本(活檢)通過直腸前列腺組織,使用空心針,在組織學實驗室生物醫學科學家為他準備顯微鏡載玻片的染色和免疫組織化學診斷病理學家。如果前列腺癌手術切除,病理切片前列腺
組織學模式
病理學家顯微鏡下檢查活檢標本對某些“格里森”模式。這些格里森模式相關的以下特點:
模式1 -正常前列腺組織前列腺癌相似。小腺體,格式良好的,密集。這對應於一個高度分化的癌。
模式2 -組織仍有格式良好的腺體,但它們更大,有更多的組織,這意味著基質增加了。這也對應於一個中度分化癌。
模式3 -組織仍有可識別的腺體,但細胞更暗。高倍鏡下,這些細胞已經離開了腺體和開始侵入周圍組織或有滲透性的模式。這對應於一個中度分化癌。
模式4 -組織幾乎沒有可識別的腺體。許多腫瘤細胞侵入周圍組織團。這對應於一個低分化癌。
模式5 -組織沒有或只有很少的可辨認的腺體。經常有床單的整個周圍組織細胞。這對應於一個未分化癌。
格里森系統形式,前列腺癌的格里森模式1和2是罕見的。格里森模式3是目前最常見的。
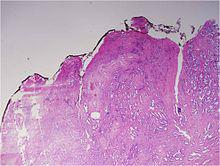 gleason分級
gleason分級低、中、高分級
病理學家定義了腫瘤的分級。
低級——分配給腫瘤的主要模式(必須大於50%的總模式)。
中級——分配給下一個最頻繁模式(必須小於50%,但至少5%,全部癌症的模式的觀察到)。
高級——越來越多的病理學家提供“三級”組件的細節。在這裡有一個小的組成部分三分之一(通常更激進的)模式。
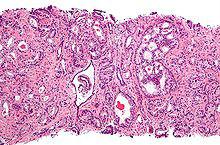 gleason分級
gleason分級分數和預測
病理學家的型號然後總結中國小成績獲得最終的格里森評分。如果只看到兩種模式,第一個數字的分數是腫瘤的主要成績而第二個號碼是中等成績,如前一節所述。如果看到三個模式,第一個數字的分數將是主要的品位和第二等級最高的模式數量。例如,如果原發腫瘤是2級和二次腫瘤是3級但一些細胞被發現是4級,格里森評分將2 + 4 = 6。這是一個細微的變化從2005年以前格里森系統,第二個數字是二級等級(即。,第二常見的細胞行模式)。[2]有格里森評分3 + 4的三級組件模式5 -這將被認為是更積極的前列腺癌,格里森評分3 + 4沒有三級模式5。然而,第三組件的全部意義的侵略性癌症是有爭議的。
格里森評分範圍從2到10,2代表最分化良好的腫瘤和10 least-differentiated腫瘤。格里森評分往往分為組顯示類似的生物行為:低級(分化良好型的),胸,溫和低分化或高檔。[3]一項調查約翰霍普金斯根治性前列腺切除術的資料庫(1982 - 2011)提出報告了格里森評分和預後級組:格里森評分≤6(預後組I);格里森評分3 + 4 = 7(預後組II);格里森評分4 + 3 = 7(預後組III);格里森評分4 + 4 = 8(預後第四分組);格里森評分9(預後組V)。[4]前列腺癌和格里森評分≤6通常有相當好的預測。
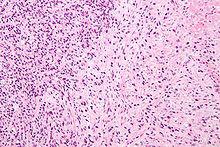 gleason分級
gleason分級評論
格里森架構模式和格里森品位是可以互換的。
格里森級/有兩個主要分:1:基於體系結構模式,而不是細胞學。格里森系統建築功能分為1 5組織學模式。這些都是在減少差異化訂單但數目在增長:模式1是最分化和模式5是至少有區別。[2][4]
(低分化的“癌症”通常是一個糟糕的預後。分化程度的組織,通常指的是腫瘤,類似於本機的組織。所以少相似之處通常是一個糟糕的預後。)
2:格里森評分的第二個特點是,級別不是基於腫瘤中最高的(至少有區別)模式,取而代之的是通常的組合和第二最常見的模式。格里森發現前列腺癌有多個模式和前列腺癌的預後是最普遍的和第二最常見腫瘤的模式。所以使用格里森系統,最普遍和最普遍的模式,如果至少有5%的腫瘤,加在一起相當於整個格里森評分。[2][4]
如果例如最普遍的模式/是2級,和第二個最流行的是1,那么格里森評分是2 + 1 = 3。如果腫瘤只有一個模式,該模式的數量翻了一番,達到獲得分數。例如腫瘤都是模式1,格里森評分1 + 1 = 2。最分化腫瘤會,在最高,格里森評分2(1 + 1的1型架構就會翻了一倍),而最嚴重的分化腫瘤(不像本機前列腺組織)將有一個10分(5 + 5也被所有類型5組織)。所以格里森評分/級只能2 - 10,沒有0或1的定義。[2][4]
的主要途徑區分正常的前列腺腺體是前列腺腺體通常有兩個腺體細胞層,在腺癌(adeno——這是腺癌,癌——它的外胚層衍生因為只有外胚層的組織使腺體)基底(bottom-usually立方形的)細胞層丟失,這樣你只有一個細胞組織的頂層通常從柱狀——pseudostratified外觀。
分數描述[編輯]
使用這個系統最高分化腫瘤格里森評分/等級2,和least-differentiated腫瘤10分。範圍的定義是2 - 10,建築類型從1 - 5和總是翻倍或加在一起因此如上所述。格里森評分通常分組基於類似的行為:2 - 4級被分化良好的腫瘤5 - 6級胸腫瘤7級適度-低分化腫瘤級8 - 10級高檔腫瘤。[2][4]
格里森1[編輯]
格里森模式1是最分化良好的腫瘤的模式。它是一個定義良好的單/獨立的結節,密切/密集,背靠背腺模式,並不侵犯鄰近健康的前列腺組織。腺體是圓的橢圓形狀和比例大,比較他們格里森模式3腫瘤,約等於在大小和形狀。[2][4]
格里森2[編輯]
格里森2相當單一的局限性結節,單獨的腺體。然而,腺體安排寬鬆,沒有統一的模式1。最小的入侵通過向周圍健康的前列腺腺體組織可能被看到。類似於格里森1,格里森3的腺體通常比那些模式,和圓形橢圓形的形狀。因此格里森1和2之間的主要區別是包裝的腺體和入侵的密度在格里森2是可能的,沒有在格里森1定義。[2][4]
格里森3[編輯]
格里森3是一個明顯浸潤性腫瘤,擴展到鄰近健康的前列腺組織。大小和形狀的腺體交替,通常長/角。他們通常是小/ micro-glandular格里森相比1或2的成績。然而,一些中等規模大。格里森的小腺體,腺體相比小及定義模式4,是不同的腺體單位。精神上你可以畫一個圈的每個腺體單位格里森3。[2][4]
格里森4[編輯]
格里森模式4腺體不再單/分離腺體與模式1 - 3。他們融合在一起,難以區分,罕見的腔體和格里森1 - 3通常都有開放的流明(空間)在腺體內,或者他們可以篩狀(類似於篩子篩狀板/相似。一個項目有許多穿孔)。融合腺體是連鎖店,巢或腺體組,不再是完全由基質——(結締組織分離單個腺體通常在這種情況下)。腺體融合包含偶爾間質給予的“部分”分離的腺體。由於這部分分離,融合腺體有時有一個扇形的(想想看一片麵包,咬了一口)出現在他們的邊緣。[2][4]
格里森5[編輯]
沒有腺腫瘤分化(因此不像正常前列腺組織)。它由表(組細胞幾乎平面外觀像一盒),固體繩繩(群細胞就像時尚貫穿其他組織/細胞模式),或單個細胞。你不應該看到一輪腺腔內空間,可以看到類似的其他類型更正常的前列腺外觀。[2][4]
預後[編輯]
格里森評分2 - 4通常是發現在較小的腫瘤位於過渡區(尿道)。這些通常是發現順便對良性前列腺肥大手術(注意:不是前列腺癌)的前驅病變。[2]
大多數治療/治療癌症是格里森評分5 - 7和檢測由於活檢後異常的直腸或前列腺特異抗原的評估。癌症通常是位於外圍區通常後部分,解釋執行直腸的基本原理。
腫瘤與格里森評分8 - 10往往是先進的腫瘤,不可能治癒的。儘管一些證據表明前列腺癌將變得更加激進的隨著時間的推移,最常格里森成績保持穩定幾年。[2]