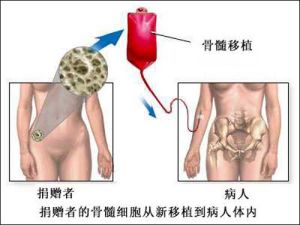
簡介
骨髓移植,是指在大劑量化療和全身照射大量破壞患者的白血病細胞後,把健康人或自身已緩解的骨髓移植給患者,使其中造血幹細胞持久地在患者骨髓腔分化增殖,從而恢復其正常造血和免疫功能的過程。它能最大限度殺傷白血病細胞,又可挽救大劑量化療放療對正常造血細胞的損害。
骨髓移植是目前根治白血病的最先進的方法。有的病人一發現白血病,便急著要行骨髓移植,這是一種錯誤的看法,它只能在經積極治療完全緩解後(臨床上無白血病所致的症狀和體徵,血象正常、骨髓中白血病細胞≤5%)才能進行。它可分為自體(身)和同種異體移植,後者又分為同基因(同卵雙胞胎)、同種異基因(HLA部分相同的同胞兄弟、姐妹或父母或子女),其具體適應條件是:年齡:自體<55歲,異體<45歲,白血病完全緩解後;無感染灶,無其它嚴重的疾病;作異體骨髓移植前,需作組織配型和有關實驗,以選擇供者 。
自體骨髓移植後,由於骨髓中仍可能有白血病細胞,尚需間斷化療和定期複查以防復發。骨髓移植中對供者的身體無何影響,隨著骨髓移植手段不斷改進,白血病者長期生存有待實現。異體移植由於存在移植排斥和移植物抗宿主反應,危險性較高,但一旦成功其效果較自體移植好。因此白血病完全緩解後,應儘早行移植。
分類
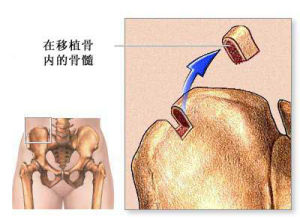 骨髓也可從髂骨獲取,以骨移植的方式移植到病人體內
骨髓也可從髂骨獲取,以骨移植的方式移植到病人體內 1.根據造血幹細胞的來源分為
2.根據供受者關係分類
(1)自體造血幹細胞移植將自體正常或疾病緩解期的造血幹細胞保存起來,在患者接受大劑量化療後回輸造血幹細胞。
(2)同基因造血幹細胞移植指同卵孿生之間的移植。
(3)異基因造血幹細胞移植同胞人類白細胞抗原(HLA)相合、親緣HLA不全相合或半相合、非親緣HLA相合、非親緣HLA不全相合等。
3.根據供受體之間HLA配型分為
HLA相契約胞移植、HLA相合非親緣移植、親緣HLA不全相合/半相合移植。
4.根據有無細胞體外處理,分為
未經體外處理、CD34+細胞富集、T細胞去除、單克隆抗體處理後、化療藥物體外處理淨化、體外擴增後細胞及基因修飾細胞等。
5.根據移植前預處理方案分類
(1)清髓性移植如果沒有外源性造血幹細胞支持,清髓強度使造血系統3個月內無法自行恢復。
(2)非清髓性移植預處理強度有所降低。如果沒有外源性造血幹細胞支持,造血系統在3個月內自行恢復。
適應證
 骨髓移植手術
骨髓移植手術1.具有高危預後因素的惡性血液病是主要的移植適應證包括:
①難治或復發白血病;
②初治急性白血病,預計非移植難以長期存活者;
③骨髓增生異常綜合徵:國際預後積分系統評估為中危或高危者;
④骨髓增殖性疾病及慢性淋巴細胞白血病;
2.非惡性疾病
①骨髓衰竭性疾病如先天性再生障礙性貧血、獲得性再生障礙性貧血等。②遺傳性貧血如地中海貧血、鐮狀紅細胞型貧血、骨髓纖維化、陣發性睡眠性血紅蛋白尿等。
3.其他實體瘤
4.其他
包括聯合免疫缺陷、噬血細胞綜合徵、嚴重自身免疫病等。
預處理及回輸
患者在移植之前應做一系列的血液與骨髓檢查以確定疾病診斷、類型與疾病狀態,以便確定適當的預處理方案、移植後原發病的監測及適當干預的策略。同時選擇HLA配型儘可能完全相同的、8~60歲之間的、身體健康、無嚴重心、肺、肝、腎、腦及精神疾患,造血及免疫系統功能正常的供者為宜。
使用預處理方案可以製造空間、免疫抑制以及清除疾病。預處理方案的強度以既可以達到最大限度的防止移植排斥、又可達到患者對其副作用的耐受為目標,故有多種預處理方案可供選擇。非清髓造血幹細胞移植的關鍵之一預處理方案的特點在於其放(化)療強度明顯比傳統方案為低。移植所用的造血幹細胞主要有三種來源:骨髓、外周血造血幹細胞採集物及臍帶血。通過適當處理後回輸給經過預處理的患者。
手術流程
在進行移植前,為根除患者的造血組織和癌變的細胞,會使用超過致死劑量的大量抗癌劑,並進行放射線照射。這稱為前處置,由於患者的造血功能被完全破壞,期後必須進行移植,否則患者會死亡。之後,將捐獻者的骨髓液(造血幹細胞)透過靜脈注射。雖然稱為移植,但並不進行外科手術式的操作。如移植順利,2周左右,注入的造血幹細胞將會生長,並製造正常的血液,前後約3個月可出院。但若出現重度GVHD則將危及生命,適度的話將可攻擊殘存的癌變細胞,降低再發病的可能性,所以免疫控制很重要。然而,即使移植本身成功,發生併發症導致生命危險的可能性亦較高。此外,現在已有所謂“微移植”,即不完全破壞患者的造血功能,而是只進行免疫控制,使捐獻者的造血幹細胞不被拒絕,這方法使無法適應常規移植的患者也可以進行移植。
併發症
1.早期併發症
①預處理相關的急性毒副作用如口腔潰瘍、急性胃腸道反應等;
②出血性膀胱炎;
③肝靜脈閉塞病;
④毛細血管滲漏綜合徵;
⑤植入綜合徵;
⑥瀰漫性肺泡出血綜合徵;
⑦血栓性微血管病;
⑧特發性肺炎綜合徵;
⑨感染;⑩移植物抗宿主病
2.晚期併發症
①皮膚黏膜的色素脫失及沉著;
②腺體分泌功能減退;
③白內障;
④白質腦病;
⑤生長發育障礙及內分泌障礙;
⑥繼發惡性腫瘤。
展望
 蒂莫西·布朗通過骨髓移植成為世界首例愛滋病治癒者
蒂莫西·布朗通過骨髓移植成為世界首例愛滋病治癒者隨著移植技術的提高,其療效已經漸趨穩定。目前移植供者的選擇困難成為制約移植的主要障礙。HLA不完全相合的親屬供者、HLA單倍體相合親屬供者及無關供者的套用及相關技術改進成為臨床研究的熱門課題,非清髓技術也帶來了觀念上的革命。造血幹細胞的套用範圍也在繼續擴展,技術不斷改進,可使更多的患者受益。