概述
輸卵管是女性生殖系統的主要組成部分之一,具有輸送精子、卵子和受精卵以及提供精子貯存、獲能、頂體反應和受精場所等生理功能。
輸卵管性不孕不育的病種分類
1、輸卵管積液輸卵管積液就是說病原體感染了輸卵管以後,輸卵管在白細胞的浸潤的作用下會形成腫脹的內膜,間質出現水
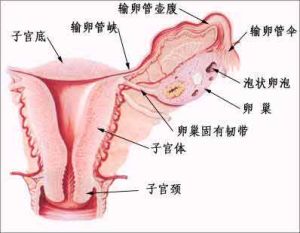 輸卵管性不孕不育
輸卵管性不孕不育輸卵管積液的症狀表現為:
1. 腹痛:下腹會有疼痛感,但是程度不一,有中有輕。大多為隱性的不適感。
2. 月經不調:常見的表現為月經量過多或者月經次數明顯增多。
3. 不孕症:輸卵管受到病症一定的損害,進一步造成了輸卵管的梗阻,而導致不孕。
4. 痛經:離經期越近,疼痛感就會越嚴重,直到月經的來潮。
5. 其他:如性交疼痛、白帶增多、胃腸道障礙等等。
2、輸卵管堵塞
輸卵管堵塞一般可分為原發性和繼發性兩種。原發性也就說是先天性的,出生的時候就有的,但是非常的少見。繼發性就後天性影響而造成的,也是患病的主要原因。繼發性又進一步分為機械性和病理性。
輸卵管堵塞造成的不孕一般沒有什麼特別的症狀,主要是由於輸卵管的炎症而引發的。此病在早期,患者不會表現出明顯的症狀,往往是結婚2到3年沒有子女才發現的。
在大多數情況下輸卵管堵塞的患者到醫院確認檢查的時候已經發展到慢性感染狀態,表現為慢性間質性輸卵管炎。此時的輸卵管壁已經被淋巴細胞浸潤,黏膜的上皮細胞也變得肥大,時間長了會使組織發生纖維化,輸卵管增粗、或者蜷曲。這些都會最終導致不孕的發生。
3、輸卵管炎
輸卵管是女性孕育下一代不可或缺的生殖系統,輸卵管具有運送精子、攝取卵子及把受精卵運送到子宮腔的重要作用,輸卵管不通或功能障礙成為女性不孕症的主要原因。造成輸卵管不通或功能障礙的原因是急、慢性輸卵管炎症。
嚴重的卵管炎症可造成輸卵管完全不通,有些炎症雖未造成輸卵管管腔堵塞,但內膜被炎症破壞影響內膜細胞的纖毛運動,並且由於瘢痕形成使輸卵管壁僵硬,影響輸卵管蠕動。從而影響精子和卵子的相遇和運送而致不孕。輸卵管炎還可由於輸卵管周圍器官或組織炎症而繼發,尤其是在輸卵管傘部或卵巢周圍形成炎症粘連,使輸卵管傘部不能將排出的卵細胞吸入卵管內,與精子相遇,如化膿性闌尾炎、結核性腹膜炎。
如果一旦患有附屬檔案炎、化膿性闌尾炎、結核性腹膜炎、肺結核、子宮內膜異位症的患者,有過不全流產,人工流產術後發燒、腹痛和產褥感染的患者,淋病等性病患者以及有輸卵管畸形的患者,均有可能導致輸卵管功能異常,患有輸卵管性不孕。
急性輸卵管炎
【病因】1.病原微生物 STD的病原體如淋球菌、沙眼、、病毒類等;非特異性的有球菌類、大腸桿菌、厭氧菌。常是多種病原微生物混合感染。
2.機體抵抗力減弱
(1)流產後、產後、月經期等全身及局部抵抗力低下。
(2)侵入性的檢查或治療時防治感染措施不嚴格,如在診室進行診斷性刮宮術、宮頸炎治療術,子宮輸卵管通液術、置入宮內節育器術等。
(3)由鄰近組織器官炎症波及而感染,主要是生殖道炎症如宮頸炎、子宮內膜炎等逆行感染;亦見於化膿性闌尾炎、腹膜炎擴散到輸卵管等盆腔生殖器官。
(4)性交傳染如不潔性交、濫交、丈夫感染反覆傳染給妻子。
【病理】
急性輸卵管炎病變以內膜炎症為主,如果來自急性盆腔炎則病變廣泛。輸卵管等組織充血滲出,腔內膿性滲出物等流入盆腔,引起盆腔腹膜炎,重者形成盆腔膿腫;炎症擴散到卵巢,形成輸卵管卵巢炎或膿腫;若輸卵管傘部粘連閉鎖時可形成輸卵管積膿,多見於慢性炎症急性發作。急性炎症的滲出物膿液中及黏膜面常可查到致病微生物。急性炎症治療不及時、或治療不徹底,則可轉為慢性輸卵管炎;慢性輸卵管炎症急性發作表現為急性炎症。肉眼可見輸卵管紅腫,盆腔臟器亦呈充血水腫滲出等炎症變化,按壓輸卵管可有膿液流出,可能見到輸卵管卵巢等盆腔膿腫改變。
【臨床表現】
1.症狀 急性發作的下腹痛,墜脹;尿頻尿痛;陰道排液膿血狀;可伴寒戰發熱,還可能有腹脹、便秘或腹瀉。若在月經期或流產後發病,則流血量增多,經期延長。追問可能有婦科病或接觸史等。
2.體徵 可有體溫高、脈率加快、下腹部可有肌緊張或抵抗感、壓痛、反跳痛。婦科檢查可有陰道宮頸膿血性排液,宮頸充血、觸之易出血,舉痛。附屬檔案區壓痛,可能觸到痛性包塊。後穹窿穿刺術可抽出少量膿性液。
3.輔助檢查 血中白細胞增高,中性多核白細胞增加,血沉快;後穹窿液化驗白細胞多,宮頸管塗片(或培養)或PCR技術檢測可能查到淋球菌、沙眼等致病微生物。B超掃描可見到子宮直腸陷窩液性暗區,附屬檔案區炎性包塊影像或液性暗區。
【診斷與鑑別診斷】
認真詳細了解病史,全面重點突出地檢查,參考輔助檢查可初步診斷。主要的鑑別診斷應與輸卵管妊娠破裂或流產、急性闌尾炎、卵巢囊腫蒂扭轉等急腹症相鑑別。
【治療】
對急性輸卵管炎、盆腔炎的治療,必須消炎及時、有效、徹底,預防輸卵管炎症慢性化粘連、堵塞導致不孕症。
一.控制感染 依據致病微生物及藥物敏感試驗,儘量恰當地選擇有效的抗生素,量要足、消炎要徹底有效。
(1)非特異性細菌類感染:通常套用青黴素類、慶大黴素、紅黴素、頭孢菌素類均較敏感。生殖道常混合厭氧菌感染,套用甲硝唑或替硝唑。
(2)淋球菌感染:大量青黴素、頭孢黴素類、大觀黴素(淋必治)、二甲胺四環素(泰利特或希舒美)。
(3)沙眼等感染:二甲胺四環素(美滿黴素),比較敏感有效。
(4)清熱解毒類中藥等配合治療。
二.一般治療 臥床休息,半臥位以利炎症局限防止上行擴散。注意補充營養、維持水和電解質平衡,診斷明確後可適當用解熱止痛藥。
三.手術治療 對輸卵管卵巢膿腫,盆腔膿腫破裂患者,應即時手術清除病灶,以防炎症迅速擴散成敗血症危及生命。對盆腔膿腫已局限的,若在後穹窿能觸及飽滿感、波動感,可行切開排膿並引流。
慢性輸卵管炎
【病因】1.由於下生殖道炎症上行擴散感染、如慢性子宮頸炎、子宮內膜炎、宮旁組織炎等,引起輸卵管炎症改變。可因致病微生物毒力不強、機體有一定抵抗力,亦可因治療不恰當不徹底而呈慢性炎性改變。
2.急性輸卵管炎未經治療,或治療不徹底而轉為慢性炎症。
【病理】
慢性輸卵管炎常伴有卵巢炎,故臨床稱為附屬檔案炎。因病變部位、程度不同常見如下幾種類型:
一.慢性間質性輸卵管炎(單純肥大型) 由於長期炎症,輸卵管壁間結締組織增生纖維化,使管壁增厚變硬,管體增粗,管腔堵塞不通。輸卵管迂曲常與卵巢炎性粘連於闊韌帶後葉,難以分離。
二.峽部結節性輸卵管炎 特點為峽部結節性增粗變硬韌,肌層肥厚輸卵管內膜腺上皮呈島狀侵入肌層中,是慢性炎症的一種改變;亦有人認為是輸卵管內膜異位症,對病機尚存爭議。病變致峽部阻塞不孕。
三.輸卵管積膿 可能是急性炎症遺留的後果,亦可能是慢性化膿感染傘部粘連閉鎖所致。表現為管壁增厚、管體明顯增粗,管腔內含有粘稠的膿液,內膜蒼白黏膜皺襞減少或消失。可同時合併卵巢膿腫粘連及與闊韌帶及子宮後壁粘連。
四.輸卵管積水 病機不太清楚,可能由於慢性感染致傘部粘堵,輸卵管液及炎性滲出液積聚於壺腹部。峽部壁厚腔狹細,若再有粘連堵塞,則管中積液難排,不易吸收形成膽囊形積液。與鄰近組織無粘連或輕度粘連。
輸卵管堵塞是什麼原因導致的
一、輸卵管炎症的病因:月經期、流產後或產褥期,細菌等極易經黏膜上行引起輸卵管內膜感染。宮腔內手術操作消毒不嚴格或產時損傷,產科手術感染。結核桿菌經血液循環播散至輸卵管,從而導致鄰近器官炎症病變所引起的輸卵管炎。
二、盆腔腹膜炎症的病因:輸卵管急性炎症時,管腔中膿液通過腹腔口溢出,或輸卵管周圍炎直接蔓延使盆腔腹膜發生炎性病變。繼發於盆腔蜂窩組織炎。其他外科疾患 如闌尾炎、憩室炎穿孔。
三、輸卵管堵塞的後果是嚴重的,不僅會導致患者下腹隱痛、腰痛或月經異常等,更為嚴重的後果是不能讓精子和卵子成功相遇,從而導致不孕症的發生。
輸卵管堵塞的類型
輸卵管堵塞是不孕症的常見原因,占不孕患者的1/3,近年來有逐漸上升的趨勢,是不孕症的治療難題。它其實也只是一個籠統性的概念,可分為很多的小細節。比如說原發性、繼發性,或者是輸卵管因炎症不通、因積液不通和因氣阻不通等等。1、原發性輸卵管堵塞:即先天性的,出生時就有的,這種堵塞極為少見。
2、繼發性輸卵管堵塞:即是後天性的因素所造成的堵塞非常常見,是因一些疾病因素及人為因素造成的,也是引起輸卵管堵塞的最主要的因素。它又可細分為機械性和病理性兩種:
a、機械性:是指有一些脫落的栓子及器官的功能性收縮所造成的,常見的栓子有月經期的內膜碎片、血凝塊,藥物流產及人工流產時由於子宮收縮及流產時的子宮付壓吸引的突然解除引起胚胎組織及胚胎附屬物進入輸卵管造成輸卵管堵塞。
b、病理性多:數則由輸卵管炎症引起,病因是由於病原體感染引起,病原體主要有葡萄球菌、鏈球菌、大腸桿菌、淋球菌、變形桿菌、肺炎球菌、衣原體等所引起,這種炎症往往是一過性的,短暫的,但由於感染性炎症所引起的輸卵管堵塞將是永久性的,不可自愈的。
還可分為其他六種類型,分別為:輸卵管炎、輸卵管粘連、輸卵管積水、輸卵管擠壓、輸卵管扭曲以及輸卵管氣阻。無論是哪一個類型,最後的結果是引起不孕。而輸卵管阻塞性不孕最常見的原因是輸卵管炎症。
造成輸卵管堵塞的原因很多,其中最常見的原因是輸卵管或盆腔腹膜炎症所致。炎症可以使輸卵管黏膜破壞而形成瘢痕,引起管腔狹窄或阻塞。結核菌的感染是一個主要的病因。在我國尤其在農村,結核性輸卵管炎引起的輸卵管不通是很常見的。其次,有一些致病菌如葡萄球菌、鏈球菌或淋病球雙菌經陰道、子宮頸及子宮蔓延到輸卵管或盆腔,引起盆腔腹膜炎及全身嚴重的感染。國內亦有滴蟲引起炎症的報導。人工流產後引起急性盆腔炎、輸卵管炎也是屢見不鮮的。子宮內膜異位在輸卵管會引起輸卵管的阻塞,總之,這些都是屬於病理性的原因
疾病治療
(1)開腹探查與粘連分離手術顯微外科手術仍然是治療輸卵管因素不孕症的重要方法之一,常用於對輸卵管結紮術後需再生育或因炎症致輸卵管阻塞性不孕的患者實施的輸卵管吻合術,術中切除結紮後的瘢痕組織或炎症阻塞部分,將兩斷端靠攏縫合達到輸卵管通暢;對於輸卵管間質部阻塞的患者實施輸卵管植入宮角部手術,即切除阻塞部分的輸卵管並在宮角做錐形切口,將輸卵管的通暢部分植入宮腔;對輸卵管遠端周圍組織粘連的患者,在保守治療無效時行粘連分離術,術中要注意避免損傷傘端周圍的血管和輸卵管的漿膜層,以防止周圍組織的再次粘連和輸卵管狹窄;對輸卵管遠端組織完全粘連閉鎖或積液形成結節無法分離時,則只能進行輸卵管造口術及輸卵管傘端成型術。
(2)腔鏡治療腹腔鏡技術的臨床套用為不孕症的診治開闢了新途徑,同時還可避免不必要的剖腹探查,可對盆腔進行全方位觀察,從而對子宮、卵巢、輸卵管的形態及病變做出全面的評價。由於腹腔鏡手術損傷小,恢復快,現在越來越受到醫患雙方的青睞。腹腔鏡在對盆腔臟器形態結構、病變做出準確評價的同時,可根據病變實施相應的盆腔粘連分解術和輸卵管造口術,只有腹腔鏡手術才能使其恢復正常解剖形態和功能。宮腔鏡可以直接檢視宮腔內病變,定位取材和治療,比傳統的HSG及B超檢查更直觀、準確、可靠,能減少漏診,明顯提高診斷的準確率。輸卵管鏡是用於輸卵管腔內檢查的顯微內窺鏡,其不僅可以觀察輸卵管內部的生理或病理狀況,而且可對某些輸卵管病變進行治療。並可以對輸卵管的黏膜有一個直觀的了解,同時能去除管腔內的碎片或粘連從而制定相應的治療方案,提高生育率,並且還可糾正HSG和其它檢查診斷的輸卵管假性阻塞[2]。目前,腹腔鏡聯合宮腔鏡、輸卵管鏡已經廣泛運用於不孕症的診治。
(3)內窺鏡技術管鏡技術的發展將會給不孕患者帶來更大福音。3mm微型腹腔鏡的圖像清晰度與常規腹腔鏡類似,能完成常規腹腔鏡器械診治不孕症時所能完成的手術操作。經陰道注水腹腔鏡(thl)是在腹部B超監視下從宮頸下方10mm處穿刺入子宮直腸陷凹,再用微型腹腔鏡插入盆腔進行觀察,開闢了不孕症腹腔鏡檢查的新途徑,具有準確、安全、經濟、不需住院、不需接受全身麻醉等優點,能為患者縮短診斷和治療周期,提高妊娠率,其和宮腔鏡聯合套用效果會更好。
(4)中西醫結合治療中醫學認為輸卵管炎症與梗阻與濕熱瘀結、氣滯血瘀、寒濕凝滯、脾虛濕瘀互結、腎陽虛有關。有研究表明,直腸用藥可吸收50%~70%,女性子宮、輸卵管緊鄰直腸,直腸黏膜血運豐富,灌腸液通過直腸靜脈叢的吸收直達病所,充分發揮藥物的治療作用,可促進盆腔局部的血液循環,使藥物的有效成分能直接作用於輸卵管局部,或通過直腸黏膜滲透吸收,促進增生粘連的結締組織軟化,消除局部充血水腫,加速纖維瘢痕組織的修復,增強輸卵管管腔黏膜上皮纖毛的功能,從而有效維持輸卵管的通透性,明顯改善輸卵管的功能,調節輸卵管平滑肌的反應性。通過腔鏡操作使粘連的輸卵管得以直接分離而達到通暢,再配合中藥灌腸達到治療目的,既有檢查又有治療作用,且簡單損傷小,兩者協同作用是治療輸卵管性不孕的安全有效辦法。目前由於技術所限,不孕症的診斷和治療仍有許多缺陷,但隨著醫學技術的不斷完善,對於不孕症的診治也將進一步提高。
(5)中醫療法①中藥內服法首先是理氣活血法,常用藥有當歸、川芎、赤芍、香附、丹參等;其次是祛瘀止痛法,常用藥是紅花、桃仁、乳香、沒藥、元胡、穿山甲等;再次是軟堅散結法,常用藥是川貝、海藻、海帶、昆布、牡蠣等。最後是清熱解毒法,常用藥是紅藤、敗醬草、鴨跖草、蒲公英等。②綜合療法中藥保留灌腸法石氏治療該病36例,在用此法治療前曾用西藥、理療等治療無效後,改用紅藤1號方,紅藤2號隨證加減。第1個月用紅藤1號方,後2個月改為紅藤2號方灌腸,3個月為1個療程,經1~2個療程有31例受孕,受孕率為86%。
診斷檢查
輸卵管性不孕症檢查技術
(1)輸卵管通氣、通液術
比較粗略的檢查方法,結果並不十分準確,顯示輸卵管通暢時也不能判斷輸卵管是一側通暢還是雙側通暢,有時輸卵管遠端周圍組織部分性粘連時,雖然顯示輸卵管尚通暢,但也影響受孕;輸卵管積水時,也可容納20ml以上的液體而產生假象;而且僅憑術者感覺推注液體時有無阻力及患者有無腹痛進行判斷,具有盲目性;通氣術時氣體逆入血管有造成氣體栓塞的危險;因此,這兩種檢查輸卵管通暢度的方法已基本不使用,通液術因對輸卵管炎有一定的治療作用而作為一種治療方法現在仍在使用。
(2)子宮輸卵管碘油造影(HSG)
HSG的檢查結果是比較可靠和無創傷性的,是現在簡便和普遍使用的子宮輸卵管的檢查方法,藉助HSG可以對子宮位置、宮腔形態、子宮內膜情況、輸卵管形態、輸卵管內膜情況及管腔是否通暢進行判斷,還可以根據造影劑在盆腔內的彌散程度了解有無輸卵管遠端周圍組織的粘連,並且對輕度的輸卵管炎症和粘連有一定的治療作用。
(3)輸卵管超聲通暢試驗與子宮輸卵管超聲造影
隨著超聲診斷技術的發展,超聲引導下輸卵管通液術已廣泛套用於臨床,它對輸卵管通暢性檢測具有較好的敏感性和特異性,其優越性為操作簡單、安全無創、耗時少、不受放射線的影響,可動態連續重複多次檢測。所用液體為溫生理鹽水加慶大黴素、地塞米松、α-糜蛋白酶和利多卡因,患者行通液術後,B超取最佳切面觀察子宮充盈情況、兩側子宮角部是否有動態液體聲像向兩側波及,觀察輸卵管有無增粗及子宮直腸陷凹積液情況,根據液體在宮腔內分流、積聚情況,通過輸卵管時的影像及附屬檔案區及子宮直腸窩積液並結合推注時的阻力,返流等臨床判斷,能較準確的診斷輸卵管通暢度。子宮輸卵管超聲造影的方法與輸卵管超聲通暢試驗相同,只是在通液所用的液體中加入1.5%的雙氧水作為造影劑注入宮腔內,超聲觀察宮腔內液、氣體充盈情況及經輸卵管運行、微氣泡溢出的動態圖像,可較準確地判斷輸卵管通暢情況,並明確通暢或不通暢輸卵管側別,有時可觀察到由阻塞到通暢的變化過程。因此,雙氧水輸卵管造影可提高輸卵管通暢情況及阻塞部位的診斷準確性 。
