流行病學
腹主動脈腔靜脈瘺在非破裂性腹主動脈瘤中合併率為0.3%~1.3%,在破裂性腹主動脈瘤中約2.3%~4.3%。病因
ACF依病因可分為自發性(占80%)、創傷性(占15%)、醫源性(占5%)3類。其中自發性ACF中90%以上由動脈硬化性腹主動脈瘤所引起,亦可見感染性腹主動脈瘤,Marfan綜合徵、Ehler-Danlos綜合徵及主動脈夾層動脈瘤合併ACF。
合併ACF的腹主動脈瘤瘤體常較大其直徑多在6cm以上,最大者達13cm.平均為11cm。由於腹主動脈與下腔靜脈緊密毗鄰,隨著瘤體增大,將與周圍組織(尤其是下腔靜脈)炎性粘連加以搏動性壓力的持續作用,使腹主動脈瘤右後壁與下腔靜脈壁受壓壞死最終形成ACF,其發生部位多在主動脈遠端或位於髂總靜脈匯合部稍上方。
發病機制
 腹主動脈腔靜脈瘺
腹主動脈腔靜脈瘺當ACF形成後,血液從壓力高的動脈循環向壓力低的靜脈內分流,使靜脈壓上升,回心血量增多,心臟前負荷加重,心肌收縮代償性增強,心排血量與心率增加,導致心肌肥厚甚至心臟擴大,最後可形成難治性充血性心力衰竭。瘺孔直徑>1.5cm時將危及生命。合併冠心病者危險性更大。
另一方面,由於瘤體遠端動脈血流減少,腎臟灌注壓下降,直接引起腎小球濾過率下降並進一步刺激腎素-血管緊張素系統,使腎小球濾過率下降氯化鈉回吸收增加甚至引起氮質血症。主動脈-腔靜脈的分流亦將引起下肢缺血,並因腔靜脈高壓使盆腔臟器淤血、下肢水腫。
上述病理生理變化的程度與進展速度取決於瘺孔大小、距心臟距離、分流量大小、瘺孔形成的時間等因素。
臨床表現
 腹主動脈腔靜脈瘺
腹主動脈腔靜脈瘺患者表現為腹主動脈瘤的局部表現和動靜脈分流引起的血流動力學變化2個方面。
80%以上病人有腹部和(或)腰背部疼痛因瘤壁的壞死和腰部感覺神經受壓所致,疼痛可放散至腹股溝睪丸及大腿上部;90%病人可觸及腹部搏動性腫塊,約75%病人可聽診到腹部連續性血管雜音,有25%病人可觸及震顫腹背部疼痛、腹部搏動性腫塊和連續性血管雜音認為是腹主動脈腔靜脈瘺的特徵性改變。如果瘺孔較小、附壁血栓封閉瘺孔、低血壓使分流減少或腹主動脈瘤將下腔靜脈完全壓迫時可聽不到血管雜音。
約半數以上病人隨分流量的增多而陷入高搏出量性心力衰竭,出現心動過速、舒張壓降低脈壓增大和周圍動脈的連續性雜音,心搏動時可同時有頭部的搖動(Musset征),並有心界擴大和心肌肥厚、肺淤血、肝大等表現
腎動脈壓力下降使腎臟灌注壓下降,加上靜脈壓升高可減少腎小球濾過率和腎小管分泌能力,引起少尿或無尿,常發展至腎功衰竭。
下肢動脈血流的減少和靜脈壓力升高可使1/4病人發生急性下肢缺血,並有下肢靜脈及腹壁淺表靜脈曲張,並可出現下肢和陰囊的明顯水腫約60%~70%病人可見到下腹壁淺靜脈的搏動性擴張。
併發症:
1.便血和尿血結腸靜脈壓升高引起靜脈淤血可出現直腸出血約40%病人因腎靜脈壓升高、膀胱壁靜脈淤血而有肉眼或鏡下血尿。
2.肺栓塞臨床少見。可因腹主動脈瘤附壁血栓經過瘺孔流入肺動脈而致肺栓塞,出現胸疼呼吸困難、血痰等改變。
診斷
對腹主動脈瘤的病人出現高搏出量心力衰竭、連續性腹部血管雜音腎功衰竭及下肢水腫淺表靜脈曲張等改變時應考慮腹主動脈腔靜脈瘺的診斷,藉助B超、CT等輔助檢查可明確診斷。
檢查
 腹主動脈腔靜脈瘺
腹主動脈腔靜脈瘺實驗室檢查:
1.血液檢查可有知BUN、Cr升高。
2.尿液檢查可有鏡下或肉眼血尿。
3.大便隱血試驗可為陽性。
其它輔助檢查:
1.X線檢查
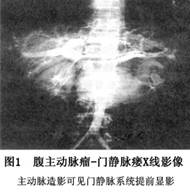
(1)腹部平片:可見到瘤壁的鈣化沉著及腸管受壓徵象,單靠平片很難確定動靜脈瘺;胸部平片可見到心影擴大及肺淤血等改變提示心力衰竭的存在。
(2)主動脈造影:為診斷ACF的金標準。可顯示瘺口位置大小,腹主動脈瘤及主要血管分支的相關信息,腹主動脈瘤與周圍臟器的關係等。但腎衰及血流動力學不穩定者不宜使用。
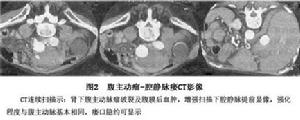
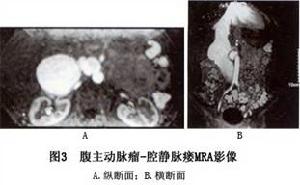
2.CT與MRI檢查動態增強CT掃描時,其特徵性的表現為靜脈注入造影劑後下腔靜脈提前顯影,可與毗鄰主動脈等密度,同時可見下腔靜脈擴張及腹膜後、盆腔靜脈曲張,同時可對腹主動脈瘤進行評估MRA不必注入造影劑即可完成診斷亦是有效診斷方法。
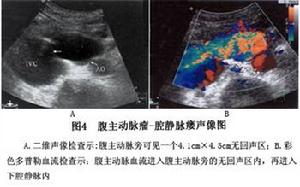
3.B超檢查可見腹主動脈瘤及受壓的下腔靜脈及瘺孔近端擴張的下腔靜脈,彩色超聲都卜勒可直接顯示主動脈與下腔靜脈間的反常血流。
4.其他檢查核素掃描可見下腔靜脈的早期濃聚像;經股靜脈向下腔靜脈插管可測量出下腔靜脈壓和氧飽和度的升高等;
上述檢查並非常規進行如患者生命指征不平穩,應儘早手術治療。
治療
 腹主動脈腔靜脈瘺
腹主動脈腔靜脈瘺由於內科治療對主動脈腔靜脈瘺引起的心力衰竭等效果不佳,故應積極手術閉合腹主動脈腔靜脈瘺才能挽救生命。
1.術前準備按照腹主動脈瘤切除術做準備,最好行Swan-Ganz漂浮導管插管以監測肺楔入壓以調整輸液量;注意術前應避免輸入過多晶體液,因為閉瘺後靜脈壓降低,血管外間隙的體液將返回循環中,如輸液過多引起循環血容量增多可引起不良後果;術中出血量大,套用自體血回收裝置可減少輸入庫存血引起的各種併發症,術前套用廣譜抗生素預防感染。
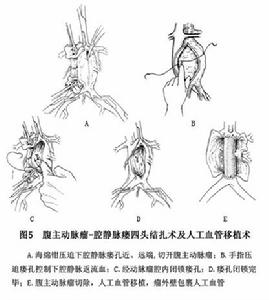
2.手術步驟通常採取經動脈瘤修補下腔靜脈以閉鎖瘺口,再切除腹主動脈瘤行人工血管移植術。採用腹部正中切口,進腹腔後小心游離瘤頸部,以免動脈瘺內附壁血栓脫落引起肺栓塞,於腎下瘤頸部近端阻斷腹主動脈,應緩慢阻斷因為後負荷的增加和靜脈回心血量的急劇減少可致室性心律失常甚至心搏驟停。有時因腹主動脈瘤較大,腎下阻斷主動脈困難時,需要在膈下腹腔動脈近端阻斷腹主動脈然後顯露和阻斷雙側髂總動脈避免游離下腔靜脈,因其通常與瘤體粘連且被後腹壁擴張和靜脈圍繞,極易損傷出血。切開腹主動脈瘤用兩把帶紗布的海綿鉗壓迫下腔靜脈瘺孔的近、遠端或氣囊導管插入下腔靜脈以阻塞瘺口或直接用術者手指壓迫瘺口以控制腔靜脈的返流血,將瘤腔內血栓徹底清除後,用3-0或4-0號血管縫合線行連續或褥式縫合以閉鎖瘺口然後切除腹主動脈瘤行人工血管移植術,最後用瘤外壁包裹移植人工血管。
3.術後改變主動脈腔靜脈瘺閉鎖後,周圍動脈壓力升高,約68%病人心動過速轉為心動過緩(Nicoladoni征),是壓力變化引起迷走神經反射所致;下腔靜脈壓力下降,心輸出量也下降,心力衰竭症狀可得到緩解,心臟體積回縮;腎灌注壓升高使腎小球濾過率升高,加上腎功能的恢復、細胞外液的轉移等可產生利尿反應;如果下肢水腫仍未改善應考慮下腔靜脈阻塞的可能,必要時需再次手術解除。
4.術後處理
(1)繼續套用抗生素預防感染;
(2)在ICU監護心、肺功能防止心搏驟停及肺栓塞等併發症;
(3)監測BUN、Cr等並改善腎功能;
(4)注意下肢血運及水腫消退情況防止急性下肢動脈栓塞和可能出現的下腔靜脈阻塞。
預後
 腹主動脈腔靜脈瘺
腹主動脈腔靜脈瘺腹主動脈瘤合併ACF的預後除取決於瘺口的大小、與心臟距離、形成時間、有否血栓阻塞等因素外尚與手術前是否做出診斷、有無腹膜後破裂乃至休克、心衰程度及其他動脈粥樣硬化相關危險因素等有關。
有學者統計合併腹膜後破裂者手術死亡率高達48%,否則僅為21%;破裂前未明確診斷者病死率為33%,診斷明確者為24%;就診時已有休克者病死率為50%,無休克者為21.4%由於技術進步,近20年手術死亡率已由30%下降為13%。術前明確診斷、對合併破裂乃至休克者儘快手術、採取正確的術式及圍術期精細的血流動力學監護是成功治療的關鍵。
術後主要死亡原因是:①心搏驟停;②肺栓塞;③肺部感染。正確的術前診斷手術期採取適當地措施可提高術後生存率。
