先天性直腸肛管畸形簡介
 小兒生後無肛門
小兒生後無肛門臨床表現
絕大多數直腸肛管畸形病兒,在正常位置沒有肛門,易於發現。不伴有瘺管的直腸肛管畸形在出生後不久即表現為無胎糞排出,腹脹,嘔吐;瘺口狹小不能排出胎糞或僅能排出少量胎糞,病兒餵奶後嘔吐,以後可吐糞樣物,逐漸腹脹;瘺口較大.在生後一段時間可不出現腸梗阻症狀,而在幾周至數年逐漸出現排便困難。高位直腸閉鎖,肛門、肛管正常的病兒表現為無胎糞排出,或從尿道排出混濁液體,直腸指檢可以發現直腸閉鎖。女孩往往伴有陰道瘺。泌尿系瘺幾乎都見於男孩。從尿道口排氣和胎糞是直腸泌尿系瘺的主要症狀。
診斷檢查
目視檢查診斷多無困難。生後無胎糞排出,檢查無肛門。診斷即可成立。直腸閉鎖肛管正常時,直腸指檢亦可確定。陰道流糞,表明有陰道瘺;尿道口不隨排尿動作而排氣、排糞為尿道瘺;全程排尿均有胎糞,尿液呈綠色為膀胱瘺。輔以影像學檢查多可明確直腸肛管畸形的類型。影像學檢查先天性直腸肛管畸形的診斷並無困難,但要確定直腸閉鎖的高度、直腸末端與恥骨直腸肌的關係以及有無泌尿系瘺還需影像學檢查。
x線倒置位攝片法可以了解直腸末端氣體陰影位置,判斷畸形位置。倒置側位片上恥骨與骶尾關節的連線稱Pc線,相當於恥骨直腸肌平面,以此區分高位、中位與低位畸形。瘺管造影可顯示瘺管的方向、長短與粗細。直腸盲端穿刺造影可顯示直腸盲端的形態及與會陰皮膚間的距離。B超檢查對直腸末端的定位較X線更準確。磁共振成像檢查也逐漸在臨床套用,準確可靠。但價格較高。
治療措施
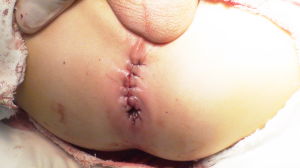
治療根據直腸肛管畸形的類型不同,治療方法亦不同,但都必須手術治療。肛管直腸閉鎖則應在出生後立即手術。低位畸形手術較為簡單,多經會陰入路可完成手術。單純肛膜閉鎖,僅需切除肛膜,直腸黏膜與肛門皮膚縫合。肛管閉鎖可游離直腸盲端,經肛門拖出,與肛門皮膚縫合,行肛管成形術。
高位畸形需經腹、會陰部或後矢狀切口入路行肛管直腸成形術。手術原則:①游離直腸盲端;②合併瘺管者,切除瘺管並修復;③肛門直腸成形。一般情況下,先行結腸造口,6—12個月後再行二期手術。
先天性巨結腸簡介
先天性巨結腸是病變腸壁神經節細胞缺如的一種腸道發育畸形,在消化道畸形中,其發病率僅次於先天性直腸肛管畸形,有家族性發生傾向。發病率約為l:5000,以男性多見,男:女之比為4:1。先天性巨結腸的發生是由於外胚層神經嵴細胞遷移發育過程停頓,使遠端腸道(直腸、乙狀結腸)腸壁肌間神經叢中神經節細胞缺如,導致腸管持續痙攣,造成功能性腸梗阻,其近端結腸繼發擴大。所以,先天性巨結腸的原發病變不在擴張與肥厚的腸段,而在遠端狹窄腸段。無神經節細胞腸段範圍長短不一,因而先天性巨結腸有長段型和短段型之分。先天性巨結腸病理組織基礎是位於腸壁肌層的神經叢和黏膜下神經叢內正常可見到的神經節細胞完全缺如,還有一類稱巨結腸類緣性疾病.可見神經節細胞減少、發育不良及神經元發育不良等。臨床表現
新生兒巨結腸多在出生後發生胎糞不排或排出延遲,甚至發生急性腸梗阻。多需灌腸或塞肛栓(開塞露)後才有較多胎糞排出。嘔吐亦是常見症狀;由於頑固性便秘,病兒常有腹脹.可見腸型。直腸指檢可發現直腸壺腹空虛,糞便停留在擴張的結腸內,指檢退出手指時,大量糞便和氣體隨之排出。隨著年齡增長,病兒主要表現為便秘、腹脹、全身營養不良,多需灌腸或其他方法幫助排便。體檢最突出的體徵為腹脹,部分病例可在左下腹觸及糞石包塊。診斷檢查
根據病史及臨床表現診斷並不困難。嬰兒和兒童巨結腸多有典型病史及頑固性便秘和逐漸加重的腹脹,表現為慢性不全性結腸梗阻。為明確診斷並了解病變部位和範圍.應作以下檢查:
(1)腹部X線檢查:可見擴張充氣的結腸影,或表現為結腸梗阻。
(2)鋇灌腸:少量鋇劑灌腸.以了解痙攣段的長度和排鋇功能;鋇劑24小時後仍有殘留是巨結腸的佐證,
(3)直腸測壓:是檢查先天性巨結腸有效的方法,以了解肛管有無正常鬆弛反射。
(4)直腸黏膜組織化學檢查:直腸黏膜下固有層進行組化染色可見乙醯膽鹼酯酶陽性染色的神經纖維。
(5)活體組織檢查:取黏膜下及肌層組織病理檢查以確定有無神經節細胞存在。
併發症
出生後初2個月是危險期階段,各種併發症多發生在此階段,主要有腸梗阻、小腸結腸炎、腸穿孔、腹膜炎等。其中小腸結腸炎是最常見和最嚴重的併發症,先天性巨結腸死亡原因中的60%為小腸結腸炎所致。小腸結腸炎的臨床表現為腹瀉、腹脹,高熱,迅速出現嚴重脫水徵象,小腸結腸極度充氣擴張引起呼吸窘迫、中毒症狀等。直腸指檢時有大量惡臭糞液或氣體溢出。小腸結腸炎的病死率很高。治療措施
除超短型和類緣性疾病採用保守治療外,多以手術治療為主。對診斷尚不肯定或雖已肯定但暫不行手術或進行術前準備者,需接受非手術治療。主要包括擴肛、鹽水灌腸、開塞露塞肛、補充營養等,以緩解腹脹.維持營養。對診斷已肯定,能耐受手術的病兒應行手術治療。手術要求切除缺乏神經節細胞的腸段和明顯擴張肥厚、神經節細胞變性的近端結腸,解除功能性腸梗阻,將正常結腸與肛管直腸吻合。對必須手術而病情過重者。應先行結腸造口,以後再施行根治手術。新生兒巨結腸宜先行保守治療.待半歲左右施行根治術。近年來在新生兒期亦有採用一期根治手術者。
常見的有三種手術
1.病變腸段切除,拖出型結腸、直腸端端吻合術,近端結腸翻出肛門外作吻合,保留直腸前壁2cm,後壁lcm斜行吻合。
2.直腸後結腸拖出,側側吻合術。
3.直腸黏膜剝除,結腸經直腸肌鞘拖出與肛管吻合術。先天性巨結腸手術治療的效果基本滿意,為了減少先天性巨結腸併發症。應早期診斷早期手術治療。
