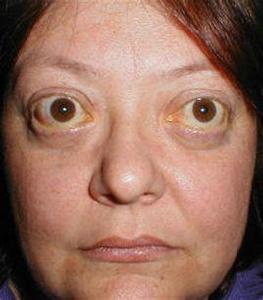
症狀
伴有多種急性或慢性非甲狀腺疾病的病人可以有異常甲狀腺功能試驗,通常繼發於T4 到T3 轉換降低,來自T4 的rT3 清除降低和降低甲狀腺激素與TBG結合.這種綜合徵常常伴隨的疾病包括急性和慢性病,禁食,飢餓,蛋白-熱量,營養不良,一般外科損傷,心肌梗死,慢性腎衰,糖尿病酮症酸中毒,神經性厭食,肝硬化,灼傷和敗血症.
甲亢
基本上可以分為兩大類,即興奮性症狀和抑鬱性症狀。興奮性症狀最常見,表現為精神過敏,急躁易怒,言語增多,失眠緊張,思想不集中,記憶力減退,焦慮多疑,情緒不穩,手舌顫動,常因小事發怒或見情緒低落,悲哀哭泣,嚴重者可表現為亞躁狂症或精神分裂症。抑鬱性表現者較少見,臨床上多見神情淡漠,反應遲鈍,寡言少語,動作減少,同時亦可見到眼、舌、手有細微顫動,體檢可見腱反射亢進,跟腱反射時間縮短。
甲亢的心血管系統臨床表現:甲亢時由於過多甲狀腺激素對心臟的興奮和刺激,使心肌耗氧量增加,心臟負擔加重,可出現一系列心血管症狀,如心悸、胸悶、氣短,活動後明顯增甚等。體檢:心率增快,每分鐘100~120次,睡眠和安靜時仍快為其特徵。心臟搏動增強,第一心音亢進,心尖區可聞及Ⅰ~Ⅱ級的收縮期雜音。心搏出量增加可致收縮壓增高,外周血管擴張,血管阻力下降,可致舒張壓下降,出現脈壓差增大征,是甲亢高血壓區別於高血壓病的一個特點。本病尚可出現心律失常、心臟擴大、心力衰竭等甲亢性心臟病的表現。
甲亢的消化系統臨床表現:
甲亢的消化系統表現有的病人為胃納亢進、多食易飢,但因消耗大於攝入,因此患者多體重明顯下降,疲倦無力。而一些老年患者則可見食慾減退,厭食,極度消瘦,呈惡液質狀態。由於甲狀腺激素直接作用於胃腸,使胃腸蠕動快,消化吸收不良,患者往往大便次數增多且呈糊狀,並含有不消化食物,少數有脂肪瀉。當甲狀腺明顯腫大壓迫食管時,可出現吞咽梗塞症狀。有的病人可致肝功能異常,發生甲亢性肝病。
甲亢性肝病是指由甲亢引起的肝功能損害和肝臟腫大,並出現轉氨酶升高、黃疸等改變而言。甲亢時肝功能異常的發生率各家報導懸殊較大,占甲亢總數的5%~91.5%,病因不清、機理複雜,包括甲狀腺素對肝臟的直接毒性作用、肝臟營養不良、肝靜脈瘀血和肝小葉中央壞死及感染、休克加重肝損害等多種病因。其臨床表現除有甲亢的證據外,並有肝損傷的表現,如:轉氨酶升高、肝臟腫大,壓痛、皮膚鞏膜黃染、血清膽紅素增高、鹼性磷酸酶增高,但一般無厭食、噁心及腹脹等消化道症狀。
甲亢的造血系統臨床表現:分為三個方面:①貧血,多為輕度,緣於消耗增加、營養不良、鐵利用障礙、缺鐵、維生素B12及葉酸缺乏等;②白細胞總數偏低;③血小板壽命縮短,可有皮膚、黏膜紫癜。
人出生之後,骨髓是正常情況下的唯一生成紅細胞、粒細胞和血小板的場所,受物理、化學、生物及造血原料等因素影響,則可出現血液中某一成分(如粒細胞、紅細胞)或多種成分的減少。甲亢病人出現白細胞減少(主要是粒細胞減少)原因不清楚,認為可能是多因素,可以是大量甲狀腺素抑制骨髓正常的造血功能,導致白細胞減少,也可以是甲亢患者體內產生了針對白細胞的抗體,導致白細胞的破壞增多,而致白細胞減少,或者是大量甲狀腺激素導致白細胞的分布異常所致。甲亢時白細胞減少的程度比較輕,大多在(3~4)×109/L之間,隨著甲亢病情的控制,基本上都可以恢復正常,因此不必要服用升白細胞藥物。
甲亢骨骼系統臨床表現:
甲亢的骨骼系統表現基本上是兩個方面:一為骨質疏鬆,一為肢端病。甲亢時由於甲狀腺激素直接作用於骨髓,使成骨細胞和破骨細胞活性增強,骨膠原組織破壞增多,骨鈣的轉換率增加,血鈣過高,尿鈣排泄量增高,久則出現骨質疏鬆症。早期病人症狀不多,典型病人常見骨痛,肋骨、骨盆、脊椎骨較常受累,嚴重病人可發生病理性骨折。X線檢查可見骨密度減低,甲亢治癒後多可恢復正常。
甲亢肢端病較少見,是一種增生性骨膜下骨炎,特點是手指、足趾肥大粗厚,外形似杵狀指和肥大性骨關節病變,但血液循環不增加,X線檢查在病變區有廣泛性、對稱性滑膜下新骨形成似肥皂泡樣粗糙突起。有時局部皮膚增粗增厚,發病機理不詳,常與脛前粘液性水腫和浸潤性突眼並存。
甲亢的泌尿系統臨床表現:
症狀主要為尿量明顯增多,緣於腎血流量增加和腎小球濾過率增加。由於雌激素過高,抑制了睪丸間質細胞功能並抑制精子的生成,可致精子數量減少,導致不育、男性乳房發育及性功能低下。有50%~60%的女性患者可見月經減少,周期延長或閉經,不僅受孕的機會減少,即是受孕也易致流產。由於泌乳素增加可見男女泌乳症(女性為多,男性少見)。上述症狀大多數在甲亢控制後可以恢復正常。
甲減
1、成人輕度甲減:成人臨床甲減的診斷標準具備有不同程度的臨床表現和血清T3、T4的降低,特別是血清T4、FT4的降低,應作為成人臨床型甲減的一項客觀實驗室檢測指標。
2、 成人型亞臨床甲減:臨床表現多不明顯,症狀也不典型,實驗室檢測,血清T3正常,T4正常或輕度降低,TSH升高,TRH試驗陽性,故臨床上需要根據TSH測定和TRH試驗明確診斷。
3、 成人嚴重甲減(黏液性水腫):起病隱匿,病情發展緩慢,可長達數年甚至十餘年,才發生黏液性水腫。多以40—60歲的患者多見,男女患者之比約1:4.5。病因不明患者,病變多呈完全性表現;而繼發性患者,病變則呈不完全性表現,而放射和手術治療引起者,起病多不隱匿,病情發展也快。最早的症狀表現為出汗減少,畏冷,動作遲緩,易疲勞,智力減退,食少納差,大便秘結,體重增加等。
表現有以下幾種:
(1)基礎代謝率低症群:疲勞,感覺遲鈍,動作緩慢,智力減退,記憶力嚴重下降,嗜睡,注意力不集中,發涼,怕冷,毛髮乾枯脫落,男性鬍鬚生長慢,無汗及體溫低於正常。
(2)黏液性水腫面容:顏面浮腫,眼瞼松腫,鼻,唇增厚,表情淡漠,“呆板”“呆滯”呈“假面具樣”無精打采,舌大聲嘶,吐詞不清,言語含糊,少數病人有突眼。
(3)肌膚蒼白及甲狀腺激素缺乏,導致皮下胡蘿蔔素轉化為維生素A以及維生素A生成視黃醛的功能減弱。出現血漿胡蘿蔔素開高,又因貧血,膚色蒼白,因此,膚色蠟黃色,又粗糙少光澤,乾厚,冷的皮膚又多鱗屑和角化,尤以手、臂、大腿為明顯,少數患者體重增加。指甲生長緩慢,厚脆,表現出現裂紋。
(4)女病人可有月經過多,閉經,有時閉經含並乳溢,男性乳房發育,泌乳,女病人月經初潮早等表現。
(5)心血管系統表現為脈搏緩慢,心動過緩,心音減弱,心界擴大,心排血量明顯減少,常為正常的一半,有的伴心包積液,血壓偏高,特別是舒張期血壓升高多見,心電圖呈低電壓T波倒置,QRS波增寬,P-R間期延長,久病者易發生冠心病,心絞痛,心律失常。
(6)精神神經系統:表現精神倦怠,反應遲鈍,理解力和記憶力減退。視力、聽力、觸覺,嗅覺亦遲鈍。伴有頭昏、頭暈、耳鳴。手足麻木,痛覺異常。腱反射的收縮期往往敏捷,活潑,而腱反射的鬆弛期延緩,跟腱反射減退。膝反射多正常。 (7)肌肉與骨骼:肌肉鬆弛無力,主要累及肩,背部肌肉,有的患者暫時強址,痙攣或出現齒輪樣動作。腹背肌與腓腸肌有痙攣性疼痛,關節也常疼痛,骨質密度可增高
(8)呼吸系統:因黏液性水腫,肥胖,充血,胸腔積液以及循環系統功能減退等綜合因素相起呼吸急促,胸悶氣短,肺泡中二氧化碳彌散能力降低,從而產生咽癢,咳嗽,咳痰等呼吸道症狀,甚至出現二氧化碳麻醉現象。
(9)消化系統:表現為食不納差,納食不香,厭食、腹脹、便秘、腸鳴、鼓腸、甚至出現麻痹性腸梗阻,不少患者出現胃酸缺乏,甚至無胃酸;肝功中LDH,CPK,以及SGOT有可能增高。
(10)內分泌系統:一般來講,腎上腺皮質功能比正常低,雖無明顯腎上腺皮質功能減退的臨床表現,但可表現ACTH分泌正常或降低ACTH興奮試驗延遲,血和尿皮質醇降低。
(11)血液系統:甲減時,因甲狀腺激素不足而造血功能減退,紅細胞生成數減少,胃酸缺乏導致鐵和維生素B12吸收不良,若系女士月經量多,則可使患者中多數有輕、中度的正常色素和低色素小紅細胞型貧血,少數有惡性貧血。血沉亦增快,Ⅷ Ⅸ,因子缺乏造成凝血機制減弱,易發生出血現象。
(12)泌尿系統及水電解質代謝:甲減時,腎臟血流量多減少。腎小球的基底膜增厚可出現少量的蛋白尿。腎臟排泄功能受損,以致組織水瀦留。Na交換增加而出現低血鈉,然K的交換多正常。血清Mg增高,但交換的Mg排出率降低。
(13)昏迷:是甲減患者出現黏液性水腫最嚴重的臨床表現,一般見於老年,長期來正規治療,常在寒冷的冬季發病,感染和受涼是常見的誘因。
甲亢內分泌系統臨床表現
甲狀腺激素過多除影響性腺功能外,並常影響垂體-腎上腺功能,早期因應激反應血中ACTH、皮質醇及24小時尿17-羥皮質類固醇升高,繼而受過多甲狀腺激素抑制,17-羥皮質類固醇、17-羥酮類固醇均下降,皮質醇半衰期縮短。大量甲狀腺激素能促進腸道對糖的吸收,延緩高糖刺激下的胰島素分泌,刺激胰高血糖素的分泌,所以患者可出現糖耐量降低,表現為餐後高血糖和尿糖陽性,但空腹血糖並不升高。臨床上甲亢可以引起糖尿病,甲亢控制後糖尿病多可緩解。糖尿病和甲亢也可以並存,這是因為甲亢和糖尿病都和家族性遺傳有一定關係。有研究表明,甲亢、糖尿病的基因缺陷往往在同一對染色體上,故可能會連鎖在一起傳給下一代。
病理
正常甲狀腺功能病態綜合徵觀察到的異常甲狀腺功能解釋進一步複雜化,這是由於:(1)各種藥物影響,包括含碘造影劑,乙胺碘呋酮,進一步損害外周T4 到T3 轉換,和(2)一些藥物如多巴胺和皮質類固醇,降低垂體TSH分泌,致使血TSH降低和繼而使甲狀腺T4 分泌降低.這些病人是正常甲狀腺功能,臨床和實驗室特點稱為正常甲狀腺功能病態綜合徵.特徵性甲狀腺功能異常見於正常甲狀腺功能病態綜合徵,包括T3 降低,rT3 增加,正常或增加樹脂吸附,正常和降低的血清TT4 和可變的TSH水平.
診斷和治療
診斷的困難是是否有甲狀腺功能減退或正常甲狀腺功能病態綜合徵.原發性甲狀腺功能減退最敏感指標是明顯TSH增高,相反,正常甲狀腺功能病態綜合徵是TSH被抑制,正常或輕度增高,根據病情而定.甲狀腺功能減退病人同時有急性和慢性疾病也可有低或正常低限rT3 所提示.比較困難的鑑別診斷是中樞性甲狀腺功能減退,血清皮質醇水平有助於診斷,因為正常甲狀腺功能病態綜合徵增高,而下丘腦-垂體病的病人降低或正常低限.
急性病T4 代謝改變,由於降低TT3 水平使甲狀腺功能亢進的實驗診斷難以解釋.當試圖解釋急性和慢性病人的異常甲狀腺功能時,醫生必須根據詳盡病史和體檢依靠臨床判斷.除非甲狀腺功能障礙有高度可疑,不應對ICU病人做甲狀腺功能檢查.
治療就是對原發疾病的治療.