綜合描述
弓形腿綜合徵即脛骨畸形-骨軟骨病,又稱Blount-Barber綜合徵、Blount脛骨綜合徵、Blount病、Erlacher-Blount綜合徵、脛骨內髁無菌性壞死、脛骨內翻-脛骨畸形性骨軟骨病、內側或外側性骨軟骨病,非佝僂病性弓形腿(Bowlegs without rickets)、脛內翻綜合徵等。系脛骨近端內側骺板受負重壓力而破壞了正常生長,導致脛骨近側乾骺端向內側彎曲。本病並無缺血性壞死改變。
本病有2種類型,即嬰兒型和少年型。嬰兒型的畸形在生後數年內出現,雙側者居多。少年型多在8~13歲時才出現畸形,多為單側。
病因
(一)發病原因本病徵系一骨軟骨炎或骨骺炎,病因未明,可能與外傷、過敏有關,包括結核、梅毒所致者在內,有骺軟骨生長缺陷,鄰近脛骨骺部內側或外側部骨化延遲。
(二)發病機制過去認為系脛骨上端骨骺的內側部分的局部骨軟骨病所致,目前認為該病屬於骨骺局部發育不良。骺板內側部分生長緩慢而外側部分持續正常生長,從而導致進行性內翻成角畸形。骺板的內側部分提前閉合。其病理改變與股骨頭骨骺滑脫非常相似,並可同時存在。病理所見於嘴狀突起物中,骨骺下有膜狀軟骨島,細胞呈不規則分布而不呈圓柱形。
嬰兒型脛內翻在早期與生理性膝內翻並無差別,二者均系過早負重所致。過早負重使骺板受到更大的切應力,從而破壞內側骺板及骨的正常生長。肥胖可加重這種破壞。骺板與相鄰的骨骺及乾骺端受壓後可產生繼發性骨軟骨病。
少年型脛內翻不是嬰兒型脛內翻的延續,前者在兒童期可無生理性膝內翻,而後者進展到少年期病變更重,呈骨骺生長停滯,而非發育不良。
症狀
臨床上本病徵可分嬰幼兒型和青少年型。
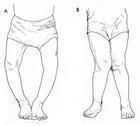
1.嬰幼兒型 於1~2歲時出現症狀,常為超體重小兒,腿部無原因的漸漸彎曲。常為雙側性,偶為單側。單側者呈跛行,雙側者呈鴨步行走,有時可有因勞損而致足、膝疼痛。
2.青少年型 症狀於6~12歲時出現,常為單側性。體檢可見患肢短1~2cm,膝關節下側面有尖的稜角形突起,內踝球狀腫大,脛骨內旋,膝部可有異常活動。其他全身檢查均正常。
上述臨床特點是和X線攝片,可見脛骨近側骺線輪廓不規則,腫大的骺乾端可見骨質疏鬆區等,可助診斷。
治療
(一)治療幼兒型者用保守療法漸行矯正,如嚴重畸形則須骨科手術糾正。青少年型常需骨科手術矯治。
1.嬰兒型 生後4年為本症的發展階段,此後畸形進展緩慢或數年內保持原狀。從9歲起到發育成熟這段期間,凡未治療的病例,畸形逐漸加重。
治療方法取決於畸形的程度和病兒的年齡。2~3歲X線片有Ⅰ~Ⅱ期改變者,可使用膝踝足支具,也可用高幫靴加縱弓支持,楔形墊高外側鞋底0.3cm,對內翻畸形及脛骨近端內側生長紊亂有肯定的療效。一般需佩帶1~2年,直至X線片上骨性改變完全恢復。單側發病者其療效遠比雙側發病者好。如畸形有所糾正,則繼續用保守治療。但連續X線照片發現畸形有發展,則應考慮手術矯正。年齡超過3歲或X線片呈Ⅲ期改變者不適宜支具治療。
手術治療旨在矯正下肢異常負重力線,從而為脛骨近端內側恢復生長潛力創造條件。4歲前手術效果好。對大齡兒或病變在Ⅲ期以上者,還需糾正脛骨近端內側骺板或關節面的骨性變化。脛腓骨截骨後,外翻矯形要充分,外移下肢力軸使之通過膝關節中心。術後需定期複查X線片,畸形復發可能系內側骺板生長緩慢或有骨橋約束,可分別行脛骨近端外側鋦釘生長阻滯及骨橋切除術。嚴重內翻畸形者,往往有脛骨平台內側部分塌陷,韌帶鬆弛和繼發性股骨遠端外翻成角。治療包括脛骨平台內側部分截骨抬高,脛骨外翻截骨,股骨內翻截骨及脛骨外側骺阻滯等。
2.少年型 治療目標是重建下肢正常的解剖軸和負重線,單側畸形者要同時糾正下肢不等長。對這種病兒,治療以截骨矯形為主,如骨骼仍處於生長階段,除做脛骨截骨術之外,還應附加脛骨近端骺板外側部分和腓骨上端骺板的骺融合術。如日後患肢有明顯發育落後,還可再做健側脛腓近端骺板融合術。開口的楔形切骨,當中充填髂骨塊,可稍過度矯正,也可增加患肢的長度。如生長不對稱致畸形復發,可再次手術矯正之。後者的優點是可避免健側下肢骺融合術。對延誤診斷,骺板內側已經過早融合的病兒,膝關節外側韌帶定有明顯鬆弛,脛骨上端的內髁也會明顯傾斜。首先植骨墊高脛骨內髁,隨後再做脛骨截骨術和脛骨上外側骺板和腓骨上端骺板融合術。截骨後,即可以採用立刻矯形內固定,也可通過單臂或環形外固定器來逐漸矯形。
矯治適當預後良好。
檢查
一般實驗室檢查多正常。
1.嬰兒型 X線照片的主要所見是脛骨上端內翻成角,股骨遠端也呈內翻畸形。脛骨上部的乾骺端和骨骺有一系列的改變,具體變化依骨的發育和成熟程度而定。本症的嚴重程度和病程的變化均較大,有的病兒到3~4歲時X線表現完全消失。但另外一些病兒到10~13歲時,改變依然存在。根據X線發展變化可分為6個階段。
第1階段(2~3歲):脛骨內翻畸形不斷發展,以於骺端骨化不規則為特點。透明帶內有散在鈣化團塊。內側骨骺發育落後,乾骺端內側向內向下突出。
第2階段(2.5~4歲):有明顯癒合的傾向。骨骺線的內1/3有一銳性斜行凹陷,形成鳥嘴狀。鳥嘴的上部較之乾骺其他部分的透明度均高。骨骺內側呈楔形,邊界不清,發育較外側差。
第3階段(4~6歲):特點是骨骺內緣的鳥嘴突起處的凹陷加深,充以軟骨。在乾骺端處形成一階梯狀。骨骺內側呈楔狀形變,邊界不清,其內緣下方偶有小鈣化區。
第4階段(5~10歲):骨骼日益成熟,骺板日益變窄,骨骺變大。同時乾骺端內側的階梯加大。骨骺向階梯形狀的凹陷處長人而居於乾骺端的內側面。此時骨骺內緣很不規則。常可發現有骨橋。嬰兒型部分癒合的第四階段和少年型的晚期改變相似。
第5階段(9~11歲):骺板側面到關節軟骨面有一透亮帶將骨骺分為兩塊,看來有如雙骺。靠近關節軟骨有三角形的骺塊,邊緣不規則,軟骨覆蓋其內側緣。脛骨上端的內側關節面形狀異常,從髁間部向內下方呈一斜塊狀。
第6階段(10~13歲):分叉的內側骺板均骨化,外側生長發育正常。第5、6階段意味著畸形已不能修復。13歲以後看不到嬰兒型的脛骨內翻。
2.少年型 本型的X線所見與嬰兒型有很多的不同之處。因為此時二次骨化中心已經形成,病變較為局限。骺板的內側1/2的中部變窄,對側的骨密度增加,骨骺形狀正常,骺板不呈階梯狀。股骨遠側也呈內翻畸形,而脛骨遠端呈外翻畸形。與自然發展到少年時的嬰兒型不同,少年型的脛骨內側骺板表現為早閉,而前者有骨橋形成。
鑑別
1.佝僂病 嬰兒型應注意與維生素D缺乏性佝僂病相鑑別,有助於鑑別點如下:
(1)脛骨彎曲處:先天性脛骨彎曲,變彎處位於脛骨遠端。
(2)臨床表現特點:未經治療的活動期佝僂病,診斷不太困難。但輕型已治癒的佝僂病並發殘留的O形腿則與嬰兒型脛內翻的第2階段較難區別。佝僂病有全身性體徵,局部改變對稱以及脛骨上端沒有典型脛內翻改變等有助於明確診斷。必要的化驗室檢查也有利於鑑別。
2.多發性內生軟骨瘤病和脛骨上端外生骨疣 多發性內生軟骨瘤病和脛骨上端外生骨疣在臨床上也會考慮為脛內翻,但X線照片容易鑑別。
3.脛骨近端骺板骨折 脛骨近端骺板骨折也會誤診為脛內翻,特別是陳舊的向內移位的骺板骨折。日後顯示骨折癒合和塑形更可確診。
4.脛骨上端骨髓炎 脛骨上端骨髓炎影響局部發育者,也可造成脛內翻,注意鑑別。