流行病學
經調查發現與HTLV相關的疾病已在世界各地散發主要在日本西南部美洲的加勒比地區、非洲的奈及利亞北部、美國南部及南美部分地區呈地方性流行國內曾毅等對29個省、市、自治區人群的調查發現中國內地正常成人HTLV-Ⅰ抗體陰性少數陽性者均與日本人接觸有關。中國東南沿海地區的地理位置和氣候與日本西南部相似且人員交往密切,可能在人群中有本病毒感染存在。呂聯煌等已在福建沿海發現了小流行區。HTLV-Ⅰ/Ⅱ主要經血液傳播,其途徑可能有四條:①輸血傳播:如接受HTLV陽性血液者,其發生感染的幾率約為50%;②靜脈吸毒傳播;③性接觸傳播男性的精液和女性陰道分泌物中含有HTLV;④母嬰傳播HTLV-Ⅰ陽性的母親其乳汁中單核細胞的HTLV-Ⅰ陽性率高達30%。也可能存在母胎傳播。
病因
 人類T淋巴細胞病毒感染
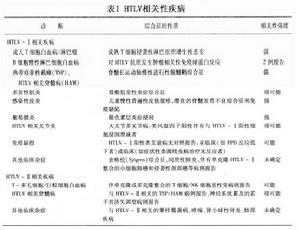
人類T淋巴細胞病毒感染HTLV屬反轉錄病毒,含有RNA和反轉錄酶,是致瘤性RNA病毒。在電鏡下病毒顆粒呈球形,直徑為100nm,其內部核心由結構蛋白組成、核殼與基質(亦稱為P15、P24和P19GAG蛋白)圍繞著病毒RNA及多聚酶,外層為病毒包膜糖蛋白(表面和跨膜糖蛋白,分別稱為GP46和GP21)鑲嵌在雙層脂質膜中。病毒基因組為30S~35S正股單鏈RNA,長度約為10kb,具有反轉錄酶活性。基因組按照從5’→3’端次序排列為gag-pol-env三個結構基因和tax、rex兩個調節基因,兩端為LTR(長末端重複序列:RU5,U3)。HTLV-I和HTL-Ⅱ總序列中有65%核苷酸同源性,但在LTR序列中同源性最低(30%),而在3’tax/rex調節基因中是最高(75%~80%)。
HTLV基因編碼:①gag基因編碼產生p19p24、p15抗原;②pol基因編碼產生反轉錄酶(p95)、Rnase H和整合酶;③env基因編碼產物為糖蛋白(GP61GP69)可與CD4分子結合,並進一步裂解分別為GP46和GP21,前者分布在細胞表面,後者為跨膜蛋白;④此類病毒在基因3’末端有獨特部位稱為pX,包括有四個小可讀框(small ORFs)即X-Ⅰ、X-Ⅱ、X-Ⅲ和X-Ⅳ其中X-Ⅲ和X-Ⅳ分別在HTLV-Ⅰ和HTLV-Ⅱ中編碼調節基因rex(p27rex,p26rex)和tex(p40tax ,p37tax)(圖1) 。
HTLV抵抗力不強,在外環境中易受熱、乾燥、陽光、脂溶劑等滅活,但在低溫下穩定,於20%胎牛血清中置-70℃冰櫃可長期保存其感染力。
發病機制
HTLV進入人體後,通過包膜糖蛋白分子與血液及組織中CD4+T細胞上CD4分子結合而侵入細胞,其基因組在反轉錄酶作用下形成前病毒DNA,並在宿主細胞染色體的許多位點整合,使受染T細胞增生轉化,最後發展為T細胞白血病。
HTLV-Ⅰ型病毒誘發成人T細胞白血病/淋巴瘤的具體機制尚未完全明確。近年來認為與tax似基因相應編碼的P40Ⅺ和P37Ⅻ,具有反式作用的激活蛋白。P40Ⅺ作為一種反式作用因子(trans-acting factor)可活化長末端重複序列(LTR)中的啟動子和增強子及遠隔的某些細胞基因等誘導細胞產生IL-2和IL-2R,刺激感染細胞CD4+T細胞,使其不斷增生和分裂達到不可控制的程度進而發生白血病
HTLV-Ⅰ/Ⅱ型病毒感染者血清中可出現針對各種病毒多肽的特異性抗體大部分抗體無保護性。對env抗原的抗體雖有一定中和作用,但保護性較弱。體外實驗提示,細胞免疫可能對抗腫瘤和殺傷HTLV-Ⅰ中有重要作用。
臨床表現
 人類T淋巴細胞病毒感染
人類T淋巴細胞病毒感染本病潛伏期不定長者可於感染HTLV後需數年至數十年才出現臨床症狀。近來發現與HTLV相關性疾病較多,具體見表1。
1.健康帶病毒狀態 在成人T細胞白血病/淋巴瘤(ATL)高發區人群中可測出HTLV-Ⅰ抗體從HTLV-Ⅰ抗體陽性的淋巴細胞培養中分離出HTLV可達95%~98%,因而抗體陽性均為HTLV攜帶者。每年從這些攜帶者發展為ALT約1/103。
2.成人T細胞白血病/淋巴瘤(ATL過去稱ATLL) 主要由HTLV-Ⅰ所引起。根據臨床表現,Shimoyama將其分為4個亞型。
(1)隱襲性(smouldering)ATL:其特徵為異常T細胞占外周血中正常淋巴細胞總數的5%或稍多些,並伴有皮膚損害,偶可累及肺部。但無高鈣血症淋巴結病或內臟損害。血清LDH水平可有升高此型進展較慢,常可延續數年。
(2)慢性ATL:其特徵為淋巴細胞絕對數增多(4×109/L以上),並伴T淋巴細胞增多症(超過3.5×109/L)血清LDH升高達正常值2倍。且有淋巴結病、肝脾腫大、皮膚及肺部受損等表現。無高鈣血症、腹水及胸膜腔積液,或中樞神經系統骨或胃腸道受損的存在。本型患者平均存活時間是24個月。
(3)淋巴瘤性ATL:無淋巴細胞增多的淋巴結病。必須有組織病理學證實為淋巴瘤。此型平均存活約10個月。
(4)急性ATL:包括一些留下來的及有白血病或伴血液中有白血病細胞的高度非霍奇金淋巴瘤表現的患者中發生。常見有高鈣血症、溶解性骨損傷和內臟損害。可以從隱襲性或慢性期病程中任何階段轉變為急性型。本型預後差,平均存活期只有6.2個月。
3.T多毛細胞/巨粒細胞白血病 與HTLV-Ⅱ相關。常見有發熱、貧血及脾腫大為其特徵。同時伴有脾功能亢進、門脈高壓及腹水等外周血及骨髓可找到多毛細胞並有高水平的TNF-α等。
4.中樞神經系統損害 多見於40~50歲HTLV-Ⅰ感染者,可表現有軟腦膜病變症狀,如腦膜刺激症狀、神智改變等;脊髓病變症狀,如下肢無力、趾端麻木或感覺喪失及下肢強直性癱瘓等。
併發症:
並發門脈高壓症、腹水、胸腔積液等。
診斷
成年人如同時患有成熟T細胞淋巴瘤高鈣血症和(或)黏膜損害,尤其是對來自HTLV高危人群或地方性流行區的患者,應考慮ATL的診斷。診斷依據為血清HTLV-I抗體陽性、血或活檢組織白細胞中發現HTLV-I前病毒(provirus)。
檢查
 人類T淋巴細胞病毒感染
人類T淋巴細胞病毒感染實驗室檢查是診斷HTLV感染的重要依據,主要有以下幾方面。
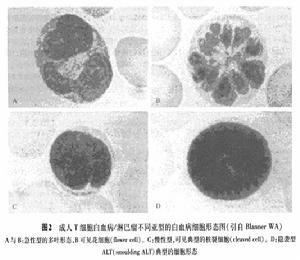
1.細胞學檢查 可作外周血或骨髓細胞學檢查。成人T細胞白血病/淋巴瘤的診斷依據是發現其異常的白血病細胞,即中等大小的異常淋巴細胞,胞質較少,無顆粒,有時含空泡。急性型ALT可見細胞核不規則,呈多形狀改變,扭曲畸形或分葉狀,稱為花細胞(flowercell);慢性型可見典型的核裂細胞(cleaved cell);隱襲型也可見有特徵性的細胞形態(圖2)。
細胞化學染色:糖原染色呈陽性,酸性磷酸酶呈弱陽性或陰性。
A與B:急性型的多葉形態B可見花細胞(flower cell)C:慢性型,可見典型的核裂細胞(cleaved cell)。D:隱襲型 ALT(smoulding ALT)典型的細胞形態
2.血清HTLV-I/Ⅱ抗體檢測 目前多採用間接免疫螢光法(IFA)明膠顆粒凝集反應(GPA)、放射免疫測定(RIA)酶聯免疫吸附試驗(ELISA)及蛋白印跡試驗(WB)。抗原常用HTLV感染細胞系裂解物、純化的病毒體或多肽合成多肽或重組多肽等其中ELISA是目前最常用的檢測方法。
3.HTLV病毒顆粒及其抗原檢測 取ATL患者或HTLV攜帶者新鮮血液分離的外周淋巴細胞,經處理後置37℃5%二氧化碳孵箱中培養3~6周,用電鏡觀察細胞的病毒顆粒或用免疫螢光法檢查細胞表面的病毒抗原。
4.HTLV的PCR法檢測 選擇HTLV的gag、pol、env基因中保守區設計HTLV-I和HTLV-Ⅱ的公共引物和探針,進行PCR反應。
5.腦脊液檢查 對有中樞神經系統症狀患者,可取其腦脊液檢查。一般蛋白質含量較高,可達2.1g/L,γ球蛋白水平高。有高滴度HTLV抗體,並有淋巴細胞和ALT樣細胞。
治療
至今尚無有效治療方法及抗病毒藥物,ALT預後極差,甚少自行緩解慢性型多在診斷明確後幾年內死亡。在急性期ALT患者可接受化學治療,如CHOP[環磷醯胺多柔比星(阿黴素)長春新鹼和潑尼松],但常規治療收效有限。據Taguchi等報告在非格司亭(粒細胞集落刺激因子)支持下由依託泊苷(etoposide)、長春地辛(vindesine)、非格司亭(雷諾司汀)和米托蒽醌(mitoxantrone)聯合的CHOP治療可有35.8%獲得完成緩解。提高化療劑量、自體或異體骨髓移植或幹細胞移植治療ALT的作用尚缺乏資料。核苷類似物——脫氧肋間型黴素(deoxycofomycin)對有些病例有效。干擾素對HTLV-I在體外有抑制作用但在體內僅10%病例有應答如加用抗病毒藥-齊多夫定可增加至26%病例應答。有報告套用單克隆抗體(90Y結合的Tac抗體)正對ALT細胞基本表達IL-2受體α鏈靶位16例中有2例完全緩解,有7例部分緩解,包括血清鈣水平正常化及肝功能改善等。
預後預防
預後:
至今尚無有效治療方法及抗病毒藥物ALT預後極差甚少自行緩解,慢性型多在診斷明確後幾年內死亡。
預防:
HTLV傳染性較低,其預防原則如下:供血員應接受HTLV檢測,陽性者應剔除;HTLV陽性的母親應避免哺乳;正確使用安全套。HTLV疫苗正在研製中。