簡介
麻疹病毒(measles virus)是麻疹的病原體,分類上屬於副粘病毒科麻疹病毒屬。麻疹是兒童常見的一種急性傳染病,其傳染性很強,以皮丘疹、發熱及呼吸道症狀為特徵。若無併發症,愈後良好。我國自60年代初套用減毒活疫苗以來,兒童的發病率顯著下降。但在開發中國家仍是兒童死亡的一個主要原因。在天花滅絕後,WHO已將麻疹列為計畫消滅的傳染病之一。另外發現亞急性硬化性全腦炎(subacute sclerosing panencephalitits,SSPE)與麻疹病毒有關。
 麻疹病毒
麻疹病毒 生物學性狀
形態與結構
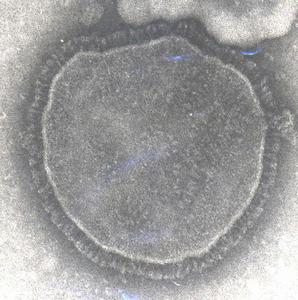 麻疹病毒
麻疹病毒 麻疹病毒為球形或絲形,直徑約120nm~250nm,核心為單負鏈RNA,不分節段,基因組全長約16kb,基因組有N、P、M、F、H、L 6個基因,分別編碼6個結構和功能蛋白:核蛋白(nucleoprotein,NP)、磷酸化蛋白(phosphoprotein,P)、M蛋白(membrane protein,M)、融合蛋白(fusion protein,F)、血凝素蛋白(hemagglutinin,H)和依賴RNA的RNA聚合酶(large polymerase,L)。 核衣殼呈螺旋對稱,外有包膜,表面有兩種刺突,即HA和溶血素(haemolyxin,HL),它們的成分都是糖蛋白,但性質各異。HA只能凝集猴紅細胞,還能與宿主細胞受體吸附。HL具有溶血和使細胞發生融合形成多核巨細胞的作用。HA和HL均有抗原性,產生的相應抗體具有保護作用。麻疹病毒包膜上無神經氨酸酶。
麻疹病毒只有一個血清型,但自上世紀80年代以來,各國都有關於麻疹病毒抗原性變異的報導。核苷酸序列分析表明,麻疹病毒存在著基因漂移。
麻疹的臨床表現
潛伏期較規則,約10±2天,有被動免疫者可延至20-28天。在潛伏期末可有低熱。典型兒童麻疹可分以下三期。
(一)前驅期從發病到出疹約3-5日。主要症狀有發熱及上呼吸道不適症狀,一般發熱低到中等度,亦有突發高熱伴驚厥者。
流鼻涕、刺激性乾咳、眼結膜充血、流淚、畏光等日漸加重,精神不振、厭食、肺部可聞到乾囉音。幼兒常有嘔吐、腹瀉,在軟齶、硬齶弓可出現一過性紅色細小內疹。在起病第2-3日可於雙側近臼齒頰黏膜處出現細砂樣灰白色小點,繞以紅暈,稱麻疹黏膜斑為本病早期特徵。黏膜斑可逐漸增多,互相融合,也可見於下唇內側及牙齦黏膜,偶見於上齶,一般維持16-18小時,有時延至1-2日,大多於出疹後1-2日內消失。
(二)出疹期起病約3-5日後,全身症狀及上呼吸道症狀加劇,體溫可高達40℃,精神萎靡、嗜睡、厭食。首先於耳後髮際出現皮疹,迅速發展到面頸部,一日內自上而下蔓延到胸、背、腹及四肢,約2-3日內遍及手心、足底,此時頭面部皮疹已可開始隱退。皮疹約2-3mm大小,初呈淡紅色,散在,後漸密集呈鮮紅色,進而轉為暗紅色,疹間皮膚正常。出疹時全身淋巴結、肝、脾可腫大,肺部可聞乾粗囉音。
(三)恢復期皮疹出齊後按出疹順序隱退,留有棕色色素斑,伴糠麩樣脫屑,約存在2-3周。隨皮疹隱退全身中毒症狀減輕,熱退,精神、食慾好轉,咳嗽改善而痊癒。整個病程約10-14天
什麼是麻疹
麻疹是兒童最常見的急性呼吸道傳染病之一,其傳染性很強,在人口密集而未普種疫苗的地區易發生流行約2-3年發生一次大流行。臨床上以發熱、上呼吸道炎症、眼結膜炎等而以皮膚出現紅色斑丘疹和頰黏膜上有麻疹黏膜斑及疹退後遺留色素沉著伴糠麩樣脫屑為特徵。我國自1965年,開始普種麻疹減毒活疫苗後已控制了大流行
抗原性
麻疹病毒抗原性較穩定,只有一個血清型,但近年來的研究證明,麻疹病毒抗原也有小的變異。根據核苷酸序列不同,世界上流行株可分為8個不同的基因組,15個基因型。
抵抗力
病毒抵抗力較弱,加熱56℃30分鐘和一般消毒劑都能使其滅活,對日光及紫外線敏感。
致病性
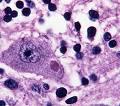
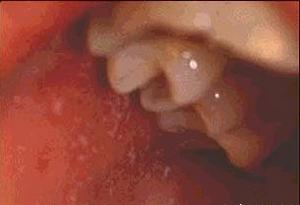 麻疹Koplik斑
麻疹Koplik斑 麻疹病毒的唯一自然儲存宿主是人。急性期患者是傳染源,患者在出疹前6天至出疹後3天有傳染性。通過飛沫傳播 ,也可經用具、玩具或密切接觸傳播。麻疹傳染性極強,易感者接觸後幾乎全部發病。發病的潛伏期為9~12天。由於CD46是麻疹病毒受體,因此具有CD46的大多組織細胞均可為麻疹病毒感染的靶細胞。經呼吸道進入的病毒首先與呼吸道上皮細胞受體結合併在其中增殖,繼之侵入淋巴結增殖,然後入血(在白細胞內增殖良好),形成第一次病毒血症。病毒到達全身淋巴組織大量增殖再次入血,形成第二次病毒血症。此時開始發熱,繼之由於病毒在結膜、鼻咽黏膜和呼吸道黏膜等處增殖而出現上呼吸道卡他症狀。病毒也在真皮層內增殖,口腔兩頰內側黏膜出現中心灰白、周圍紅色的Koplik斑,3天后出現特徵性皮疹,皮疹形成的原因主要是局部產生超敏反應。一般患兒皮疹出齊24小時後,體溫開始下降,呼吸道症狀一周左右消退,皮疹變暗,有色素沉著。有些年幼體弱的患兒,易並發細菌性感染,如繼發性支氣管炎、中耳炎,尤其易患細菌性肺炎,這是麻疹患兒死亡的主要原因。大約有0.1%的患者發生腦脊髓炎,它是一種遲髮型超敏反應性疾病,常於病癒1周后發生,呈典型的脫髓鞘病理學改變及明顯的淋巴細胞浸潤,常留有永久性後遺症,病死率為15%。免疫缺陷兒童感染麻疹病毒,常無皮疹,但可發生嚴重致死性麻疹巨細胞肺炎。百萬分之一麻疹患者在其恢復後若干年,多在學齡期前出現亞急性硬化性全腦炎(subacute sclerosing panencephalitis,SSPE)。SSPE屬急性感染的遲發併發症,表現為漸進性大腦衰退,1~2年內死亡。經研究發現,患者血清及腦脊液中雖有高效價的IgG或IgM抗麻疹病毒抗體,但是用這些抗體很難分離出麻疹病毒。現認為腦組織中的病毒為麻疹缺陷病毒,由於在腦細胞內病毒M基因變異而缺乏合成麻疹病毒M蛋白的能力,從而影響病毒的裝配、出芽及釋放。因此,將SSPE屍檢腦組織細胞與對麻疹病毒敏感細胞(如HeLa、Vero等)共同培養,可分離出麻疹病毒。
免疫性
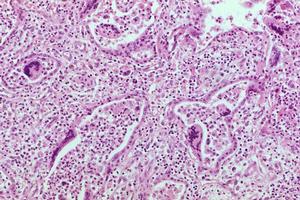 麻疹多核巨細胞
麻疹多核巨細胞 麻疹病後人體可獲得終生免疫力,主要包括體液免疫和細胞免疫,細胞免疫起主要作用。 感染後產生的抗HA抗體和HL抗體均有中和病毒作用,而且HL抗體還能阻止病毒在細胞間擴散,感染初期以IgM為主,而後以IgG1和IgG4為主。細胞免疫有很強的保護作用,如免疫球蛋白缺陷的人患麻疹能夠痊癒,並且抵抗再感染;而細胞免疫缺陷的人感染麻疹則極其嚴重,這表明細胞免疫在機體恢復中起主導作用。在出疹初期末稍血中可檢出特異的殺傷性T細胞。6個月內的嬰兒因從母體獲得IgG抗體,故不易感染,但隨著年齡增長,抗體逐漸消失,自身免疫尚不健全,易感性也隨之增加。故麻疹多見於6個月至5歲的嬰幼兒。
微生物學檢查法
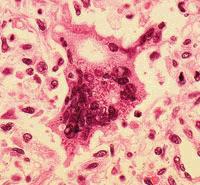 麻疹多核巨細胞2
麻疹多核巨細胞2 典型麻疹病例無需實驗室檢查,根據臨床症狀即可診斷。對輕症和不典型病例則需做微生物學檢查以求確診。由於病毒分離鑑定方法複雜而且費時,至少需2~3周,因此多用血清學診斷。
病毒分離
取患者發病早期的血液、咽洗液或咽拭子經抗生素處理後,接種於人胚腎、猴腎或人羊膜細胞中培養。病毒增殖緩慢,經7~10d可出現典型CPE,即有多核巨細胞、胞內和核內有嗜酸性包涵體,再以免疫螢光技術確認接種培養物中的麻疹病毒抗原。
血清學診斷
取患者急性期和恢復期雙份血清,常進行HI試驗,檢測特異性抗體,也可採用CF試驗或中和試驗。當抗體滴度增高4倍以上即可輔助臨床診斷。除此之外,也可用間接螢光抗體法或ELISA檢測IgM抗體。
快速診斷
用螢光標記抗體檢查患者卡他期咽漱液中的黏膜細胞有無麻疹病毒抗原。用核酸分子雜交技術也可檢測細胞內的病毒核酸。
防治原則
預防麻疹的主要措施是隔離患者;對兒童進行人工主動免疫,提高機體的免疫力。目前國內外普遍實行麻疹減毒活疫苗接種,使麻疹發病率大幅度下降。我國規定,初次免疫為8月齡,1年後及學齡前再加強免疫。這種疫苗皮下注射,陽轉率可達90%以上,副作用小,免疫力可持續10年左右。對未注射過疫苗又與麻疹患兒接觸的易感兒童,可在接觸後的5天內肌注健康成人全血、麻疹恢復期人血清或丙種球蛋白都有一定的預防效果。
傳播特點
傳播快速, 任何沒患過麻疹又沒接種過麻疹疫苗的人(易感人群),只要跟正在患麻疹的病人見上一面,就會被感染。因為麻疹病毒就在麻疹病人的眼淚、鼻、口、咽和氣管等分泌物中,通過噴嚏、咳嗽和說話等由飛沫傳播。傳染性極強,與易感者接觸後90%以上均發病,麻疹病毒外號就叫“見面傳”。以往每隔2~3年一次暴發流行,幾乎是不可避免的。
麻疹分期
潛伏期
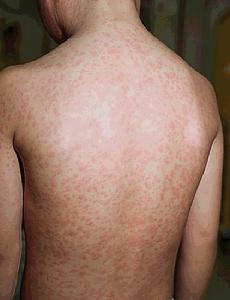 皮疹1
皮疹1 一般為10~14天,亦有短至1周左右。那是麻疹病毒在鼻咽局部黏膜快速繁殖, 同時有少量病毒侵入血液;在潛伏期內可有輕度體溫上升。
前驅期
又稱:疹前期,實際上是麻疹病毒大量進入血液循環的階段,一般為3~4天。病人表現類似上呼吸道感染症狀:中度以上發熱、咳嗽、流涕、流淚、咽部充血等其他症狀,眼部特殊症狀:結膜發炎、眼瞼水腫、眼淚汪汪、羞明畏光、下眼瞼邊緣有一條明顯充血橫線,再加上口腔頰黏膜上的直徑約1.0mm灰白色小點,外有紅色暈圈的柯氏(Koplik)斑,對早期識別麻疹病毒十分有利,可惜往往被醫生忽略;此時傳染性最強。
出疹期
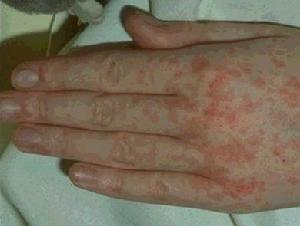 皮疹2
皮疹2 多在發熱後3~4天,體溫可突然升高至40℃~40.5℃,並出現皮疹,紅色斑丘疹始見於耳後、頸部,24小時內向下發展,遍及面部、軀幹及上肢,第3天皮疹累及下肢及足部。這是麻疹病毒與人體免疫激戰階段,高熱可導致患兒譫妄、激惹及嗜睡狀態,多為一過性,熱退後消失。
恢復期
出疹3~4天后,皮疹開始消退,消退順序與出疹時相同;在無合併症發生的情況下,食慾、精神等其他症狀也隨之好轉。疹退後,皮膚留有糠麩狀脫屑及棕色色素沉著,7~10天痊癒。
人體的免疫
一般說來,麻疹病毒鬥不過人體的免疫系統,多數以失敗告終,而且人體獲得的免疫力,足以終生讓麻疹病毒不敢再犯。
麻疹病毒是藉助繼發性肺炎、喉炎、心肌炎這些幫凶來殺害病兒的。每每是麻疹病毒打頭陣,拚命廝殺,雖然敗下陣來,人的免疫大軍也受到極大損害,這時麻疹病毒的幫凶一擁而上,病兒常被麻疹後肺炎、喉炎奪去生命。
麻疹疫苗
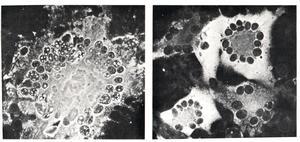 麻疹病毒
麻疹病毒 麻疹疫苗全稱叫:麻疹減毒活疫苗。 我國自1965年,開始普種麻疹減毒活疫苗後,已控制了大流行。但多年觀察發現,麻疹疫苗並不十分完美,它所產生的免疫力並不能持續終生,而人類對疫苗的使用很不規範,許多人不知道需要強化免疫。計畫免疫要求,麻疹疫苗8個月初種,1歲半複種,6~7歲再次複種。但不少人就是忘記了第二、第三次強化。就是說麻疹病毒依然有機可乘。那些漏種疫苗的孩子,仍然是麻疹病毒襲擊的對象。
正因為自然發生麻疹後和接種疫苗後的免疫力不同,目前30~40歲的青中年人,都是當年接種疫苗獲得免疫力的,沒有得過麻疹。他們的免疫力已逐年消耗殆盡,起不到保護作用,這便成了麻疹病毒的攻擊對象。某些大城市近年發生的麻疹病人中,成年人已經占到50%甚至60%以上;而且成人麻疹的病情嚴重,死亡率高。
弱點
人類是麻疹病毒惟一自然宿主,這是麻疹病毒的弱點。至今還沒找到麻疹病毒可以寄生的禽畜動物宿主,只能在人與人之間傳來傳去保存。麻疹病毒對環境的抵抗力又太弱,一旦有一天人類有辦法把麻疹病毒在人體內消滅,麻疹病毒就有種族滅絕的危險。
天下麻疹一個型,也是麻疹病毒的弱點。麻疹病毒只有一個血清型,只有一個型號。這樣你在任何地方得過麻疹,有了免疫力,再到世界任何地方,那裡的麻疹病毒也奈何不了你啦。這種惟一毒型的病毒最容易被疫苗武器所殺滅,麻疹減毒活疫苗沒有持久的免疫力,如果再有更好的麻疹疫苗出現,或人類都能規範地接種現有疫苗,有規律地按時強化接種,麻疹病毒也就無空可鑽了。
預防
麻疹的預防主要有:
① 加強體育鍛鍊,提高抗病能力。
② 隔離患者。麻疹傳染力強,在流行期間,醫療防疫部門應組織醫務人員對患者定期進行家庭訪視,做到“病人不出門,醫藥送上門”,直到出疹後5天。託兒所、幼稚園要設定臨時隔離室對患者進行隔離。對接觸者應進行隔離觀察2~3周;如無症狀,才能回班活動。麻疹患者停留過的房間應開門窗通風20~30分鐘。醫護人員在接觸患者後應脫去外衣洗手,或在戶外活動20分鐘後再接近易感者。
③ 麻疹流行期間儘量少帶孩子去公共場所(尤其是醫院),少串門,以減少感染和傳播機會。
④ 注意個人及環境衛生,不挑剔食物,多喝開水。
⑤ 自動免疫:8個月以上未患過麻疹者均應接種麻疹減毒活疫苗。接種後12天左右可產生免疫力,即使得病,病情也較輕。
⑥ 被動免疫:在麻疹流行期間,對沒有接種過疫苗的年幼、體弱易感者,在接觸患者5天以內,肌肉注射丙種球蛋白或胎盤球蛋白,可能免於患病或減輕病情。
