血行播散性 肺結核 為結核桿菌血行播散的結果。在小兒最多見者為急性粟粒型肺結核。
(一)急性粟粒型肺結核 急性粟粒型肺結核(a cutemiliarytuberculosis)為大量結核菌同時或在極短時間內相繼進入血流所引起,因此急性粟粒型肺結核不過是全身粟粒 結核病 在肺部的表現。主要是胸腔內淋巴結或初染灶乾酪樣病變破潰侵入血管,大量結核桿菌借血循環可達到全身主要臟器如肺、腦、腦膜、肝、脾、腎、腸等引起粟粒樣結節病變,在病因上除結核桿菌菌血症外,患兒的高度 過敏 狀態是重要因素。麻疹、百日咳和 營養不良 等常為發病誘因,最多見於嬰幼兒初染後6個月特別是3個月內。根據1966年對235例急性粟粒型肺結核患兒分析,3歲以下者占59.1%,而1歲以下者占30.6%。
起病可急可緩。緩者只有低熱和結核 中毒 症狀。但多數起病較急,症狀以高熱和嚴重中毒症狀為主,很像傷寒,是為"傷寒型";有些患兒除高熱外有咳嗽、呼吸急促、紫紺,即"肺型";有的患兒從開始即出現腦膜刺激症狀,即"腦膜型";此外還有"敗血症型",除弛張型高熱和中毒症狀外,有全身 紫癜 和出血現象;少數嬰幼兒表現為消化道障礙、營養不良和明顯消瘦。根據235例患兒的分析,"腦膜型"最多,占53.9%;其次為"肺型",占31.5%;"傷寒型"占5.5%;"敗血症型"占3.6%;不定型5.5%。"傷寒型"多見於3歲以上兒童;"肺型"多見於嬰幼兒;"腦膜型"可見於二者,但以嬰幼兒為多。
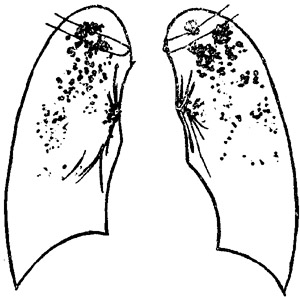
體格檢查往往缺少明顯體徵。少數患兒晚期在肺部可聽到細濕羅音。約半數小兒可有全身淋巴結、肝、脾腫大。急性粟粒型肺結核特點為呼吸道症狀、肺部體徵和X線檢查的不一致性,即呼吸道症狀多不明顯,肺部缺乏陽性體徵,但X線檢查變化明顯。肺X線片可見在濃密的網狀陰影上密布均勻一致的粟粒結節。嬰幼兒由於病灶周圍反應顯著和易於融合,點狀陰影邊緣模糊、大小不一而呈雪花狀。病變急劇進展時可形成空洞,有時可見蜂窩性 肺氣腫 、肺大皰、自發性氣胸、縱隔氣腫和皮下氣腫等。臨床上一般須在症狀出現1~3周后才能見到典型X線改變。眼底檢查34%患兒發現脈絡膜結核結節。少數患兒可見皮膚粟粒疹,均可協助診斷。化驗檢查白細胞可減低或升高,約40%患兒白細胞升高,有時可達20×109/L(20000/mm3)以上,伴有粒性白細胞增多及核左移,少數患兒有類 白血病 反應。我們曾見到有呈再生障礙性 貧血 及血小板減少性紫癜以及反應性網狀內皮細胞病表現者。血沉多加快,胃洗出液中容易找到結核桿菌。
鑑別診斷方面,在X線典型變化出現前應與流感、 肺炎 、傷寒等相鑑別;"敗血症型"應與其他敗血症及血小板減少性紫癜相區別。在X線片已顯示粟粒樣陰影后,尚需與急性支氣管肺炎、嗜酸細胞性肺炎、黴菌性肺炎、結節病、朗罕組織細胞增生症、惡性網狀細胞病及特發性肺含鐵血黃素沉著症等鑑別。
病程多屬急重,但若能及時治療,預後良好。合併症有氣胸、縱隔氣腫,偶見心力 衰竭 、呼吸窘迫綜合徵及瀰漫性血管內凝血。235例小兒粟粒型肺結核的治癒率為85%。根據其中96例治癒患兒遠期隨訪觀察,80%患兒粟粒陰影完全吸收,12%粟粒病灶廣泛鈣化,8%遺留纖維性變。死亡患兒少數死於結核性 腦膜炎 。
抗結核藥物治療,並用激素治療可促使發熱和中毒症狀消失,加速病灶吸收和減少肺纖維性變。
(二)亞急性或慢性血行播散型肺結核亞急性或慢性血行播散型肺結核(subacuteorchronichematogenousdisseminated pul-monarytuberculosis),乃結核菌少量多次地進入血循環,同時患者有相當的免疫力,故發病比較緩慢,過程比較遷延。多見於10~12歲以上年長兒童。發病時原發病灶多已硬結鈣化,因此是屬於繼發性肺結核的內源性復發類型。臨床上可有慢性結核中毒表現,多有長期低熱,有些病人有咳嗽、痰中帶血、胸痛等。痰中容易找到結核桿菌。X線顯示兩肺有大小不一、密度不等、分布不均的結節狀陰影,多數散在兩肺上中部,有的病灶屬增殖性,較陳舊,有的病灶屬浸潤性,較新鮮,可發生病灶周圍炎甚至融合溶解,出現空洞。此外可見纖維索條狀陰影和代償性肺氣腫。本型預後較好。治療後多數病灶可吸收、硬結或鈣化,但如有廣泛纖維硬化現象,則對兒童心肺功能有影響。不及時治療或病程反覆惡化時,可逐漸演變成慢性纖維空洞型肺結核。此外本型容易合併肺外結核如周圍淋巴結結核、 骨結核 、腸結核和腎結核等,故應積極治療。治療基本同急性粟粒型肺結核,但劑量應相對地減少。