胸腔鏡的歷史
 胸腔鏡手術
胸腔鏡手術1992年北京大學的王俊教授創立了我國電視胸腔鏡和胸部微創外科,自此我國的胸外科進入了微創發展時代。
手術適應證
1.診斷性手術適應症:可套用於多種胸腔疾病包括胸膜、肺部、縱隔、心包疾病以及胸外傷的診斷。可清晰地全面的觀察胸腔內情況,可照相和錄像,並能獲得足夠的組織進行病理學檢查。
2.治療性手術適應症:①胸膜疾病:自發性氣胸、血胸、膿胸、乳糜胸、胸膜腫瘤所致胸腔積液等。② 肺部疾病:肺良性腫塊切除、肺癌根治、終末肺氣腫的肺減容。③ 食道疾病:食管平滑肌瘤、食管憩室、賁門失馳緩症、食管癌。 ④ 縱隔疾病:胸腺及其它部位縱隔腫瘤,縱隔囊腫等。⑤ 其它:手汗症、乳糜胸、心肺外傷、胸廓畸形等。
適應症狀
◎ 不適合內科介入治療的房間隔缺損或室間隔缺損的患者;二尖瓣置換患者;三尖瓣置換患者。要求:患者心功能三級以下;患者體重大於15公斤。◎ 傳統開胸能夠完成的病種,絕大部分都能在完全胸腔鏡下完成。◎ 傳統開胸能夠完成的操作,完全胸腔鏡下都能夠完成。◎ 胸腔無論粘連多么嚴重。只要開胸能夠處理的粘連,完全胸腔鏡就能處理,且能處理開胸手術不易處理的粘連。
理性認識
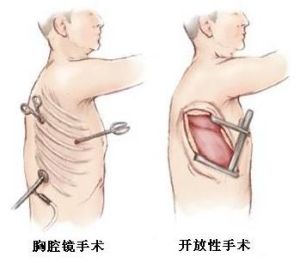
一.正確地認識胸腔鏡手術1.要認識到電視胸腔鏡手術是歷史發展的必然:近年來,隨著電子和信息等技術的飛速發展,人類已經可以在地球上自由地操控火星車,在軍事上也實現了遠距離(幾百公里)的精確打擊;顯然,我們50年不變的傳統胸外科手術方法如同飛行員架機目測轟炸一樣,已遠遠落後於時代了;社會和病人都要求我們這些站在手術床邊的當代外科醫生,能夠適時地利用高科技手段為患者提供既能安全可靠的祛除病灶,又能最大限度減少創傷的手術方法;電視胸腔鏡手術就是在這樣一個大環境下應運而生的,它是科技和社會發展的必然。2.要認識到電視胸腔鏡手術的先進性:創傷小、痛苦輕、療效好、恢復快、切口符合美容要求等優點是其先進性的典型表現;它是胸部微創外科的代表性手術,其臨床套用已經改變了一些胸外科疾病的治療理念,尤其在重新界定某些疾病的手術適應證、禁忌證和手術入路方面有了很大進展;在國內、外許多先進的醫療中心,它已占到胸外科總手術例數的三分之一甚至一半以上;其套用比例和套用範圍也在一定程度上反映了一個醫院胸外科的技術水平,因為目前衡量一個醫生或一個科室手術水平的標準不外乎是:你是否做得比別人都好或你開展了別人不會的手術。3.要客觀地評價電視胸腔鏡手術的地位:它是現代外科的代表,為臨床工作提供了一個全新的治療手段,給一直沉悶的胸外科領域帶來一片生機。目前,它已經可以用於胸外科各種疾病的診療,並取得了相同的療效,成為胸外科常用手術方法之一。但是,電視胸腔鏡手術還不能完全替代傳統手術,它目前主要適用於操作相對簡單的胸部手術;鑒於不同技術水平的醫生能夠開展手術的範圍存在很大差別的,其適應症尚在進一步完善過程中。在實際工作中,開展胸腔鏡手術一定要遵守循序漸進的原則,切不可為做胸腔鏡而做,牢記病人的利益第一。另外,電視胸腔鏡手術還遠不是外科技術的頂點,它只是一個過度階段或曰傳統與未來的橋樑,正如它是建立在傳統胸外科手術基礎之上一樣,它也是未來手術的基礎;在已套用的機器人手術以及可以預見未來更先進的遙控手術中,胸腔鏡仍是手術作業系統的重要組成部分之一,沒有胸腔鏡的顯示和引導,這些更先進的手術都無從談起。可見,作為當今胸外科醫生,尤其是青年醫生積極學習和儘早掌握胸腔鏡手術技術是十分必要的,也是十分迫切的。二.理性地面對胸腔鏡手術面對這樣一項完全陌生的技術以及可能遇到的種種困難,通常會令人感到十分困惑-從何做起?如何做?怎樣才能做好? 這就要求我們一定要全面的考量個人條件並理性的面對這一挑戰。正如成就任何事業都需要特定的素質一樣,作為胸腔鏡醫生也需要具備一定的專業素養。1.要具有紮實的基本功:前些年,我常遇到這樣一些令人十分尷尬的事情:呼吸內科醫生買台電視胸腔鏡請我幫助開展肺切除手術;某位院長或主任選派一位剛本科畢業的住院醫生到我科學習胸腔鏡手術,準備回去開展工作。在他們的想像中,電視胸腔鏡如同纖維支氣管鏡或胃鏡一樣,屬於只要進行訓練誰都可以掌握的技術。殊不知在開胸直視下都弄不明白胸內解剖,不會開胸手術的醫生焉能在螢光屏下完成胸腔病灶的切除或重建;他們怎能面對可能出現的大出血等術中意外狀況;他們哪裡有信心和勇氣探索和開展難、新的胸腔鏡手術!所以,作為胸腔鏡手術醫生,首要的、也是必須的條件是:要具有紮實的開胸手術基本功,是能夠獨立開展常規胸腔手術的合格的胸外科醫生。2.要具備耐心、堅韌、塌實的作風:與開胸手術要求的眼到手到的直視(直接接觸)操作相比,胸腔鏡手術則是眼看監視器手在胸腔外,利用特殊器械進行非直接接觸操作的半虛擬化手術。這對於一個已經習慣於開胸手術的胸外科醫生來說,做起來的確十分彆扭,似乎一切都要從頭學起。事實上,就是必須要重新訓練我們的眼(適應二維操作)、手(適應特殊長柄器械的遠距離操作)和鏡下解剖(局域放大的解剖知識),需要花很多時間去訓練和體味,同時需要有足夠的耐心和毅力。當年我的一位師長對胸腔鏡手術很感興趣,但是他已是功成名就的胸外科專家,工作十分繁忙,沒有時間也沒有耐心去進行胸腔鏡基本技術訓練,每當他上胸腔鏡手術時,都感到十分彆扭甚至可以說是“痛苦”,很難堅持做十分鐘就鬱悶的放棄了。而作為年輕醫生,沒有太多條框的束縛,沒有繁多的事務性工作,只要靜下心來,耐住寂寞,堅持一步一步的訓練都能夠很快掌握這項技術。這也許就是為什麼國內外成功的胸腔鏡或其他內鏡醫生大多是中青年一代的原因吧。但是,要成為出色的胸腔鏡醫生還需要有塌實的工作作風,從簡單的手術做起,一步一個腳印紮實地走上去,切不可好高騖遠和急功近利,那樣容易出問題或偏離方向。國內有個別醫生,為了早日出名,剛學習胸腔鏡手術不到一年,就自稱或自報做了許多諸如肺葉切除術或/和食管癌切除術等複雜的胸腔鏡手術。後來才明白他們進步神速的“秘密”:原來他們都加了一個胸壁或腹部的小切口,有的“小切口”竟長達15CM左右,手術基本是在直視下完成,胸腔鏡只相當於一個照明燈。這已不是真正意義的胸腔鏡手術,而是胸腔鏡輔助的小切口手術;更讓人擔憂的是,由於這些醫生一開始就依賴小切口,缺乏嚴謹系統的鍛鍊,後來做什麼手術都離不開了這個“拐棍”,於是便偏離了胸腔鏡手術的軌道。3.要不斷更新知識,認真總結經驗:有位同道告訴我,以前他們省胸外科學會為促進胸腔鏡技術的開展,曾多次請當地開展較多的醫生做胸腔鏡手術演示,但由於表演都不很成功,許多本來熱情很高的同道觀摩後卻失去了信心。可見,對於初學者來說,早期能夠接受到規範的教育是多么重要。的確,要想成為一名合格的胸腔鏡手術醫生,良好的開端是必不可少的;一定要從開始就認真學習好胸腔鏡手術的基本知識和基本技能,找一個正規的培訓中心進行訓練,多觀摩知名胸腔鏡醫生的手術示教,只有這樣才能儘早把握住胸腔鏡手術的精髓。然而,這還僅僅是開始,後來的堅持不懈地學習、實踐和總結則更為重要。兩年前,我應邀到東部一家醫院做胸腔鏡食管癌切除術,術後當地醫生感嘆手術方法比我自己書上寫的和他們學到的都好多了。了解後方知,他們是在我的一個學生那裡培訓的,而我的這位學生由於工作繁忙已經很久沒有參加我們學術活動了,雖然他在食管癌手術方面做了很多工作,但仍沿襲著我8年前採用的方法;事實上,我早就在病人體位、套管位置以及食管切除方法上做了很大改進。 要知道,作為尚在完善過程中的新技術,胸腔鏡適應症和手術方法一直處在不斷地更新和發展的進程中,這就要求我們必須適時的參加高水平胸腔鏡學習班和交流會,多觀摩高水準的手術演示,不斷更新知識和觀念,也只有這樣才能跟上學科發展的步伐。 同時,由於胸腔鏡手術屬於新興學科,目前手術器械遠不能滿足臨床要求,手術方法還有待進一步改進,手術經驗也需要積累和豐富;這對於當代胸外科醫生來說是挑戰更是機遇。電視胸腔鏡手術Video-assisted Thoracoscopic Surgery
適應症
1.胸膜疾病:自發性氣胸、血胸、膿胸、乳糜胸、胸膜腫瘤所致胸腔積液等。2.肺臟病:肺囊腫切除、周圍性肺內小結節、 I期肺癌等。3.食管疾病:食管平滑肌瘤、食管癌、賁門失弛緩症等。4.縱隔疾病:胸腺切除治療重症肌無力、縱隔腫瘤和囊腫切除等。5.心血管疾病:心包積液開窗引流、動脈導管未閉鉗閉、冠狀動脈旁路移植、心房及室間隔缺損修補等。 6.其他:異物取出、肋間神經切斷、交感神經鏈部分切除、活組織檢查等。
麻醉
1.氣管內雙腔插管全麻:適用於大部分胸腔鏡手術。2.氣管內單側插管全麻:適用於一些緊急情況下,可迅速將氣管插管直接插入非手術側的主支氣管內,以使手術側的肺塌陷。
體位
根據病變的部位、性質和手術方式進行體位選擇。切口設計原則:①第一切口不可過低 以免傷及腹腔內器官;②切口間不可相距太近以免器械互相碰撞;③三個切口間呈三角形排列與病灶呈倒三角形。 1.側臥位:最常用體位。術中可根據需要進行適當調整。一般做3個1cm長的 小切口,將放置胸腔鏡的切口選在腋中線至腋後線的第6和第7肋間,待明確病變部位後再 確定另外兩個切口的位置,切口間距10~15cm,應呈三角形分布。2.仰臥位:同胸骨正中切口體位。適用於前縱隔病變手術和雙側胸內病變二期 手術的病例。將放置胸腔鏡的切口選在腋前線第4或第5肋間其餘切口按上述原則安排。 3.半側臥位:仰臥後將一側之背部墊高30°~45°或鏇轉手術台達到需求之體位。適用於前縱隔、心包、心臟手術。
手術步驟
(一)肺葉切除1.側臥位。切口處皮膚暴露範圍要適當大些,顯露出預置切口。2.放人胸腔鏡:在選定的部位作長1~1.5cm的皮膚切口,用血管鉗分開肌肉、肋間肌並刺破壁層胸膜進入胸膜腔,進手指探查,無粘連可直接將套管穿刺針刺人胸膜腔,放入開放式套管, 自該套管置人胸腔鏡,全面檢查胸內結構。然後根據手術需要,同法做第2第3個套管切口,在胸腔鏡監視下放人無損傷抓鉗、電灼剝離器、沖洗吸引管等手術器械。3.分離葉間裂:用電灼分離切開粘連帶和胸膜;對葉間裂不全者可用帶電凝的剪刀適當分離,找到合適層面後再用內鏡縫合切開器(GIA)切開縫合。4.肺動脈的處理:①經小切口用普通長血管鉗分離結紮葉間動脈。②用GIA切斷縫合處理動脈。③肺門血管和支氣管一同處理。④金屬夾處理法。5.肺靜脈的處理:同肺動脈處理。6.支氣管處理:以GIA切斷縫合。 7.手術結束。操作器械退出胸膜腔後縫合切口,然後經一個原來的套管將胸腔引流管引出並固定於皮膚上,接水封瓶引流和進行肺的復張。(二)食管肌層切開術1.體位:右側臥位略向前傾。2.切口:第一切口選左腋後線第8或第9肋間,第2、3、4切口選第6肋間腋前線、腋後線和肩胛骨後2cm。各長10、10、5、10cm。 3.手術操作:進鏡後用三葉爪拉鉤牽開左肺下葉,於主動脈與心包之間剪開縱隔胸膜;顯露食管肌層;使用一直角鉗游離並套一帶以牽引食管;切開食管肌層;直至看到食管的黏膜下層,完成食管肌層切開術。 (三)縱隔腫瘤切除術(以胸腺瘤手術為例)1.體位:取半側臥位、側臥位均可。 2.切口:3~4個。 3.手術操作:進鏡後用內鏡鉗夾住腫瘤附近的正常胸腺組織,剪開包膜,金屬夾處理胸腺動脈,以內鏡器械用銳性和鈍性分離出整個腫瘤,所有粘連帶均以金屬夾夾閉後切斷,直至腫瘤摘除。 (四)動脈導管結紮術1.體位:右側臥位。 2.切口:腋後線第6或7肋間作第一切口2~3cm;腋前線第3肋作第2個切口;正對動脈導管的肋間作第3、4個切口。 3.手術操作:進鏡後確定動脈導管位置後剪開縱隔胸膜,游離動脈導管周圍組織,注意保護喉返神經免受損傷,動脈導管游離後置人持夾器以鈦夾夾閉動脈導管。(五)胸膜腫瘤切除術1.體位:健側臥位。術中可根據腫瘤部位不同搖動手術台變動體位。2.切口:採用胸腔鏡常規切口。3.手術操作:進鏡後用電刀沿腫瘤邊緣切開胸膜,用內腔鏡抓鉗牽拉提起腫瘤,逐漸剝離、切除腫瘤,電灼止血結束手術。
術後處理
嚴密觀察生命體徵。注意觀察胸腔引流液體量、色澤、氣體情況。