手術前的準備工作
1、術前用抗結核藥( 鏈黴素、 異煙肼)治療兩周,以防手術造成結核播散。
2、有瘺孔者,術前應加用 青黴素治療。
麻醉方法
肋間神經阻滯或 局部麻醉;手術切口有可能進入 胸膜腔者,作氣管內 全身麻醉。
手術步驟
選擇體位
按病灶部位採取仰臥或側臥位,病灶部位向上。
做出切口
以膿腫為中心,沿 肋骨走向做皮膚切口。如有 竇道或局部皮膚被累及,可做梭形切口,切除竇道和累及皮膚。
切除淺層膿腫
一般胸壁冷膿腫分為淺層及深層兩部分。手術原則是淺層膿腫應徹底切除;深層膿腫應刮除病灶,切除復蓋膿腔的組織,以利填充肌瓣。
作淺層膿腫切除時,在切開皮膚並皮下分離至適當大的範圍後,切開肌層,將膿腫自肌層分離至肋骨平面的淺、深膿腔交接處,將淺層膿腫壁全部切除(圖1)。
| 示意圖1:切除淺層膿腫 | 示意圖2:探查膿腔 | 示意圖3:切除受累肋骨 |
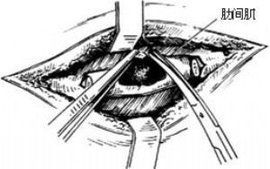
清除深層膿腫病灶
用探針沿竇道探查肋骨內面的深層膿腔(圖2);將受累的肋骨和遮蓋膿腔的肋骨、 骨膜、 肋間肌充分切除(圖3),顯露膿腔底部(圖4);然後,將底部的乾酪樣壞死組織和肉芽組織刮除(圖5)。
| 示意圖4:顯露膿腔底部 | 示意圖5:刮除膿腔底部壞死組織和肉芽組織 |
縫合切口
用 生理鹽水沖洗局部,將鏈黴素粉撒於殘腔內,根據殘腔大小,再將附近肌肉分離成瓣(圖6),轉移充填空腔,用細腸線將肌瓣縫合固定在腔底(圖7),最後縫合皮膚。術前有竇道者,宜放膠皮片引流,切口加壓包紮。
| 示意圖6:將殘腔附近的肌肉分離成瓣 | 示意圖7:用肌瓣填充死腔並進行固定 |
手術中的注意事項
1、肋骨切除範圍應超過膿腔邊緣,使膿腔完全敞開,勿留屋檐狀邊緣,以免遺留殘腔,積存滲液,造成感染再發。
2、在清除膿腔深層時,應十分小心,以免切破 胸膜,造成 氣胸,污染胸腔。
手術後的處理方法
1、加壓包紮應持續2~3周,如有引流條,可在1~2日後取出。
2、鏈黴素治療至少維持4周。
3、局部如有血腫,可穿刺抽出,加壓包紮;如有感染,應早期拆線或切開引流。
胸壁結核病概述
胸壁結核,是一種比較常見的胸壁疾病,絕大多數為繼發性感染,常表現為冷膿瘍或慢性竇道,往往繼發於肺、胸膜或縱隔的結核病變,僅為結核病的局部表現。其病變可能侵犯胸壁各種組織。常見於20-40歲的青、中年人,男性較多。大多數病人症狀不明顯,或有結核感染反應,如低熱、盜汗、虛弱無力、局部有不同程度的疼痛。膿腫可自行破潰,形成慢性久不癒合竇道,病變好發於乳腺與腋後線之間的第3-7肋骨處。
鑑別診斷
1.化膿性胸壁膿腫:局部有急性炎症表現,並常有全身感染症狀,病程較短且於膿腋中多可查到化膿菌。
2.脊柱結核及脊柱旁膿腫:脊柱X線檢查即可確診。
3.外穿性結核性膿胸:包塊經穿刺後,可見明顯縮小,然不久又可迅速隆起。胸部X線檢查即可確定診斷。
4.乳房結核:一般位於女性胸大肌淺部,前胸壁乳房處。臨床上較少見。
5.胸壁腫瘤:常見的胸壁腫瘤有:軟骨瘤、軟骨肉瘤、纖維肉瘤、神經纖維瘤及海綿狀血管瘤。然有此軟組織腫瘤,可類似胸壁寒性膿腫,因而診斷時應加以區別。
6.肋軟骨病:多見於青年女性,病變常累及一側或雙側的第2~4肋軟骨,受累的肋軟骨明顯隆起壓痛較輕,可行局部注射考地松50mg,如保守治療無效可考慮行手術切除。
治療方式
結核症是一種全身慢性感染,胸壁結核只是其局部表現,因此,在治療上必須加強病人機體的抵抗力及抗癆藥物治療。在合併有活動性肺結核或較廣泛的肺門淋巴結核病人,不應採取手術治療。只有在肺部或全身其它部位的結核症得到有效控制和基本穩定以後,方可對胸壁結核施行手術治療,徹底切除膿腫、竇道及破壞的肋骨,然後放引流條,創口內留置鏈黴素2克,徹底止血後,縫合傷口,加壓包紮。在抗菌素幫助治療下,一般均可一期癒合。術後繼續套用抗癆藥物三個月以上。
對於較小的胸壁寒性膿腫,可試行穿刺排膿及腔內注射抗癆藥物治療,在儘量抽空積膿之後,注入鏈黴素0.5克,並行加壓包紮,每三日重複一次,再配合全身藥物治療,有部分病人可獲痊癒。
對單純的胸壁結核膿腫,不應進行切開引流。已有繼發感染的病例,應先行切開引流,並用抗菌素控制感染,等繼發性炎症完全控制後,再作病灶切除治療。如已有慢性竇道形成,在經過局部及周身抗感染及抗癆藥物治療後,應作胸壁竇道及結核病灶的徹底切除手術。 早期症狀,起初胸壁結核沒有明顯可為不紅無熱的膿腫,亦可能有輕微疼痛,但無急性炎症徵象。在按壓時可能有波動感,穿刺可抽出乳白色膿液或少量乾酪樣物質,塗片或普通培養無化膿細菌可見。病變繼續發展,腫塊逐漸長大、變軟、穿破結核病是一種全身慢性感染,胸壁結核僅為結核病的局部表現,因此治療上應加強病人的營養,增加抵抗力,並採取積極的抗癆藥物治療。待肺部或身體其他部位結核病灶得到有效的控制和穩定後,才能對胸壁結核採取手術治療。胸壁結核形成冷膿腫可採取兩種治療方法:
①冷膿腫在全身套用抗癆藥物治療同時,採取膿腔穿刺抽膿治療,每次在膿腔低位抽盡膿液,然後向膿腔內注入抗癆藥物如鏈黴素、卡那黴素,異煙肼等,穿刺後加壓包紮,每周穿刺1~2次,治療4~6周,如膿腔日趨縮小,可以繼續治療,如無變化則考慮手術治療。穿刺時應嚴格掌握無菌操作,防止因操作不當發生化膿性感染,如發生繼發性化膿性感染,並伴有全身中毒症狀,則應立即作膿腔切開引流,排除膿液,待繼發感染控制後再行手術治療。
②冷膿腫局部治療失敗,可用手術方法切除膿腫和損壞的肋骨,清除感染灶和結核性肉芽組織,創面清洗後細心止血,用胸大肌或背闊肌以填塞殘腔,一期縫合創面並加壓包紮,在抗生素和抗癆藥物積極治療下可獲得一期癒合。術後應繼續抗癆治療3~6月以上。