疾病起因
胰腺結石的病因迄今尚不十分明了,從大量資料統計的結果證明,胰石症與飲酒有關,飲酒時間長、量大者則易形成胰結石的病例中例,發病年齡多在30-50歲。今村報導45例胰腺結石,其中43例飲酒長達10年以上。此外,胰石症與家族史有關亦有報導,日本已報導10多個家族患此症。其他如膽道疾病、甲狀旁腺機能亢進,亦與之有關。蛋白質長期缺乏亦可造成胰腺的細胞變性、纖維化等與胰石症相類似的改變。
病理改變
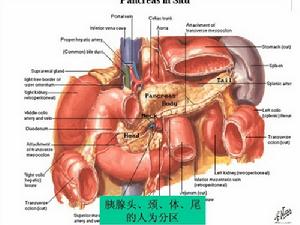 色變的胰腺
色變的胰腺胰腺結石可分為兩種類型:一種是主胰管結石,另一種是胰小管內鈣化石。前者稱之為真性結石,後者為假性結石。結石的大小不等,大者呈巨塊狀,可達100-200g,主要嵌在胰管內,小者僅能辨認。結石的形狀為多樣性:卵圓形、球形、分枝形、三角形等。
胰腺結石長期存留則刺激胰腺管上皮細胞,使之肥大增生,繼而發生鱗狀上皮化生。並使胰管狹窄、阻塞。在早期胰腺周圍水腫、胰腺腫脹,及至晚期一方面由於胰管的阻塞,另一方面由於胰腺的纖維化,則導致胰腺明顯受損,表現為胰腺的全部或大部萎縮、塌陷、變硬,切面呈白色出血較少。有時由於胰管的阻塞可伴發胰腺囊腫或膿腫。纖維化的組織可將胰島包繞、收縮而影響其功能—發生糖尿病。在鱗狀上皮化生的基礎上則可能發生癌變。
胰石症的症狀可分為早期和晚期兩種表現。
1、早期症狀
腹痛:是最常見的症狀、輕重不等,主要因胰腺管阻塞以及胰腺纖維化的結果。經常表現為上腹脹痛,若為酒精性胰石症,常表現為劇烈疼痛,並反覆發作持續時間較長。病因不明者,劇痛較少,多為上腹隱痛、鈍痛。
消瘦、脂肪瀉:系由於結石性慢性胰腺炎所致的胰腺外分泌功能減低所致。脂肪瀉的狀況當視胰腺受損的情況而有不同的表現。
黃疸:約有1/4的病人可以出現黃疸。系因病人纖維化、堅硬的胰頭壓迫膽總管下端所致,黃疸可為持續性,也可為間歇性,以後者較為常見。
2、晚期症狀
胰石症的晚期症狀,主要表現為胰腺進行性慢性損害所帶來的併發症。
臨床診斷
胰石症的診斷並不太困難,根據長期酗酒史、腹痛症狀,有的伴有不同程度的糖尿病,則可做出初步判斷,再進行實驗檢查、X線平片、超聲、CT及ERCP檢查則可做出確定性診斷。
治療措施
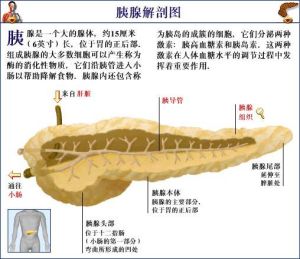 胰腺解剖圖
胰腺解剖圖常用的手術方法:
1、經內窺鏡取石
此法僅用於胰管無狹窄的胰石。若無胰管狹窄可將括約肌切開取石,當結石較大時,可經超聲碎石或雷射震波碎石後取出。結石經過超聲碎石後,結石破碎得較小,亦可自行排出。若胰管有狹窄因素存在結石雖經破碎取出,而梗阻因素並未解除,日後仍將形成結石。
2、胰腺部分切除
指結石局限於胰體、胰尾的多塊結石並且該部胰腺毀壞較為嚴重者。當胰體、尾切除後胰管的近端無狹窄,不影響胰液排出,可將胰腺的殘端縫合。當胰管近端有狹窄因素存在時,可將殘端胰管下空腸行套入式,或端-側式Roux-y式吻合。由於胰島細胞大部分在胰尾部、體部,在一個病態的胰腺上切除過多的胰腺體、尾,則將導致嚴重的胰腺內分泌功能不足。因此,胰體、尾應多保留一些,近端有狹窄時可行胰-空腸吻合。
3、胰管結石合併胰腺囊腫
一方面將結石取石,另一方面將囊腫與腸道做內引流術。
4、胰實質切開取石
適應於胰頭、體部結石,並伴有胰管多處狹窄者。胰頭、體孤立性結石近端又無狹窄者,在結石處切開纖維化的胰腺組織取出結石,將切開的胰管及胰腺妥善縫合。但這種情況的病例較少見。一般情況下胰管的多處結石均伴有多處狹窄和擴張。為解除梗阻,有時將胰管大部或近於全部劈開,將結石取淨,將劈開的胰管與空腸行側吻合。由於胰腺大部分已纖維化,因而劈開胰管時出血並不太多。
5、Whipple手術
適應於胰頭部多發性結石、胰頭而毀壞或有惡變者。胰十二指切除破壞性大對生理擾亂嚴重,應嚴格掌握其適應症。為減少損傷,若無惡變徵象時,可採用改良式(保留十二指腸)胰頭切除。
胰石症的治療尚未形成一固定術式,其原因在於結石的大小、部位、胰管的狹窄程度、胰腺組織的纖維化範圍等無一定的模式,則在治療上有一定的難度。具體應採用那種手術方法要從多方面考慮再予以實施。
6、胰結石並發胰腺癌的治療
當術中疑為癌變時,應行冰凍切片。經確診後進行如下治療:
瘤腫局限於包膜內,位於胰頭則行胰十二腸切除。若病變在胰腺的範圍較廣,未發生周圍轉移,可行全胰切除。術後內、外分泌不足行替代治療。
胰頭部腫瘤並壓迫膽總管下端出現黃音時行膽管空腸內引流術。
當腫瘤不能切除或切除不徹底時,可行術中放射治療。
亦可採用動脈插管灌注化療藥物。
近年來有人試用體外透熱治療,有一定療效。
預防保健
胰石症與飲酒有關,飲酒時間長、量大者則易形成胰結石,故應該減少飲酒,改掉壞的生活習慣。
輔助檢查
1、實驗檢查
 胰腺是一細長的紅褐色器官
胰腺是一細長的紅褐色器官為鑑別有無胰腺癌並存,應檢測癌胚抗原(CEA)。胰癌組織的癌胚抗原染色有中度以上陽性,胰管上皮細胞呈輕、中度陽性。
2、X線平片
胰石症在X線平片上可顯示3種類型:
瀰漫型:系一些大小不等的結石,散在的分布於胰腺上。
孤立型:為一個或多個塊狀結石,多在主胰管內。
混合型:在同一張X線片上可見有粟粒狀結石和塊狀結石並存。
胰腺結石往往在胰頭部最多,尾部較少,體部居中。結石大者對主胰管阻塞較重,絕大多數伴有胰管阻塞,併發症亦多見。
3、超聲及CT檢查
胰結石的敏感性在90%以上。若再結合CT檢查陽性率尤高。CT檢查對胰腺癌的診斷可提高陽性檢出率當胰石症和並發胰癌時可見胰腺有鈣化、假性囊腫、胰腺管擴張、胰腺外形不規則、局限性胰腺腫大、胰周脂肪消失等。
4、ERCP
通過內窺鏡除可進行造影觀察胰管的變化、結石的數目、大小、部位外,同時可進行胰液檢查,以進一步了解有無惡變的可能。取胰液測CEA,若胰液的CEA活性<30ng/ml(同時血漿CEA<2.5ng/ml)則為陰性,若胰液CEA>30ng/ml(血漿CEA>2.5ng/ml),則要考慮陽性。應進一步檢查如超聲導向下細針穿刺細胞檢查。通過胰管插管時(注胰泌素刺激後),收集胰液檢查癌細胞,陽性率亦較高。
併發症狀
由於胰腺結石導致的胰腺損害較為明顯,故易於引起一系列的併發症,如糖尿病、胰腺癌等。最常見的併發症有下列幾方面。
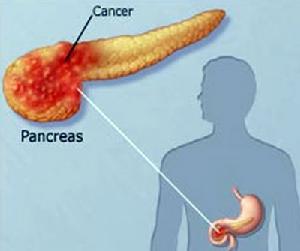 胰腺癌患病
胰腺癌患病2、胰結石性胰腺病變波及周圍臟器的症狀:胰腺腫大或纖維化的硬結壓迫膽總管、脾靜脈,或導致脾-門靜脈血栓形成而出現繼發性門靜脈高壓,可為區域性高壓,可為全身性,當視血栓形成所波及的範圍。
3、惡性併發症:胰石症的惡性併發症一種是胰腺本身,另一種為胰腺以外的惡性腫瘤。胰石症與胰腺癌的關係極為密切。一般是胰結石在先而後發生胰癌。並發胰腺癌者多為大結石。約半數為胰頭部。合併胰腺癌的發病率各家報導不一。歐美文獻記載為3.6-25%,日本小口壽夫報導例胰結石並發胰腺癌31例(占14.8%)。日本的一般報導為5.3%-10%。
推薦文獻
1、葉永強、董家鴻;胰腺結石的研究進展[J];國外醫學、外科學分冊;2005年01期;9-82
2 、黃東航、游振輝、陳志江、程長銘、李建黨;胰管結石的診斷與外科治療[J];肝膽外科雜誌;2004年02期;53-54
3 、張浩波、尹路、彭承宏、李宏為;胰腺及十二指腸腫瘤合併胰管結石4例報告[J];肝膽胰外科雜誌;2005年02期;66-67
4 、施勇、盧淑嬌、蔡學禮;胰腺結石的診斷與外科治療(附10例報告)[J]; 臨床外科雜誌;2004年07期;34-35
5 、張光仁、高一武;胰管結石24例臨床分析[J]; 陝西醫學雜誌;2005年07期;50-51
6 、楊春雷、鄔林泉;並胰管結石的慢性胰腺炎的外科治療[J];現代診斷與治療;2004年03期; 58-59
7 、趙向前、馮玉泉、周寧新、顧萬清、張文智、黃曉強; 胰管結石19例臨床分析[J];中華肝膽外科雜誌;2004年06期;35-37
8、 吳曉康、鄭樟棟、毛根軍、吳榮進;慢性胰腺炎合併胰管結石11例的診治經驗[J];中華普通外科雜誌;2003年09期;26-28
9、楊文奇、孟翔凌、熊茂明、胡孔旺、韓文秀、汪正廣;胰管結石的診斷和外科治療[J];中華普通外科雜誌;2004年07期;7-9
10、陳勇、何勇、趙建、劉洋、劉雲峰、曹華梁、何輝、高志清、竇科峰;胰管結石的外科分型及處理對策[J];中華外科雜誌;2004年07期;36-39
