病因
胎盤植入常見於子宮內膜創傷性或炎性損傷或瘢痕形成之後,所以好發於有人流手術史、清宮史、剖宮產、徒手胎盤剝離史、既往胎盤植入或前置胎盤病史者、子宮內膜炎、黏膜下子宮肌瘤局部黏膜萎縮者、經產婦、妊娠年齡≥35歲的初產婦、放療後等。目前認為人流術和剖宮產術是導致胎盤植入的重要原因。
臨床表現
胎盤植入在產前缺乏典型的臨床表現、體徵及實驗室指標。胎兒娩出後的臨床表現為:胎盤娩出不完整、母體面粗糙,或胎兒娩出後超過30分鐘,胎盤不能自行從子宮壁分離娩出,需用手剝離,部分徒手剝離困難或發現胎盤與子宮肌層粘連緊密無間隙。胎盤持續不下者,伴有或不伴有陰道出血。
檢查
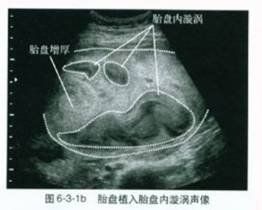
1.B超檢查
胎盤與子宮附著面無清晰的界線;接觸面可見胎盤內部的腔隙;有異常的血流進入子宮肌層。
2.磁共振成像(MRI)
對於了解胎盤植入程度,是否侵犯臨近臟器有一定的價值。
3.內鏡檢查
較深的胎盤植入可以穿通子宮到漿膜外向前累及膀胱向後可累及乙狀結腸,對可疑病例可行腹腔鏡、膀胱鏡和乙狀結腸檢查。
鑑別診斷
1.粘連性胎盤
系絨毛直接附著於子宮肌層所致,有完全性與部分性粘連性胎盤二種。此種胎盤可能部分能自行剝離,但部分會殘留宮腔,需行人工剝離,手術較困難,但可涉及到一部分肌層組織。將剝出之胎盤送病理常從肉眼或顯微鏡下均難以明確是否有底蛻膜的缺乏。如子宮切除標本,在胎盤與粘連的子宮壁多處取材,才能發現蛻膜缺損,絨毛直接接觸子宮肌層。
2.植入性胎盤
絨毛侵入部分子宮肌層,植入部分不能自行剝離,人工剝離時會損傷子宮肌層。病理在顯微鏡下可看到絨毛侵入到子宮肌層。
3.穿透性胎盤
絨毛侵入子宮肌層並穿透子宮肌壁直達漿膜,常可造成子宮破裂。
治療
胎盤植入病情比較兇險,因出血量大,或因保守治療過程中子宮腔內嚴重感染,或因其他原因嚴重威脅母體生命者需行子宮切除術,但對於那些出血不多、保守治療時無感染跡象、生命體徵平穩、植入面積小、有保留子宮願望的產婦,保守性治療也是一項有效的方法。
預防
預防胎盤植入的發生是降低孕產婦和圍生兒死亡率的重要措施。應對孕產婦進行健康教育,做好計畫生育宣傳,指導避孕,嚴格控制剖宮產率,切實加強對高危妊娠的管理,加強圍生期保健,提高胎盤植入的預防、診斷和治療水平,降低發生率。