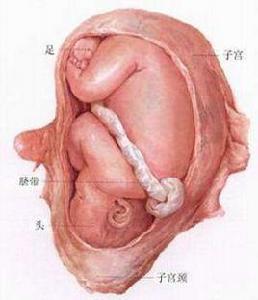
類型
根據臀位胎兒兩下肢所取的姿勢,可分為3種類型:
① 單臀先露:胎兒雙髖關節屈曲,雙膝關節伸直,胎體最下面部分是胎臀(即以臀部為先露);
② 完全臀先露(又稱混合臀先露):胎兒雙髖關節和雙膝關節均屈曲,有如盤膝坐,以臀部和雙足為先露;
③ 不完全臀先露:胎兒以一足或雙足,或一膝或雙膝,或一足一膝為先露。這三類胎位中,完全臀先露最有利於經陰道分娩,單臀先露次之,不完全臀先露不適宜於陰道分娩,以剖宮產術為好。
原因
1、子宮腔寬大、羊水較多,經產婦腹壁過度鬆弛、胎兒在宮內活動頻繁易造成臀位。
2、子宮畸形,子宮腔小,胎兒在宮內活動受限,致胎頭不能向下轉動,易成臀位。
3、前置胎盤,骨盆狹窄及骨盆腫瘤阻塞盆腔,均影響胎頭下降入盆,易成臀位。
4、羊水少,胎兒兩腿不能屈曲呈伸直狀,影響胎體彎曲或迴轉,易成臀位。
危害
臀位妊娠對母兒會對什麼不利影響呢?由於胎臀,尤為不完全臀先露,先露部分形狀不規則,不能像胎頭那樣緊貼子宮下段和宮頸內口,常留有空隙,容易發生胎膜早破;臨產後可發生宮縮乏力,使產程延長,產後易發生產後出血。臀位胎膜早破又易並發臍帶脫垂,其發生率約為頭先露的10倍左右。胎膜早破還可導致早產,增加新生兒死亡率。臀位分娩過程中,最後娩出的胎頭常易發生娩出困難而發生新生兒窒息、臂叢神經損傷及顱內出血等損傷,甚至可因胎頭娩出時間過長而發生死產。
在胎體各部分中,胎頭最大,胎肩小於胎頭,而胎臀最小。在頭位分娩時,最大的胎頭一經娩出,比胎頭小的胎肩、胎臀隨即順利娩出,不會出現娩出困難。而臀位分娩時情況就不同了,胎體中最小的胎臀先娩出,最大的胎頭最後娩出,所以,常常會出現胎臀、胎肩娩出後,胎頭娩出困難。胎體已娩出,胎頭尚卡在陰道內,而由胎盤通向胎兒臍部的胎兒“生命線”──臍帶正好擠壓在胎頭和陰道壁之間。若胎體娩出後5~6分鐘內,未能娩出胎頭,就可因臍血流受阻時間過長,胎兒缺氧時間過久,導致胎兒嚴重缺氧而死亡。在牽出胎頭的過程中,還可能因擠壓、牽拉造成臂叢神經損傷,或胎頭娩出過程中,胎頭過度塑形造成顱骨過度重疊、錯位而導致顱內出血等嚴重後果。
那么,臀位胎兒還能不能經陰道分娩,要不要統統行剖宮產呢?在對待臀位孕婦的分娩方式上,主張“有所為,有所不為”,即應根據胎兒大小、骨盆狀況、臀位的類別,以及有無妊娠併發症和合併症等情況,綜合分析,最後選擇、確定分娩的方式。對骨盆狹窄、胎兒體重>3500g、不完全臀先露、高齡初產及有難產史等的孕婦,均應選擇剖宮產術結束分娩。不屬於以上情況者可選擇陰道分娩。採取陰道分娩的產婦,不宜站立走動,應取側臥位休息,以免發生臍帶脫垂。一旦發生破膜,應立即招呼醫生監聽胎心,以便能及時發現和處理臍帶脫垂。一旦發生臍帶脫垂,如果宮口尚未開全,胎心尚好,為搶救胎兒,需立即行剖宮產術結束分娩。
防治
臀位妊娠防治,最重要的是按時進行產前檢查。妊娠30周臀位所占比例較高,由於此時宮內羊水量較多,胎兒體積還較小,宮腔內空間相對比較寬敞,因此,不少臀位胎兒能自然轉為頭位。妊娠30周后,胎兒生長發育速度加快,胎體相對較大,而宮內羊水量基本上無明顯改變,使得宮腔內空間相對變小,胎兒自然轉胎的可能性越來越小,應該及時採取干預措施,來促使臀位轉為頭位。常用的方法有以下幾種可供選擇:
⒈ 膝胸臥位。孕婦解去小便,使膀胱排空,松解褲帶,跪於床上。大腿垂直,與床面呈直角,身體俯向床面(如附圖)。每日2次,每次約15分鐘,連續1周。膝胸臥位可使胎臀退出盆腔,有助於藉助胎兒的重心改變,使胎頭向下、胎臀向上,達到矯正胎位的目的。
⒉ 雷射照射或艾灸至陰穴。至陰穴位於兩足小趾外側,趾甲旁角約0。1寸(1寸≈3 cm)處,用雷射照射至陰穴,或艾條灸至陰穴,每天1次,每次15~20分鐘,5~7次為一個療程。治療時也應松解褲帶。若與膝胸臥位聯合套用,效果更好。
⒊ 外倒轉術。套用上述方法未能矯正胎位者,可於32孕周~34孕周時行外倒轉術,孕周過大常可因胎兒較大,導致轉胎困難,甚至失敗。具體方法為:孕婦仰臥於檢查床上,褪下褲子,暴露腹部,雙膝屈曲略外展,使腹壁放鬆。施術醫師位於孕婦右側,在孕婦腹壁上,一手握住胎頭,另一隻手握住胎臀,握住胎頭的手將胎頭沿胎兒腹側,保持胎頭俯屈,並輕輕推向骨盆入口,另一隻手同時將胎臀向上推,直至轉成頭位。轉胎動作應輕柔,切忌粗暴,以免發生胎盤早期剝離等併發症。倘若,術中發現轉胎困難,應及時終止,切忌蠻幹。術前和轉胎術畢均應聽取胎心。若轉胎術後,出現胎心異常或胎動頻繁、劇烈,提示可能在轉胎過程中,發生了臍帶纏繞等情況,應重新轉為臀位,以松解之,轉成臀位後應觀察半小時以上,待胎心恢復正常、頻繁胎動消失後,方可結束觀察。