病因
原發性空泡蝶鞍綜合徵的病因至今尚未完全闡明,可有下列數種因素:
 空泡蝶鞍MRI矢狀面
空泡蝶鞍MRI矢狀面(一)鞍隔的先天性解剖變異 Buoch屍檢788例中,發現僅有41.5%鞍隔完整,21.5%鞍隔為2mm寬的環,5.1%鞍隔完全缺如,而在該組中,因鞍隔缺損致原發性空泡蝶鞍的發病率為5.5%。鞍隔不完整或缺如,在搏動性腦脊液壓力持續作用下使蛛網膜下腔疝入鞍內,以致蝶鞍擴大,骨質吸收,脫鈣,垂體受壓萎縮而成扁平狀貼於鞍底。
(二)腦脊液壓力 即使顱內壓正常,也可因鞍隔缺損,正常搏動性腦脊液壓力可傳入鞍內,引起蝶鞍骨質的改變。Foley認為慢性顱內壓增高造成空泡蝶鞍的可能性最大。
(三)鞍區的蛛網膜粘連 是本病發生的重要因素之一,可能因鞍區局部粘連使腦脊液引流不暢,即在正常的腦脊液搏動性壓力作用下,衝擊鞍隔,逐漸使其下陷、變薄、開放、待鞍隔開放(缺損)達一定程度後,蛛網膜下腔及第三腦室的前下部可疝入鞍內。
(四)內分泌因素 在妊娠期垂體呈生理性肥大,可增大2~3倍,多胎妊娠時垂體繼續增大,妊娠中垂體變化有可能把鞍隔孔及垂體窩撐大,於分娩後哺乳期垂體逐漸回縮,使鞍隔孔及垂體窩留下較大的空間,有利於蛛網膜下腔疝入鞍內。原發性空泡蝶鞍多見於多胎妊娠的中年婦女可能與此有關。
有內分泌靶腺(性腺、甲狀腺、腎上腺)功能減退或衰竭者垂體可增生肥大,用相應靶腺激素替代治療後,可使增生的垂體回縮,從而產生空泡蝶鞍。
(五)垂體病變 因垂體供血不足而引起垂體梗塞而致本病。垂體瘤或顱咽管瘤發生囊性變,此囊可破裂與蛛網膜下腔交通而致空泡蝶鞍。此外,垂體瘤自發生變性壞死可致鞍旁粘連或引起蛛網膜下腔疝入鞍內。
(六)鞍內非腫瘤性囊腫 可由垂體中間部位雷斯克袋(Rathke'spouch)的殘留部鈣化而來,妊娠時增大,產後稍縮小,多次妊娠後則可造成空泡蝶鞍。
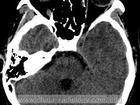
繼發性空泡蝶鞍是因鞍內或鞍旁腫瘤,經放射治療或手術後發生。據國內報導原發性空泡蝶鞍以鞍區粘連所致者居多(約占50%),引起鞍隔缺損、鞍區粘連及垂體萎縮(圖15-9)。
臨床表現
多見於女性(約占90%),尤以中年以上較胖的多產婦為多。頭痛是最常見的症狀,有時劇烈,但缺乏特徵性,可有輕、中度高血壓。少數病人有視力減退和視野缺損,可呈向心性縮小或顳側偏盲。少數病人有良性顱內壓增高症(假性腦腫瘤),可伴有視神經乳頭水腫及腦脊液壓力增高。部分病人有腦脊液鼻漏,發生原因可能是腦脊液壓力短暫升高,引起蝶鞍和口腔之間胚胎期留下的通道開放,少數病人伴有垂體功能低下,可呈輕度性腺和甲狀腺功能減退,及高泌乳素血症。垂體後葉功能一般正常,但在個別小兒中可出現尿崩症。兒童中可伴有骨骼發育不良綜合徵。
國內報告的原發性空泡蝶鞍綜合徵中男性略多於女性,年齡在15~63歲之間,以35歲以上者居多,常見有頭痛、肥胖,視力減退和視野缺損,伴顱壓增高,少數病人有內分泌失調,以性功能減退為主。也有出現下丘腦綜合徵者。
(一)頭顱平片 顯示蝶鞍擴大,呈球形或卵圓形。大部分病人的蝶鞍骨質示有吸收,蝶鞍背後床突可近於消失,顱骨其他結構可有輕度骨吸收,此與慢性顱內壓增高有關。
(二)電子計算機斷層掃描(簡稱CT) 可顯示擴大的垂體窩,窩內垂體萎縮,充滿低密度的腦脊液。
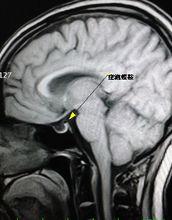
(三)核磁共振檢查 垂體組織受壓變扁,緊貼於鞍底,鞍內充滿水樣信號之物質,垂體柄居中,鞍底明顯下陷(圖1510)。
診斷說明
空泡蝶鞍綜合徵診斷說明:病史中注意詢問有關造成空泡蝶鞍綜合徵的病因資料,結合臨床表現和氣腦造影或CT檢查可明確診斷。
鑑別診斷
鑑別診斷:需除外垂體腫瘤等引起的慢性顱壓增高症。空蝶鞍平片的X線表現很易與鞍內腫瘤或慢性顱內壓增高引起的蝶鞍擴大相混淆。鞍內腫瘤蝶鞍擴大伴變形,呈杯形、球形或扁平形,鞍結節前移,鞍底下陷,鞍背後豎,故典型的鞍內腫瘤不難與本病區別,部分球形擴大的病例,則鑑別較難;慢性顱內壓增高引起的蝶鞍擴大,常伴骨質吸收,亦難與本病區別,最後需經CT及核磁共振等檢查確診。
近年來,有人用放射免疫法測定血漿和腦脊液中的垂體前葉激素和靶腺激素以助診斷,原發性空泡蝶鞍綜合徵患者的垂體前葉功能多較正常,腦脊液中不能測出垂體激素。但垂體瘤不同,因其常向鞍上擴展,破壞血腦屏障,使垂體前葉激素從血管進入腦脊液,因此腦脊液中垂體激素濃度升高。
治療說明
一般認為如症狀輕微毋需特殊處理,但如有視力明顯障礙者應行手術探查,若系視神經周圍粘連,行粘連松解術,可使視力有一定程度的改善。有人提議用人造鞍隔治療。並發腦脊液鼻漏者,經蝶竇入路手術,用肌肉和移植骨片填塞垂體窩。對非腫瘤性囊腫,可將囊腫打開,部分切除囊腫包膜。如伴有內分泌功能低下,則酌情予以替代治療。