基本皮試的定義
皮試是皮膚(或皮內)敏感試驗的簡稱。某些藥物在臨床使用過程中容易發生過敏反應,如青黴素、鏈黴素、細胞色素C等,常見的過敏反應包括皮疹、蕁麻疹、皮炎、發熱、血管神經性水腫、哮喘、過敏性休克等,其中以過敏性休克最為嚴重,甚至可導致死亡。為了防止過敏反應的發生,特別是嚴重過敏反應的發生,規定一些容易發生過敏反應的藥物在使用前需要做皮膚敏感試驗,皮試陰性的藥物可以給病人使用,皮試陽性的則禁止使用。這些需要做皮試的藥物被稱為皮試藥物.皮膚試驗是藉助抗原、抗體在皮膚內或皮膚上的反應進行免疫學檢測的方法
 皮試
皮試 皮試
皮試。根據反應機制不同可分為兩大類,一類為中合反應皮膚試驗,可觀察機體的體液免疫狀態;另一類為超敏反應皮膚試驗,用來檢測機體的超敏反應和細胞免疫狀態。錫克試驗是衡量人體對白喉易感性或免疫程度的一種皮試。方法是注射一定量的白喉毒素於受試者前臂屈側皮內。受試者如無免疫力,24~48小時,局部皮膚出現紅腫,直徑在1~2厘米者為陽性反應。相反,受試者如有免疫力,其血清中含有足量的抗毒素抗體,能中合注入的毒素,局部不出現紅腫,為陰性反應。此試驗除用來測定機體對白喉的易感性以外,還可檢測白喉預防接種後是否產生免疫力。其實質是毒素、抗毒素的體內中和反應。I型變態反應(見變態反應)皮膚試驗是變應原與特異性抗體IgE(免疫球蛋白E)在皮內進行的一種反應。引起I型變態反應的抗原,經注射或劃痕後,可在10~20分鐘內引起紅腫反應,如青黴素皮試,異種動物血清皮試等。本試驗陽性者表示對該抗原過敏
皮試的準備工作
首先應當製備試驗用抗原,如有合格商品可直接購買。可以作為變應原的物質種類繁多,例如動物皮毛、家禽羽毛、鴿糞、昆蟲、蟎類、真菌、花粉、雜草、物理粉塵和各種食品等都可能成為變應原。不同抗原的製備方法不同,但一般包括以下幾個步驟:①收集原料;②粉碎與勻漿;③脫脂與提取;④過濾與分離;⑤分裝保存。分裝保存之前應對提取產物進行鑑定。首先必須經過無菌試驗、
 皮試
皮試急性毒性試驗和熱原檢查,保證提取產物無明顯的毒副作用;還要測定產物的蛋白含量,用凱氏定氮法或磷鎢酸沉澱法標定出總氮單位或蛋白氮單位。變應原的範圍很廣,難以做得完全,所以查找變應原需依靠患者的病史和醫師的經驗以將可疑範圍縮小,學樣成功的機會就大得多。一般醫院和衛生所都能做藥物過敏試驗,多在注射室完成;防疫部位在一些免疫接種之前有時也要做皮膚試敏;其餘的均在變態反應科或檢驗科的專門實驗室。實驗室應有專人負責,除具備各種專用試驗器材之外,還應備有意外搶救的藥品及設施。試驗部位應清洗乾淨,嚴格消毒,以免皮膚的不潔物引起非特異性反應或感染。當皮膚患濕疹、感染、皮炎或外傷時不宜進行皮膚試驗。正在或近日服用免疫抑制劑或抗組胺藥物者也不宜進行皮膚試驗。
皮試類型及方法
皮膚試驗的最常用部位是前臂曲側,因此處皮膚較為光滑細膩,而且便於試驗操作和結果觀察。按正規作法,左右兩臂一側作試驗,另一側作對照。需要時也可選用上臂或背部皮膚。具體試驗方法可分為皮內試驗(intracutaneoustest)、挑刺試驗(pricktest)和斑貼試驗(patchtest)。
 皮試
皮試1.皮內試驗將試驗抗原與對照液各0.0~20.03ml用皮試針頭分別注入皮內(不是皮下)
 皮試
皮試,使局部產生一個圓形小丘。當同時試驗多種抗原時,相互間至少間隔4cm,以免強烈反應時互相混淆結果。皮內試驗的敏感性比其他皮膚試驗高,所用抗原應適當稀釋,以免出現嚴重反應;當高可疑性抗原出現陰性結果時,應逐漸加大抗原濃度進行重複試驗。皮內試驗是最常用的皮膚試驗,套用範圍也很廣,幾乎各類抗原及各型反應都可用皮內試驗進行測定,只是不同類型的反應觀察結果的時間和判定結果的標準不所不同。
2.挑刺試驗也稱點刺試驗或刺痕試驗。將試驗抗原與對照液分別滴於試驗部位皮膚上,用針尖透過液滴或在皮膚上輕輕地挑刺一下,以刺破皮膚但以不出血為度;1min後拭(吸)去抗原溶液。同時試驗多腫抗原時,千萬注意不要將不同的抗原液交叉混合,以免出現假陽性。挑刺試驗主要用於型變態反應,該法雖比皮內試驗法敏感性稍低,但假陽性較少,與臨床及其他試驗的相關性較強。劃痕試驗(scratchtest)是挑刺試驗的一個變型,用三棱針或注射器針頭在皮膚劃一條或多條約1cm長的創痕。因為劃痕的輕重與長短難於掌握一致,故不常用。
3.斑貼試驗將試驗抗原直接貼敷於皮膚表面的方法。試驗抗原為軟膏時可直接塗沫在皮膚上;如為固體物時可用蒸餾水混合或浸濕後塗敷於皮膚上;如為水溶液則浸濕紗布後敷貼於皮膚上。所用抗原濃度以不刺激皮膚為原則,塗敷範圍以0.5~1cm為宜。塗敷後蓋以油紙或玻璃紙,用紗布或繃帶固定;如有明顯不適感可隨時打開查看,並進行適當處理。斑貼試驗主要是檢測Ⅳ型變態反應,敏感程度雖然不太高,但假陽性較少,結果的可信度大。
皮試結果判定及分析
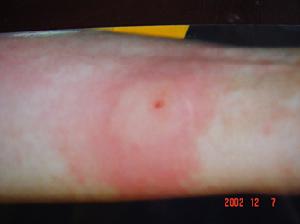
1.Ⅰ型變態反應在抗原刺激後20~30min內觀察結果。挑刺試驗的陽性反應以紅暈為主,皮內試驗的陽性反應則以風團為主,判定標準見表24-2。
表24-2 速髮型皮膚試驗的結果判定標準
反應程度 皮內試驗 挑刺試驗
- 無反應或小於對照 無反應或小於對照
+ 風團3~5min,紅暈<20mm 紅暈>對照,≤20nm
++ 風團6~9mm,伴紅暈 紅暈>20mm,無風團
+++ 風團10~15mm,伴紅暈 紅暈伴有風團
++++ 風團>15mm,紅暈伴偽足 紅暈伴偽足和風團
2.Ⅳ型變態反應在接觸抗原後48~72h內觀察結果。皮內試驗的陽性結果以紅腫和硬結為主,斑貼試驗的陽性結果以紅腫和水皰為主。判定標準見表24-3。
表24-3 遲髮型皮膚反應試驗的結果判定標準
反應程度 皮內試驗 斑貼試驗
-無反應或小於對照無反應或小於對照
+僅有紅腫輕度經腫,搔癢
++紅腫伴硬結明顯紅腫,時有紅斑
+++紅腫,硬結,水皰紅腫伴豆疹,水皰
++++大皰或(和)潰瘍紅腫,水皰伴潰瘍
有時候,機體對某變應原可能同時存在多種類型的反應。例如在做青黴素皮內試驗時,30min內觀察呈陰性反應,但在5~8h可能會出現Ⅲ型變態反應,反應的外觀現象介於Ⅰ型與Ⅳ型變態反應之間;甚至還可能出現型變態反應。
3.假性結果在一定條件下,皮膚反應的結果可能與機體的實際情況不符,即出現假陽性或假陰性等不真實的結果。
出現假陰性的常見原因有:
①試驗抗原的濃度過低,或者因各種原因失效;
 皮試
皮試②試驗時正服用免疫抑制劑或抗組胺藥物(後者可通過設立組胺陽性對照而判斷出來;
③操作誤差,例如皮內試驗時注射過深進入皮下,注入抗原量過少等;
④皮試季節選擇不當,例如花粉季節過後,抗花粉抗體水平可下降。
出現假陽性的常見原因有:
①試驗抗原不純,在提取、配製,甚至在試驗過程中被其他抗原污染,引起交叉反應;
②試驗溶液配製不當,過酸或過鹼都會對皮膚產生非特異性刺激;
③皮膚反應性過強,例如被試者患有皮膚劃痕症,或者有既往過敏的痕跡等;
④操作不當,例如注入少量空氣也可出現假陽性。
皮試套用與評價
皮膚試驗屬於活體試驗,雖然影響因素眾多,卻能反應機體各種因素綜合作用的實際免疫狀態;並且簡單易行,結果的可信度大;這些優點是其他方法難以替代的,所以在臨床和防疫工作中都經常套用。
1.尋找變應原變態反應防治的重要原則之一是迴避變應原,而迴避的前提是明確變應原,確定變應原的常用方法便是各種類型的皮膚試驗。例如支氣管哮喘和蕁麻疹等均可用皮膚試驗來。但食物過敏與皮膚試驗的相關性較差,這可能是因為食物的抗原提取液與腸吸收的物質有所不同,或食物過敏並非IgE所介導;而且,食物過敏的變應原容易發現,一般不必作皮膚試驗。
2.預防藥物或疫苗過敏對患者首次注射某批號的青黴素、鏈黴素或其它易過敏藥物之前,必須做過敏試驗;如果患者呈陽性反應(即使是可疑陽性),就應更換其他抗生素。注射導種抗血清(例如抗破傷風血清和抗狂犬病血清)前也必須做過敏試驗,如果呈陽性反應就需要換用精製抗體;或進行脫敏治療(少量多次注射,使抗原逐漸中和血液中的抗體)。
3.評價宿主細胞免疫狀態在可疑免疫缺陷病、腫瘤或器官移植進,了解患者的細胞免疫狀態對疾病診斷和預後判斷都有重要意義。這種情況下可以使用共用抗原結核菌素(OT或PPD)或雙鏈酶(SD-SK)進行皮膚試驗;或使用人工合成的二硝基氯苯(DNCB)或二硝基氟苯(DNFB)等先進行致敏再作皮膚試驗,這樣可消除抗原接觸史不同所致的誤差。
4.傳染病的診斷對某些可疑的傳染病,用某種病原體的特異性抗原進行皮膚試驗可以起到診斷或鑑別診斷的作用。例如對布氏菌病和軟下疳等細菌感染、對某些病毒感染和真菌感染、以及某些寄生蟲感染均有一定的意義另外,還有一些反應機制不同於變態反應的中和性皮膚試驗,例如診斷白喉的錫克(Schick)試驗和診斷猩紅熱的狄克(Dick)試驗等。
需要做皮試的藥物
需要做皮試的藥物分為兩種類型:一類是按規定必須做皮試的藥物;一類是特定情況下才需要做皮試的藥物。必須做皮試的藥物還包括兩種情況:一種是常規皮試藥物,包括青黴素類(注射和口服劑型)、鏈黴素、結核菌素、皮傷風抗毒素血清、鹽酸普魯卡因、細胞色素C、有機碘造影劑、門冬醯胺酶。無論藥品說明書中是否說明要做皮試,這些藥物在使用前必須做皮試。另一種是容易過敏的藥品,而藥品說明書中又要求做皮試的藥品(非常規皮試藥物)如:中諾嘉林(頭孢噻酚鈉;力芬也是頭孢噻酚鈉,但說明節沒有要求做皮試)、清開靈(凍乾粉針)、益替欣(頭孢替唑鈉)、糜蛋白酶、維生素B1注射液、胸腺肽注射液(過敏體質者需做皮試)。