病因學
 急性膿胸
急性膿胸肺部感染病灶如肺炎直接侵犯胸膜或病灶破潰病菌直接進入胸腔,可產生急性膿胸。常見的致病菌有肺炎雙球菌、鏈菌、金黃色葡萄球菌。小兒以金黃色葡萄球菌性膿胸為多見。其他常見的致病菌還有革蘭陰性桿菌如大腸桿菌、變形桿菌、產氣桿菌及沙門菌屬等。結核桿菌和真菌比較少見。
肺膿腫破潰往往產生膿氣胸,甚至產生張力性膿氣胸,可形成支氣管胸膜瘺,而成為混合性感染。若有厭氧菌感染則形成腐敗性膿胸,膿液含有壞死組織,並有惡臭氣味。
食管、氣管、支氣管和肺手術均為污染手術,並非無菌手術,如術後抗生素使用不當,仍可能發生感染,而形成膿胸,如果術後發生食管吻合口瘺或支氣管殘端瘺,則更容易發生膿胸。
肺大泡破裂引起的自發性氣胸多數並無感染,但在治療過程中,如反覆胸腔穿刺或長期閉式引流,則可能發生繼發感染形成膿胸。
胸部外傷時致病菌,甚至一些異物如衣物碎片、骨片、彈頭、刀尖等被帶入胸腔,並殘留在胸腔內,則很容易形成膿胸。如果外傷造成胸壁開放性傷口,或者損傷食管、支氣管、肺等,使胸腔與外界相通,也會形成膿胸。
肝膿腫、膈下膿腫、腎周圍膿腫均可以直接侵犯胸膜或破潰入胸腔,也可以經淋巴回流,導致胸腔感染而形成膿胸。
敗血症或膿毒血症時,致病菌經血液循環進入胸膜腔,而形成化膿性病灶,導致膿胸,尤其是嬰幼兒和年老體弱的患者,膿胸往往是全身感染的一部分,病情較重,預後不佳。
自發性食管破裂、縱隔畸胎瘤繼發感染破入胸腔也是形成膿胸的原因。
病理改變
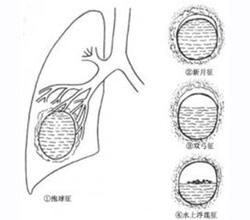
致病菌進入胸腔後,引起組織炎性改變,髒壁兩層胸膜充血、水腫,失去胸膜的光澤和潤滑性,滲出稀薄、澄清的漿液。滲出液中含有白細胞及纖維蛋白,但細胞成分較少,這時屬滲出期。如在此時給予各楹有效的治療,及時排出積液,肺可以充分復張,對肺功能影響不大。如果在滲出期未得到及時有效的治療炎症繼續逐漸發展,滲液、纖維蛋白及中性粒細胞甚至膿細胞逐漸增多,積液由澄清轉為混淆,進一步成為膿性,纖維蛋白沉積在髒壁兩層胸膜表面,成為纖維素膜,此時屬纖維化膿期。纖維素膜質軟而脆,逐漸機化韜性增強,形成胸膜粘連,使膿胸趨向局限化,即形成局限性或包裹性膿胸,肺組織的膨脹受到限制,但對呼吸循環的影響相對較小。局限性或包裹性膿胸可發生在肺葉間、肺底和膈肌上方、胸腔後外側以及縱隔面等處。如果感染未得到控制,繼續發展,範圍擴大而波及整個胸腔,就形成全膿胸。積液壓迫肺組織使其萎陷,並將縱隔推向健側,造成呼吸循環障礙,如果合併支氣管胸膜瘺或食管胸膜瘺,則形成膿氣胸,對呼吸循環的影響更大。
不同的致病菌產生不同性狀的膿液,肺炎雙球菌性膿胸的膿液多為黃色或黃綠色,較粘稠,含有大量纖維素,較易形成粘連。溶血性鏈球菌性膿胸的膿液為淡黃色較稀薄,纖維素少,胸膜粘連輕,不易局限。金黃色葡萄球菌性膿胸的膿液黃色稠厚的液體,有時呈糊狀,纖維素多,粘連出現快而重,常形成多房性膿腔。綠膿桿菌性膿胸的膿液為綠色。大腸桿菌性、糞產鹼桿菌性膿胸的膿液稀薄常有糞臭味,組織壞死嚴重,不易局限常形成全膿胸。厭氧性鏈球菌、梭狀桿菌、螺鏇體性腐敗性膿胸的膿液常具有強烈的腐敗惡臭味。產氣性細菌性膿胸,常形成膿氣胸。
急性膿胸經過有效抗生素的治療並及時排出膿液,炎症可逐漸消退,僅在胸膜腔內殘留一定的粘連和胸膜肥厚。如果未得到及時有效的治療,急性膿胸逐漸轉為慢性膿胸,膿液中的纖維素大量沉積在胸膜上,胸膜中的毛細血管及纖維母細胞向纖維素內生長,成為肉芽組織,機化成為較厚的、緻密包膜,即胸膜纖維板,此時屬機化期。廣泛、堅硬的胸膜纖維板包裹肺組織,並嚴重限制胸廓的運動,使胸廓內陷,縱隔移位,呼吸功能嚴重減退。
臨床表現
繼發於肺部感染的急性膿胸往往是在肺部感染症狀好轉以後,又再次出現高熱、胸痛、呼吸困難、咳嗽、全身乏力、食欲不振等症狀,患者常呈急性病容,不能平臥或改變體位時咳嗽,嚴重時可出現發紺。患側呼吸運動減弱,肋間隙飽滿、增寬,叩患側呈實音並有叩擊痛,如為左側積液心濁音界不清、如為右側積液則肺肝界不清,縱隔心臟向健側移位,氣管偏向健側,聽診患側呼吸音減弱或消失或呈管性呼吸音,語顫減弱。局限性包裹性膿胸的陽性體症多不典型,僅在病變局部有某些陽性體症,不易發現。
輔助檢查
CT檢查
膿胸表現為與胸壁平行的弓形均勻緻密影,變動體位可以確定積液能否移動。大量積液進入肺裂,可將下肺向內向後壓迫移位。大量積液緊鄰肝右葉後緣,CT掃描顯示肝右葉後緣模糊,分不清界線。這是胸腔積液的特徵性改變,稱為“交界面征”。B超
在早期還沒有纖維素沉著形成胸膜肥厚時,液體內沒有沉渣,液性暗區清亮,其內沒有光點。當有大量積液時,肺組織受壓,肺內氣體被吸收,超聲可見到在大片液性暗區內有一個三角形的緻密影,且隨呼吸浮動。當探頭靠近橫膈時,可見到圓弧形光帶的膈影,後者與胸壁形成一楔形夾角,即肋膈角。診斷
患者體溫高,呈弛張熱。白細胞計數增高,中性粒細胞增至80%以上,細胞核左移。胸部X線檢查
 急性膿胸
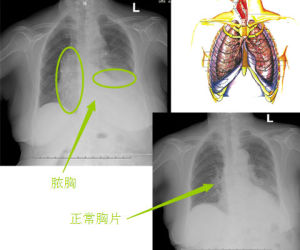
急性膿胸中等量積液時,X線顯示下胸部外高內低的弧形緻密積液影,陰影遮蓋整個膈面,積液量約500~1000ml。
大量積液時液體可達肺尖,肺組織受壓萎縮,患側透過度進一步減低,胸腔體積增大,肋間隙變寬,肋骨位置變平,縱隔向健側移位,橫膈下降,在左側由於胃泡內空氣的對比容易顯示,在右側由於肝臟與積液密度相近,故不易分辨。
積液合併肺不張時,縱隔、橫膈及胸廓的改變常不明顯,其外高內低的積液影像也隨肺不張的部位不同而有不同表現,多不典型。
合併膿氣胸或支氣管胸膜瘺時,可見到液氣面。
局限性膿胸多見於胸腔的後壁及側壁,X線可見到局部密度增高影,在其中央部分密度較深,周圍漸淺,在切線位上表現為貼於胸壁的局奶性的密度均勻的陰影,基底部較寬,內緣清晰,呈扁平狀或半圓形突向肺野,也可表現為葉間積液、肺底積液、縱隔積液等,常需與胸膜病變、肺部腫瘤、膈下膿腫、肝膿腫鑑別。常需與胸膜病變、肺部腫瘤、膈下膿腫、肝膿腫鑑別。
葉間積液是指位於葉間裂內的胸腔積液,必須在透視下多方向觀察才能在X線與葉間裂方向一致時顯示出膿胸陰影的邊緣,多數邊緣清晰、密度均勻,呈梭形,兩端累長,陰影長軸與葉間裂方向一致,積液多時也可呈圓球形。
肺底積液X線表現為橫膈頂最高點在後前位片上向外移位,在側位片上向後移位,或見機工膈影增厚。當發現有類似橫膈抬高的陰影時,要懷疑有肺底積液,採用臥位或患側臥水平投照,液體從膈上流開後,能顯示出真正的膈肌位置。
CT檢查
膿胸表現為與胸壁平行的弓形均勻緻密影,變動體位可以確定積液能否移動。大量積液進入肺裂,可將下肺向內向後壓迫移位。大量積液緊鄰肝右葉後緣,CT掃描顯示肝右葉後緣模糊,分不清界線。這是胸腔積液的特徵性改變,稱為“交界面征”。B超
在早期還沒有纖維素沉著形成胸膜肥厚時,液體內沒有沉渣,液性暗區清亮,其內沒有光點。當有大量積液時,肺組織受壓,肺內氣體被吸收,超聲可見到在大片液性暗區內有一個三角形的緻密影,且隨呼吸浮動。當探頭靠近橫膈時,可見到圓弧形光帶的膈影,後者與胸壁形成一楔形夾角,即肋膈角。胸腔穿刺抽得膿液可最後確切診斷。膿液的外觀、性狀、顏色及氣味,對判斷致病菌的種類有一定幫助。細菌培養和藥物敏感試驗有助於選擇有效抗生素。
治療措施
急性膿胸的治療原則包括全身治療、抗感染和膿液引流三個主要方面。全身治療
鼓勵患者進食飲水注意補充電解質,多進高熱量、高維生素、高蛋白飲食,病情危重體質虛弱的患者應給予靜脈補液,必要時輸入靜脈營養、血漿、白蛋白或少量多次輸入新鮮血,以糾正貧血並增強抵抗力,促進早日恢復。抗感染
儘早胸腔穿刺抽取膿液作細菌培養及藥物敏感試驗,選擇敏感有效的抗生素,以便儘快控制病情。胸腔穿刺
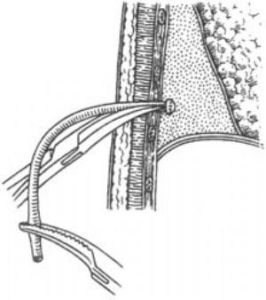
部分急性膿胸的早期,膿液稀薄,經胸腔穿刺很容易抽出膿液。只要選好穿刺部位,均能穿刺成功。穿刺醫生親自胸透,了解膿胸的範圍並在透視下確定胸穿部位,如果是局限性膿胸,應先取膿腔直徑最大的部位進行穿刺。如果是全膿胸多選在腑後線第7肋間。穿刺時應讓患者採取舒適的體位,一般採取半坐位或坐在小桌前,雙臂趴在桌上,以避免患者過於疲勞,並利於穿刺操作。採用2%普魯卡因或利多卡因局部麻醉。穿刺針要選擇18~22號的粗大針頭,長度要5cm以上,否則難於刺穿胸壁。穿刺要沿肋骨上緣進針,以避免損傷肋間神經血管,針尖一般指向患者的後上方,使針灑進入胸腔後貼近於胸壁,這樣不易損傷肺組織。在針尖進入胸腔大量抽液之前,可將針再推入約0.5~1cm,並使針尖的斜面朝向胸壁,這樣可以避免穿刺過程中針尖脫出胸腔,也可避免肺組織膨脹後阻塞針尖,便於將液體抽淨。每次胸腔穿刺時均應儘可能將膿液抽淨,並在抽淨膿液之後,經穿刺針向胸腔內注入適量敏感抗生素。部分膿胸經反覆胸腔穿刺及全身治療可以治癒。由於致病菌不同,膿液粘稠,不易經穿刺針抽出時,可以在穿刺時經穿刺針進胸腔沖洗,在抽出部分膿液後,注入等量的生理鹽水或2%碳酸氫鈉溶液及溶纖維素藥物,如胰蛋白酶等,反覆沖洗,直到抽出液變清亮為止。注意每次注入的沖洗液量,不要超過抽出的液體的總量,以免造成胸腔內壓力增高,使膿淮擴散到其他部位,引起感染播散。胸腔穿刺法不易徹底治癒膿胸的原因是:隨著病情的逐漸好轉,膿腔越來越小,穿刺定位越來越困難,有時會殘留部分膿腔不能徹底消滅。胸腔閉式引流
急性膿胸發病快,積液多且粘稠,病情危重,有中毒症狀的,胸腔穿刺後積液又迅速生成時需行胸腔閉式引流;合併有支氣管胸膜瘺或食管胸膜瘺的膿氣胸,也需行胸腔閉式引流。胸腔閉式引流可用套管穿刺置管法在局麻下切開皮膚約0.5cm,將套管經肋間刺入胸腔,退出金屬旬芯,經外套管送入引流管,再退出外套管,皮膚固定並連線引流瓶。此法操作簡便,但放入的引流管受外套管的限制,一般都比較細,引流不通暢,不能滿足治療膿胸的需要,另外在退出外套管的時候,會造成引流管周圍污染而引起感染,使引流管周圍的密封性減退甚至消失,因而使肺的復張受到一定影響。肋間切開插管引流法局麻後切開皮膚約2cm,用止血鉗純性分離各層肌肉,直達胸腔,再用彎止血鉗夾住引流管前端,直接插入胸腔。此法可以插入較粗的引流管,但是操作較複雜,需有一定的解剖知識和經驗。
近年來,各種型號的胸腔閉式引流專用引流管得到廣泛套用,此法是在局麻下切開皮膚約1cm,然後反專用引流管直接插入胸腔,達到一定深度後退出針芯,固定並連線引流瓶即完成胸腔閉式引流操作。此法方便快捷,引流管周圍無污染,引流管的粗細可以根據需要隨意選擇,優點突出,因此套用廣泛,效果滿意。
介入性治療
包裹性膿胸好發在疹柱旁溝,由於部位的原因不便放置胸腔閉式引流,如果在後背部放置引流管,患者無法平臥嚴重影響休息,患者難以接受。作者年年來借用血管穿刺置管方法,行膿腔置管引流沖洗,獲得滿意療效。用2%普魯卡因或利多卡因局麻後,用靜脈穿刺針刺入膿腔,抽出膿液,證實針尖確在膿腔內後,放入金屬導絲退出靜脈穿刺針,沿金屬導絲放入心血管造影用的豬尾形導管,經導管抽膿並反覆沖洗,還可以注入抗生素及溶纖維素藥物。此方法的優點是:①導管細且柔軟,患者痛苦小,不影響平臥;②導管前端為豬尾狀,不會損傷組織,因此可以放心大膽地推進,而將膿腔內的纖維素分隔打開,使其成為一個膿腔便於引流:③導管不透X線,便於在透視下觀察膿腔的大小和④開頭膿腔在治癒過程中逐漸縮小,導管可逐漸退出,但只要仍能抽出膿液就證實導管仍在膿腔之中,克服了反覆胸腔穿刺到最後不易找到膿腔的;困難;⑤導管細,膿胸治癒後拔管時無需換藥。此法優點多,療效確切,今後可望廣泛套用。