症狀體徵
急性硬膜下積液的表現與急性、亞急性硬膜下血腫相似,但原發性腦損傷一般較輕,主要表現為顱內壓升高與腦受壓的局限性體徵。病情的進展比硬膜下血腫緩慢。慢性者與慢性硬膜下血腫的症狀相似,起病隱襲,往往不被注意,直到出現顱內壓增高症狀、精神障礙及腦受壓徵象才就診。嚴重時出現昏迷、瞳孔散大、去大腦強直等腦疝症狀。
臨床特徵為輕型或中型閉合性頭傷,腦原發性損傷往往較輕,傷後有逐漸加重的頭疼、嘔吐和視盤水腫等顱內壓增高的表現。病程發展多為亞急性或慢性,偶爾可呈急性過程。嚴重時亦可導致顳葉鉤回疝,約有30.4%的病人出現單側瞳孔散大,約半數有意識進行性惡化及錐體束征陽性。硬腦膜下積液量一般為50~60ml,多者可達150ml。其性狀,急性者多為血性腦脊液,稍久則轉呈黃色清亮液體,蛋白含量稍高於正常。
用藥治療
積液的治療一般多採用鑽孔引流術,即在積液腔的低位處,放置引流管,外接封閉式引流袋(瓶),防止氣顱。於術後48~72h,在積液腔已明顯縮小,腦水腫尚未消退之前,拔除引流管,以免復發。對慢性積液者,為使腦組織膨起,更好地閉合積液腔,術後可以不用或少用強力脫水藥。病人采平臥或頭低位臥向患側,以促進腦組織復位。必要時尚可經腰穿緩慢注入20~40ml生理鹽水,亦有利於殘腔的閉合。對少數久治不愈的復發病例,可採用骨瓣或骨窗開顱術清除積液,將增厚的囊壁廣泛切開,使之與蛛網膜下腔交通,或置管將積液囊腔與腦基底部腦池連通,必要時可摘除骨瓣,讓頭皮塌陷,以縮小積液殘腔。術後再經腰穿注入生理鹽水或過濾空氣以升高顱內壓,亦可通過增加靜脈補液量,或適當提高血壓,同時,給予鈣阻滯藥減低腦血管阻力,從而改善腦組織的灌注壓,以促進腦膨起。
飲食保健
根據不同的症狀,有不同情況的飲食要求,具體詢問醫生,針對具體的病症制定不同的飲食標準。
預防護理
硬腦膜下積液病人,原發性腦損傷一般較輕,如果處理及時合理,效果較好,若腦原發性損傷嚴重和(或)伴有顱內血腫者,則預後較差,病死率可達9.7%~12.5%。
病理病因
一般認為頭外傷時,腦在顱內移動,造成腦池或腦表面的蛛網膜破裂並形成一個活瓣所致。一般為50~60ml,多者在100ml以上。臨床上根據出現症狀的不同分為急性、亞急性和慢性三種類型。
疾病診斷
根據輕度頭外傷後繼而出現的顱內壓增高及腦受壓徵象及腦CT掃描或MRI的特徵性表現,一般都能做出定位,定性診斷。
硬腦膜下積液的臨床表現酷似硬腦膜下血腫,亦有急性,亞急性和慢性之分,部分病例因囊液蛋白含量高或伴出血,CT及MRI的表現不典型,與硬膜下血腫術前難以區別,不過在MRI圖像上積液的信號與腦脊液相近,而血腫信號較強,特別是T加權像時,血腫均呈高強信號,可資鑑別。
檢查方法
實驗室檢查:
無特殊表現。
其他輔助檢查:
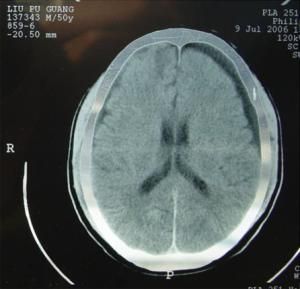
1.CT掃描 顯示為新月形低密度影,CT值7Hu左右,近於腦脊液密度。占位表現較硬膜下血腫輕。硬膜下積液可發展為硬膜下血腫,可能系再出血所致,其CT值可升高。
2.MRI 無論急性或慢性硬膜下積液,在MRI上均呈新月形長T1與長T2信號,信號強度接近於腦脊液。
預後
硬腦膜下積液病人,原發性腦損傷一般較輕,如果處理及時合理,效果較好,若腦原發性損傷嚴重和(或)伴有顱內血腫者,則預後較差,病死率可達9.7%~12.5%。
發病機制
由於蛛網膜破孔恰似一個單向活瓣,腦脊液可以隨著病人的掙扎,屏氣,咳嗽等用力動作而不斷流出,腦脊液進入硬膜下腔而不能回流,逐漸形成張力性液體瀦留,復蓋於額,頂,顳表面,引起腦組織受壓的表現,急性期者液體多呈血性,即蛛網膜下腔出血,血性腦脊液進入硬腦膜下腔,亞急性者呈黃色液體,慢性者多為草黃色或無色透明液體,一般硬膜下積液的蛋白含量較正常腦脊液為高,但低於血腫液體。