疾病概述
膀胱輸尿管返流可引起上尿路細菌感染,偶爾腎內壓力增加,損傷腎臟功能,引起反流原因主要是由於膀胱輸尿管連線處的先天性發育缺陷。反流也可發生在連線處解剖、功能正常但有膀胱出口梗阻,膀胱內壓增加及神經源性膀胱的患兒。下尿路的細菌極易通過
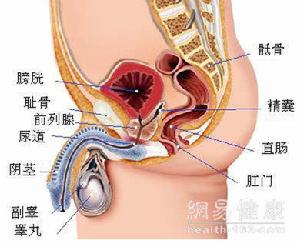 膀胱輸尿管返流
膀胱輸尿管返流反流到上尿路,引起腎實質感染,腎瘢痕形成和腎功能損傷。慢性的膀胱貯尿及排尿壓力增加(>40cmH2O)可導致腎內壓增加引起反流。膀胱輸尿管返流可產生腰腹部疼痛,持續或反覆尿路感染,排尿困難或排尿時腰痛,尿頻,尿急,以及腎功能不全的症狀。也可出現膿尿,血尿,蛋白尿以及菌尿,灌注性和排尿性膀胱尿道造影可明確反流,以及確定是否存在膀胱出口梗阻,其可通過手術解決。用同位素直接膀胱造影,也能確定有無反流,長期套用預防性抗菌治療,反流會在數月至數年後自然消失。預防性抗菌治療無效,腎瘢痕進行性發展的最好行輸尿管膀胱再植術。反流合併有膀胱貯尿,排尿高壓的,則需用藥物和/或行為治療以降低膀胱內壓。有時反流會隨之解決,否則必須再植手術,再植手術幾乎總能治癒反流並減少腎盂腎炎的發生,降低繼發於反流及感染的腎臟疾病的發生率及死亡率
臨床症狀
在檢查中一般可將膀胱輸尿管迫流分為五度:
Ⅰ度:返流僅達下段輸尿管;
Ⅱ度:返流致腎盂、腎盞,但無擴張;
Ⅲ度:反流並有輕度至中度腎盂擴張;
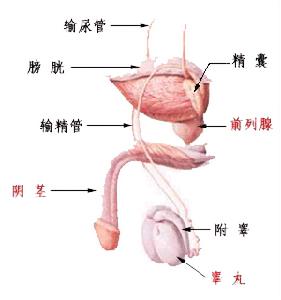 膀胱輸尿管返流
膀胱輸尿管返流Ⅳ度:腎盂腎盞明顯擴張,輸尿管彎曲;
Ⅴ度:腎盂腎盞重度擴張,腎盞失去乳頭形態,輸尿管紆曲。
臨床上常因尿路感染時被發現:表現發熱,尿頻,尿急,出現腎盂,腎盞重度擴張者,腎功能破壞。腎性高血壓常為雙側嚴重返流病,發生率約占18%,個別也有單側腎盂腎尖瘢痕者出現。
症狀
因返流程度輕可無任何症狀,當返流嚴重或有感染時可出現以下症狀。
1.反覆發作的尿路感染和腎盂腎炎症狀:尿頻、尿急、尿痛和腰痛、發熱。
2.體查單側或雙側腎區壓痛,叩擊痛;如腎積水較多,則可觸及腹部腫塊。
3.如雙側膀胱輸尿管返流,腎功能已嚴重損害,則可出現尿毒症的症狀:貧血、浮腫、胃納差等。
疾病病因原發性
最常見,為先天性膀胱輸尿管瓣膜機制不全,包括先天性膀胱黏膜下輸尿管過短或水平位、輸尿管開口異常、膀胱三角肌組織變薄、無力,Waldeyer,s鞘先天異常等。53%的
 膀胱輸尿管返流
膀胱輸尿管返流病例為膀胱逼尿肌功能異常所致反流。
病理生理
發病機制:RN的發病機制目前仍未闡明,VUR引起腎損害可能是多因素所致。菌尿
尿液反流把細菌帶到腎內,腎組織損害認為是直接侵犯的後果。
尿動力學改變由於輸尿管口呈魚口狀,反流量大,即使無感染,當腎盂內壓力增高達40mmHg時,可出現IRR而導致腎損害。參與尿是VUR最重要的結果之一,殘餘尿量可能在UTI復發的病因學方面起重要作用。
尿液輸入腎組織尿液經腎盞,腎乳頭的Bellin管或穹隆角的破裂處漏入腎間質,尿液在腎間質可直接刺激或通過自身免疫反應(抗原可能為尿液中的細菌或Tamm—Hors
 膀胱輸尿管返流
膀胱輸尿管返流fall蛋白)導致炎症或纖維化。腎內血管狹窄
由於尿液漏溢到腎小管外的間質及毛細血管和直小血管引起炎症肌纖維化導致腎內血管閉塞及狹窄。進一步引起腎內缺血性病變及繼發性高血壓。另外當功能性尿路梗阻存在時,膀胱尿道壓增高,致腎小管壓增高及IRR,隨後出現腎小球濾過率降低,出球小動脈血流減少,導致腎缺點而產生間質性腎炎。
腎小球硬化近年來,引人重視的是RN的局灶性節段性腎小球硬化問題。Lotran(1982)將其發病機制歸納為:免疫損害、大分子物質被攝取後系膜功能不全、腎內血管病變、腎小球高濾過作用。
遺傳因素有人認為VUR的發病10%—20%與遺傳有關,易感家族中40%的一級親屬存在反流。
病理:有反流的乳頭管、集合管明顯擴張,管壁周圍間質充血水腫,淋巴細胞及中性粒細胞浸潤,繼之腎向管萎縮,局灶性及腎小球周圍纖維化。腎盞、腎盂擴張、腎實質變薄,重度VUR伴反覆UTI者瘢痕管理,一般腎上、下極突出(即極性分布傾向)。小動脈可有增厚狹窄。
診斷檢查
1、實驗室檢查
UTI時尿常規檢查有膿尿、尿細菌培養陽性。RN時尿檢可發現蛋白、紅細胞、白細胞和各種管型。腎功能檢查正常或異常。
2、超聲檢查
通過B超可估計膀胱輸尿管連線部機能,觀察輸尿管擴張,蠕動及膀胱基底部的連續性、觀察腎盂、腎臟形態及實質改變情況。有人在B逾時插入導尿管,注入氣體(如CO2
 膀胱輸尿管返流
膀胱輸尿管返流),若氣體進入輸尿管則VUR可診斷。晚近用彩色都卜勒超聲觀測連線部功能及輸尿管開口位置。但B超對上極疤痕探測具有局限性,對VUR不能做分級。
3、X線檢查
(1)排尿性膀胱尿路造影(MCU):此為常用的確診VUR的基本方法及分級的“基金標準”國際反流委員會提出的五級分類法:Ⅰ級:尿反流只限於輸尿管,Ⅱ級:尿反流至輸尿管、腎盂、但無擴張,腎盞穹隆正常,Ⅲ級:輸尿管輕、中度擴張和(或)扭曲,腎盂中度擴張、穹隆無(或)輕度變鈍,Ⅳ級:輸尿管中度擴張和扭曲,腎盂、腎盞中度擴張,穹隆角完全消失,大多數腎盞保持乳頭壓跡,Ⅴ級:輸尿管嚴重擴張和扭曲,腎盂、腎盞嚴重擴張,大多數腎盞不顯乳頭壓跡。
(2)靜脈腎盂造影(IVP):可進一步確診有無腎萎縮及腎瘢痕形成。近年認為大劑量靜脈腎盂造影加X線段層照片更能顯示瘢痕。
4、放射性核素檢查
(1)放射性核素膀胱顯像:分直接測定法和間接測定法,用於測定VUR。
(2)DMSA掃描技術:用於尿無菌的賓館,對診斷兒童RN是唯一的“金標準”,特別是5歲以上兒童。Coldraich根據DMSA掃描攝影徵象將腎瘢痕分為四級:Ⅰ級:一處或兩處瘢痕,Ⅱ級:兩處以上的瘢痕,但瘢痕之間腎實質正常,Ⅲ級:整個腎臟瀰漫性損害,類型阻梗性腎病表現,即全腎萎縮,腎輪廓有或無瘢痕,Ⅳ級:終末期、萎縮腎、幾乎無或根本無DMS
 膀胱輸尿管返流
膀胱輸尿管返流A攝取(小於全腎功能的10%)。診斷
由於臨床診斷VUR時症狀多不明顯或僅有非特異性表現,故確診需依賴影像學檢查。
1、下列情況應考慮反流存在可能性
①反覆復發和遷延的UTI,
②長期尿頻、尿淋漓或遺尿,
③年齡較小,<2歲和(或)男孩UTI,
④中段尿培養持續陽性,
⑤UTI伴尿路畸形,
⑥家族一級親屬有VUR、RN患者,
⑦胎兒或嬰兒期腎盂積水。
2、RN的診斷
確診依賴影像學檢查,臨床表現和腎活檢病理改變有助診斷。
原發性VUR為先天性疾病,是小兒發育不成熟的一部分,隨著年齡逐漸增大和發育的逐漸成熟,VUR逐漸消失。很多生長中的小兒1~3級反流可自愈。5級則難自愈。如感染能被控制且無其他併發症,80%1~2級反流,50%3級反流及30%4級反流可自愈。
3.本病的主要症狀是屢發性尿路感染。晚期可有慢性腎功不全症狀。
4實驗室檢查
尿內有白細胞和膿細胞。中段尿定量細菌培養長致病菌105/ml以上。晚期腎功嚴重損害時,血尿素氮 增高。
5.靜脈尿路造影
可顯示腎盂腎盞擴張,輸尿管增粗、迂曲,但無明顯梗阻。
6.排尿性膀胱尿道造影
可顯示膀胱輸尿管返流,但無下尿路梗阻。
治療方案
主要是制止尿液反流和控制感染,防止腎功能進一步損害。
內科治療按VUR的不同分級採用治療措施。
(1)Ⅰ、Ⅱ度:治療感染和長期服藥預防。可用SMZCo,按SMZ5—10mg/Kg,TMP1—2mg/kg計算,睡前頓服,連服一年以上。預防感染有效,每3月須作尿培養一次,每年做核素檢查或排尿性膀胱造影,觀察反流程度,每兩年做靜脈造影觀察腎瘢痕形成情況。反流消失後仍須每3—6個月做尿培養一次,因為反流有時可為間歇。此外,應鼓勵飲水、睡前派尿兩次減輕膀胱內壓,保持大便通常和按時大便。
(2)Ⅲ度:處理同Ⅰ、Ⅱ度,但須每隔6個月檢查一次反流,每年做靜脈腎盂造影。
(3)Ⅳ、Ⅴ度:應在預防性服藥後手術矯整。
VUR外科治療方法多為整形手術。手術指征為:
①Ⅳ度以上反流,
②Ⅲ度以下先予內科觀察治療,有持續反流和新瘢痕形成則應手術,
③反覆泌尿道感染經積極治療6個月反流無改善者,
④並有尿路梗阻者。
國外盛行注射療法,此方法僅短時麻醉,需短期住院或不須住院,易被父母接受。
疾病預後
1.輕度膀胱輸尿管返流有自然消退趨勢,兒童期的先天性膀胱輸尿管返流,如病情較輕或穩定者,宜觀察治療,因為隨著年齡增長,返流有自然消退的可能。
2.輕度(Ⅰ~Ⅱ級)患者可用內科治療
①小劑量抗生素長期治療,療程應在半年以上,直至尿培養陰性。②排尿訓練:多次排尿,縮短排尿間隔時間。中(Ⅲ級)、重度(Ⅳ~Ⅴ級)患者應行手術治療即膀胱輸尿管返流矯治術。
3.單側返流患者,如患側腎功嚴重受損,對側腎功良好時,可行患側腎切除術。
4.根據尿培養的細菌和藥敏試驗用藥,並且宜早和足量,務必控制感染。
5.儘可能用腎毒性低的藥物。
6.根據腎功能的指標調節劑量變化
