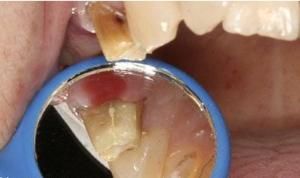
分類
1978年,Silvestri和Singh將牙齒分為完全性折裂和不完全性折裂。完全性折裂可分為完全斜向折裂和垂直向折裂。完全斜向折裂最常見於存在大面積修復體患牙的薄弱牙尖的折裂;完全垂直向折裂是指完全的冠根聯合折。不完全折裂也可分為斜向和垂直向,不完全斜向折裂是指斜向裂紋起源於牙冠咬合面,斜向進入牙尖(涉及一個或多個牙尖)並最終擴展至齦下或牙骨質,折裂部分沒有與牙齒分開;不完全垂直向折裂為起源於牙釉質並擴展至牙本質,有時會延伸至牙根,裂紋通常為近遠中方向或頰舌方向,越過一個或兩個邊緣嵴,牙齒兩部分沒有完全分開。1964年Cameron等提出“牙隱裂綜合徵(crackedtoothsyndrome)”,是指起源於牙冠、穿過牙體組織並擴展至齦下,可能與髓腔和/或牙周韌帶交通的未知深度的折裂紋。
根據1997年美國牙髓病協會關於隱裂牙的分類,隱裂牙可分為5類:①牙釉質表面裂紋(crazeline),為局限在牙釉質內、肉眼可見的隱裂紋。後牙通常可見隱裂紋越過邊緣嵴和/或擴展至頰舌面;前牙通常發生長條形的垂直向隱裂紋。②牙尖折裂(fracturedcusp),起源於牙冠,延伸至牙本質,終止於牙頸部。患牙常存在大面積修復體,由於無基釉的存在導致的牙尖折裂。③隱裂牙(crackedtooth),指從牙冠咬合面向根尖方向延伸的折裂線。通常從牙齒中央窩向近遠中方向延伸、並可能涉及一到兩個邊緣嵴,牙齒兩部分未分開。④縱折牙(splittooth)是指沿近遠中方向並擴展至牙齒邊緣嵴的完全性劈裂。⑤垂直性牙根折裂(verticalrootfacture),起源於牙根,多呈頰舌方向。根折一般是完全性的,也可能是不完全性的(只累計1個面),可能涉及整個牙根或牙根的一部分。
病因病理病機
牙隱裂的病因主要包括大且複雜的充填體、不良的窩洞設計、窩溝發育缺陷、牙齒磨損、酸蝕和齲壞、過大的咬合力、磨牙症及咬合創傷等,其臨床症狀通常與裂紋的深度和方向相關。 牙齒硬組織發育缺陷,溝裂較深或釉柱間有較大的釉板存在等,是隱裂發生的內因。咬創傷、牙體缺損過多是隱裂發生的外因。
臨床表現
牙合面可見到裂紋貫通1-2個邊緣嵴而達鄰面,常與發育溝重疊。塗以碘酊液可見其滲入隱裂,顯示清楚為一裂隙。患牙可有冷、熱激發痛,或自發痛等症狀,應仔細檢查,避免漏診。
診斷
首先應仔細詢問患者的病史並評估患者的臨床症狀,患者通常存在牙科充填治療史,緊咬牙、夜磨牙等不良習慣或突然咬硬物的經歷等。牙隱裂的典型臨床症狀為咀嚼或咬硬物或粗糙食物時局部尖銳疼痛,壓力去除後疼痛緩解,及不可解釋的冷刺激敏感。臨床上常需結合叩診、咬診及牙髓溫度測試來檢查患者的症狀。常用於咬合測試的有小的橡皮輪、棉卷、木楔、拋光輪等。此外,還可用尖銳的探針探查可疑區域,當對裂紋施加壓力時,患者常會出現疼痛。牙周探針也可用來區分裂紋和劈裂,因為劈裂常常伴隨深牙周袋和較差的預後。
若患牙存在大面積充填物,應首先去除原充填物以評估隱裂的程度、牙髓的狀況和剩餘牙體組織結構。冷刺激的高度敏感及咬物實驗的陽性即可對牙隱裂做出診斷。臨床中常用的方法還包括藉助光纖透照、口內拍照及放大鏡(×16)增強裂紋的可視化來輔助探查。手術顯微鏡的套用也可用來輔助隱裂牙的診斷和治療。有學者推薦使用龍膽紫和亞甲基藍進行可疑牙的染色,但此方法需要較長的時間(至少2~5d)才能起作用,且可能需要戴臨時冠,臨床使用較少。
若仍不能診斷,也可對可疑牙佩戴正畸不鏽鋼帶環;2~4周后若患者臨床症狀緩解,說明診斷正確,且對隱裂牙起到外部夾板固定的作用;若溫度敏感的症狀仍存在,則需考慮患牙的根管治療。根尖片在牙隱裂的診斷中作用不大,隱裂的方向通常為頰舌向,但是其可用來評估隱裂牙牙髓和牙周的狀況。對於垂直向根折,可使用錐形束CT檢查;體外研究表明,相比X線檢查,錐形束CT以0.2mm的厚度,能探查到更小的裂紋。
有研究證實超音波牙齒裂紋檢測系統能夠明確區分模擬牙齒表面有裂紋和無裂紋的位置。此外,Sang-HeeLee等提出可使用光學相干斷層成像技術(opticalcoherencetomographyOCT)作為診斷牙隱裂綜合徵的新方法,其能產生精確微小的圖像,尤其是掃頻OCT(SweptsourceOCT,SS-OCT)有微米級的解析度,能獲得物體更為深層的斷層圖像,是一種非侵入性的、可逆的、精確的診斷方法。
治療
牙隱裂治療的首要目的是穩定、保護牙體組織,防止裂紋的進一步擴展、折裂部分在咀嚼壓力及食團的作用下不受約束的移動、甚至牙齒的完全性裂開,防止唾液、細菌微生物的入侵。無症狀者可作預防性充填,在症狀者應予以相應治療,並及時作冠修復。
自我檢查方法
在懷疑有隱裂的部位塗上碘酒染色,用酒精擦拭,然後進行觀察,如果觀察到染色的裂紋,可以初步診斷為隱裂牙。或者也可以用可疑的牙齒咬牙籤,出現短暫的撕裂樣疼痛,表現牙已有隱裂。