概述
 開放性脊柱裂
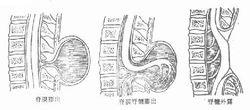
開放性脊柱裂開放性脊裂(spine bifida aperta)分為脊髓裂、脊髓脊膜膨出、半側脊髓脊膜膨出、空洞性脊髓脊膜膨出和脊膜膨出。由於這些畸形常是開放性的或有造成開放的危險,故稱為開放性脊柱裂。致畸形因子越早,產生神經畸形的部位越高,範圍越廣,程度也越複雜,越嚴重。
(一)脊髓裂(myoloschisis)是胚胎髮育第28天以前發生的畸形。椎管、脊膜和脊髓均裂開,部位以胸腰段為多,畸形處可看到原始神經板、神經溝及上端閉合的神經管,常有CSF溢出,故出生後即有腦膜炎和腦室炎的潛在危險。神經障礙嚴重,病變節段以下常完全癱瘓。
(二)脊髓脊膜膨出(myelomeningocele)為胚胎髮育28天以後產生的畸形,較多見於腰或腰骶段,常有囊形成。脊髓和神經根或裸露或突入囊內。囊壁可破裂,產生腦脊液瘺。神經功能障礙有輕有重,取決於畸形的程度。
(三)半側脊髓脊膜膨出(hemimyelomeningocele) 表現為稍偏離中線的脊髓脊膜膨出,往往僅一側的半脊髓畸變,而另側半脊髓比較完好。
(四)積水性脊髓脊膜膨出(syringomyelomeningocele)這種畸形罕見,膨出的內容物含擴大的中央管和發育不良的脊髓背索神經組織。常有較完整的囊,與脊膜膨出不易區別。
(五)脊膜膨出(spinal meningocele)胚胎後期產生的畸形,形成脊膜膨出。膨出囊內僅含CSF。產生腦脊液漏和腦膜炎者少見。
臨床表現
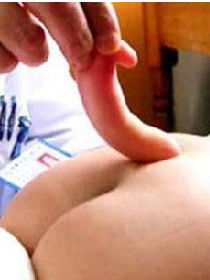
(一)局部表現 背部中線可見皮膚缺損或囊狀腫物(圖53-2)。呈圓或隋圓形,與脊髓蛛網膜下腔相通,隨年齡增長而增大。表麵皮膚正常或為薄膜樣組織(來自皮膚和硬脊膜),如潰破,便發生腦脊液漏。囊底周圍常有血管瘤樣皮膚和長的黑髮。
(二)神經系統症狀 下肢癱瘓表現為下運動神經元性損害,或上運動神經元性損害,或兩者混合性損害。由於脊髓背側部暴露範圍和變性程度大於腹側部,故感覺障礙節段往往高於運動障礙節段。約80~90%病兒有尿失禁,50%有大便失禁。另外,神經功能障礙造成的肌肉失平衡,可引起關節和脊柱畸形。
(三)其他合併畸形的症狀 合併存在Arnold-Chiari畸形或腦積水等的病兒,出現相應的症狀。
病理說明
(一)神經畸形 患脊髓脊膜膨出時,在神經板發育異常處,沒有中央管的脊髓裂占35%,脊髓脊膜膨出伴有脊髓背側變性者25%,不同程度的脊髓縱裂占31%(其中半側脊髓脊膜膨出9%),廣泛壞死不能分類者占8%,結構正常者僅1%。在發育異常節段的頭端和尾端,也可有輕重不等的畸變。
(二)皮膚與脊膜畸形 硬脊膜與肌肉表面的筋膜輕度粘連,與皮膚邊緣緊密粘連。蛛網膜與皮膚邊緣和神經組織均有粘連,在有的脊膜膨出的表面僅有薄層表皮細胞覆蓋。
(三)椎骨畸形 椎骨後部成分的發育缺陷,可僅局限於畸形部位,也可廣泛涉及其他椎骨。有時還可發生椎體發育不全、分節不全,以及各種類型的脊柱進行性彎曲等。
(四)其他畸形 開放性脊柱裂患者,伴有椎管內脂肪瘤樣畸形者占74%,合併Arnold-Chiari畸形和腦積水者,各占5~20%。另外,還可合併有齶裂、唇裂、先天性心臟病和泌尿生殖系畸形等。
診斷說明
根據上述典型症狀,診斷並不困難。但還需進一步判斷屬於那一種畸形,背部中央皮膚缺損且神經系統症狀嚴重者,為脊髓裂;若為囊性包塊,透光試驗陽性,神經系統正常,脊柱X線片僅示脊柱後裂,提示單純脊膜膨出;反之,則提示脊髓脊膜膨出;若囊性包塊偏離中線,神經系統症狀較集中於一側,脊柱X線片示中線骨性中隔、半側椎體、狹的椎間盤等時,提示半側脊髓脊膜膨出。
本畸形尚須與畸胎瘤、脂肪瘤和皮樣囊腫等相鑑別。這類腫瘤捫診較堅實,按壓不能回納,透光試驗陰性,表麵皮膚正常,故鑑別不難。但需注意,這類腫瘤常與脊柱裂合併存在。
治療說明
未經手術治療的脊髓脊膜膨出病兒,生後第一年內的死亡率高達80~90%,死亡原因主要是腦膜炎和腦室炎。因而,除了存在①雙下肢弛緩性癱瘓,大小便失禁,同時有進行性腦積水者;②伴有肉眼可見的其它嚴重先天性畸形者;③新生兒腦室炎者等外的病兒,均需手術治療。
(一)手術目的 切除膨出囊,松解脊髓和神經根的粘連,修復軟組織缺損,避免囊腫破裂和防止神經組織受牽扯。
(二)手術時機 脊髓脊膜膨出手術,應於生後12~24小時內施行;單純脊膜膨出宜在出生1~2周后進行手術,如條件允許,延至出生後2~3個月內進行更為安全;囊壁菲薄,有破裂繼發感染可能者,應行急診手術;如囊壁潰破已有感染或有腦脊液漏者,應積極控制感染,爭取創面清潔或接近癒合時再行手術。
(三)手術方法 取俯臥、臀高頭低位,以免術中丟失過多的CSF。畸形在腰骶部者,宜取橫梭形切口,防止大,小便污染傷口。術中處理要點如下:
⒈神經組織的處理 在膨出囊基底與正常皮膚交界處切開,至椎旁肌筋膜,尋找囊頸。再在囊頸側方切開,避免損傷位於囊中央部位的神經組織。細心游離,松解脊髓和脊神經,並使其納回椎管。如松解或回納困難,可切除上端椎板,擴大脊柱裂,使游離、松解滿意。
⒉硬脊膜閉合 在畸形灶的上端確定硬脊膜,分向兩側,然後自上而下地將畸形灶處的硬脊膜,自椎旁肌筋膜上游離下來,嚴密縫合。再縫合或減張縫合椎旁肌及其筋膜,以加固之。
⒊並發脊柱畸形的處理 行椎板切除及金屬絲固定脊柱來治療脊柱後突畸形等。
⒋皮膚缺損的修復 切除透明或薄膜狀的皮膚,分兩層縫合,縫合不應有張力。只需在筋膜平面潛行分離,皮膚缺損多可縫合;對於皮膚缺損超過背部的一半時,需採取特殊的皮辦轉移或游離植皮處理。
(四)術後處理 術後宜取俯臥頭低位,以減少CSF對修復部位的靜水壓。發生傷口裂開或腦脊液漏時,多半是因伴有進行性腦積水,應作腦室外引流或腦室分流術。
預後說明
脊髓脊膜膨出病兒的手術生存率,近來已達80~93%。損害部位越高,存活率越低。手術死亡病例的70%發生在術後頭兩年。死亡原因中,腦室炎占24~45%,腦積水及分流術併發症占19~30%,肺炎占22%,腎臟併發症占11%。