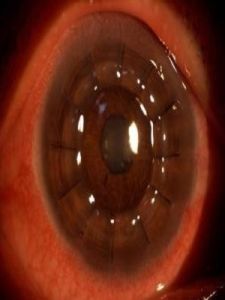
內容
corneal ulcer多因細菌、病毒、真菌等感染所致的眼部疾病。當致病因素侵及角膜時,角膜緣血管網首先擴張充血,稱為睫狀充血。炎症滲出,白細胞侵入病變部位,引起上皮和基質的混濁水腫,稱為角膜浸潤。若病情不能控制,浸潤繼續加重發生變性、壞死、組織脫落,便形成角膜潰瘍。浸潤基底部呈灰白色污穢,邊緣不清,若治療適當,控制炎症,潰瘍基底部及邊緣逐漸清潔,邊界清晰,周圍上皮再生,以後結締組織增生,形成深淺不同的瘢痕。
配圖
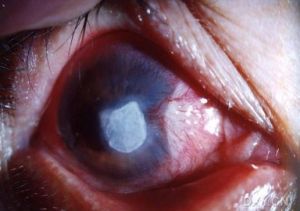 角膜潰瘍
角膜潰瘍所屬分類
症狀
得病初期,眼睛有明顯的刺激症狀,怕光、流淚、眼痛、角膜上出現灰白色小點或片狀浸潤;嚴重時上述症狀更加明顯,睜不開眼,眼痛難忍,視力減退。球結膜呈紫紅色充血,越靠近角膜越嚴重,角膜表面可見灰白色壞死組織脫落,形成潰瘍。如果細菌毒性強,合併慢性淚囊炎或全身抵抗力減低時,潰瘍向四周或深層蔓延,形成前房積膿,甚至引起角膜穿孔,使視力遭到嚴重的損害。綠膿桿菌性角膜潰瘍,常在1-2天內造成角膜穿孔,後果十分嚴重。而黴菌性角膜潰瘍,開始症狀較輕,潰瘍面不規則,呈灰白色,前房常有積膿現象。
如果角膜潰瘍得到及時治療,潰瘍可逐漸修復而癒合,但常結成疤痕,出現混濁。混濁有薄有厚,最薄的象天上的薄雲,叫雲翳;較深的潰瘍治癒後留下一層象磨沙玻璃樣的灰色白色斑,叫斑翳;最厚的叫白斑。由於潰瘍穿孔而使虹膜脫出,粘在角膜上的叫角膜粘連性白斑。角膜疤痕對視力的影響與發生的部位有關,如疤痕在中央部位遮住了瞳孔時,即使很薄,也嚴重的影響視力。
得了角膜潰瘍,必須及時治療,以防疤痕形成,影響視力。首先應針對病因治療,對淚囊炎、沙眼、內翻倒睫、角膜異物等應徹底治療。眼滴抗生素眼藥水,1-2小時滴1次,晚上塗眼膏,以減少角膜潰瘍摩擦,促使潰瘍早日癒合。潰瘍嚴重時,需在球結膜下注射青、鏈黴素或其他抗生素。嚴重者全身用磺胺或注射抗生素。對較大而深的潰瘍,可滴1%阿托品液,每日1次,包紮眼睛、減少摩擦,有利角膜上皮生長,又可減輕疼痛。潰瘍進展期或病毒性角膜潰瘍,禁用可的松眼藥水。
診斷
細菌性角膜潰瘍較多見﹐是嚴重的化膿性角膜潰瘍。常見匐行性角膜潰瘍和綠膿桿菌性角膜潰瘍。前者多伴有前房積膿又稱前房積膿性角膜潰瘍。多見於老年﹑體弱﹑營養不良﹑慢性淚囊炎患者。常因角膜外傷後肺炎鏈球菌﹑莫拉-阿克森費爾德二氏桿菌﹑葡萄球菌感染而致病。其臨床特徵為起病急﹐病變開始於角膜中央﹐有黃白色浸潤﹐很快形成潰瘍並向四周和深部進展﹐常繼發虹膜睫狀體炎﹐前房內有纖維素樣滲出﹐並形成前房積膿。在角膜穿孔前積膿是無菌的。最後可形成角膜穿孔。多數病例的穿孔是促成痊癒的因素。但在嚴重病例﹐穿孔可導致眼內感染﹐形成眼內炎或全眼球炎。若有淚囊炎應儘早做摘除手術。局部和全身用磺胺或青﹑鏈黴素治療。綠膿桿菌性角膜潰瘍為一種劇烈的化膿性角膜炎。在角膜外傷或剔除角膜異物時﹐綠膿桿菌附著在異物上或污染的眼藥水內而感染。隨著角膜接觸鏡的推廣﹐鏡片或鏡片消毒液被病菌污染而感染者也較多見。其特點為潛伏期短﹐起病快﹑疼痛劇烈且視力急劇下降﹐伴有大量黃綠色黏性分泌物。角膜病變為灰黃色浸潤﹐略隆起﹐其周圍水腫﹐很快形成圓形﹑環形角膜潰瘍﹐伴有前房積膿﹐2~3天即可擴展至全形膜並穿孔。最後形成眼內炎或角膜葡萄腫(即部分或全形膜膨隆)而致失明。若懷疑本病﹐應即刻用多黏菌素或慶大黴素﹐每半小時滴眼並全身用藥直至病情穩定。此外羧苄青黴素﹑鏈黴素也有一定療效。治療的同時應做好床旁隔離。
病毒性角膜潰瘍常見者如單純皰疹感染所致。發病前常有上呼吸道感染等熱病史。由於皮質類固醇的廣泛套用﹐病毒感染有上升的趨勢。發病初期角膜上皮出現點狀小泡﹐呈線狀排列﹐以後小泡破裂且逐漸連線成樹枝狀﹐末端為結節狀小泡為樹枝狀角膜炎。螢光素染色顯示中央為綠色樹枝狀﹐其旁伴有淡綠色帶﹐病變區角膜感覺減退或消失﹐經治療可痊癒﹐留有雲翳﹐本病易復發或經久不愈而形成地圖狀潰瘍(地圖狀角膜炎)﹐常合併虹膜睫狀體炎﹐但不伴前房積膿﹐若出現前房積膿則預示可能有繼發感染。潰瘍癒合後可遺留伴有新生血管的斑翳或白斑。
真菌性角膜潰瘍系真菌直接侵入角膜所致﹐多見於農忙高溫季節。常見致病菌為鐮刀菌﹑麴黴菌﹑白色念珠菌等。其起病緩慢﹐自覺症狀較臨床表現為輕。病變特點為潰瘍色灰白﹐表面顯乾燥﹐輕微隆起﹐其周圍可形成偽足或小五星灶﹐常伴前房積膿。病程緩慢﹐最後常穿孔。本病確診需依靠角膜刮片發現真菌菌絲。抗真菌藥目前多用金褐黴素或二性黴素。禁用激素或抗生素。
表現
除麻痹性角膜炎外,多數角膜炎患者都有強度發炎症狀,如疼痛、羞明、流淚和眼瞼痙攣。此因角膜內的三叉神經末梢受炎症刺激後,引起反射性眼輪匝肌收縮及淚液分泌過盛之故。角膜系一無血管的組織,但臨近區域富有血管(角膜緣和虹膜睫狀體之血管),當炎症累及臨近組織時,則有充血和炎性滲出。因此,角膜炎患者不但有睫狀充血,也有虹膜充血。後者表現為虹膜變色和瞳孔縮小。
滲出物來自同一來源。嚴重患者的球結膜甚至眼瞼都會發生水腫。由於角鞏膜緣充血而產生白細胞向角膜病灶處移動而發生角膜浸潤。當角膜炎症到退行期後,臨床刺激症狀則大為減輕。
角膜炎症必然使視力或多或少地受到影響,尤以炎症侵犯瞳孔區域者更為嚴重。潰瘍癒合後形成的角膜瘢痕不但阻礙光線進入眼內,並能使角膜表面彎曲度和屈光折射力發生改變,使物體不能在視網膜上聚焦形成清晰物像,因而視力降低。視力的受累程度完全取決於瘢痕所在的位置,如果位於角膜正中,縱然瘢痕很小,但影響視力卻很大。
病因
引起角膜炎症的病因及其複雜,外傷與感染,是引起角膜炎最常見的原因;結核、風濕、梅毒、營養不良等全身性疾病,是一種內在性的因素;角膜鄰近組織疾病的影響如急性結膜炎、鞏膜炎、色素膜炎等。
角膜病的症狀主要有:患者怕光、流淚、疼痛,重者有眼瞼痙攣等刺激症狀。當角膜上皮剝脫時可導致劇烈眼疼。根據角膜病變的程度和部位,可伴有不同程度的視力障礙,除化膿性角膜感染外,一般分泌物不多或無分泌物。而角膜病的體徵表現可為球結膜水腫、睫狀充血、角膜混濁、角膜新生血管等。
角膜病是眼表疾病中對視功能危害最大的一類,日益嚴重的話可導致視力下降,甚至致盲,即角膜盲。角膜盲排在致盲和致低視力的第二位,僅次於白內障。
體徵
①常伴有前方積膿的白色、黃白色或灰白色潰瘍,其發展程度與病程對比,相對為慢性者。
②眼部刺激症狀與潰瘍大小對比,相對為輕微者。
類型
1.匐行性角膜潰瘍:
是一種急性化膿性角膜潰瘍多見於老年體弱或有慢性淚囊炎者起病急常在角膜外傷後1-2d內出現眼痛畏光流淚視力下降睫狀充血或混合性充血角膜有灰黃色緻密浸潤灶邊界模糊很快形成潰瘍潰瘍基底污穢有壞死組織覆蓋潰瘍邊緣向周圍和深部呈潛行性擴展螢光素染色陽性常伴有虹膜睫狀體炎前房內有大量纖維素樣滲出物和積膿瞳孔小後粘連重者角膜易穿孔甚或發展成眼內炎刮片或培養可找到致病菌如肺炎雙球菌溶血性鏈球菌金黃色葡萄球菌等。
2.綠膿桿菌性角膜潰瘍:
是由綠膿桿菌感染引起的嚴重化膿性角膜炎常因外傷角膜異物剔除後或使用被綠膿桿菌污染的器械苭水(如螢光素)接觸鏡而發生髮病迅速多在數小時或1-2d內出現劇烈疼痛視力下降眼瞼腫脹球結膜充血水腫角膜上出現黃白色壞死灶表面稍隆起迅速擴大周圍有一濃密的環形浸潤前房大量積膿角膜壞死組織脫落形成大面積潰瘍並產生大量黃綠色黏稠分泌物如不能很快控制則在1-2d之內全部溶解穿孔刮片做細菌學檢查可找到革蘭陰性桿菌培養出綠膿桿菌更可明確診斷。
3.真菌性角膜潰瘍:
常有農業角膜外傷農忙高溫季節發病率高特點是起病緩慢病程較長刺激症狀較前兩者為重潰瘍色調較白表面乾燥粗糙呈“舌苔”或“牙膏”樣似有乾而硬的感覺容易刮下中心病灶周圍有時可見到“偽足”或“衛星灶”角膜後壁有片狀膠樣沉著物前房有稠厚之積膿刮片可找到菌絲診斷即可成立培養可見致病真菌如鐮刀菌麴黴菌青黴菌白色念珠菌酵母菌等。
角膜潰瘍在臨床上有幾種不同的類型,因此患者在治療時一定要謹慎。上海市新視界眼科醫院表示角膜潰瘍是一種感染性極強的眼部疾病,而角膜是我們眼睛最外部的一層薄膜。
檢查
取潰瘍面壞死組織進行塗片檢查,如能找到真菌菌絲,或取壞死組織進行培養,而有真菌生長,是最可靠的診斷依據。採取標本方法是先滴表面麻醉劑,然後用尖頭小刀片在浸潤緻密處刮取直徑0.5毫米潰瘍部壞死組織一小塊,作為標本。一般先做氫氮氧化鉀塗片檢查,如果尚有標本可取,可同時作真菌培養。有時,一次以兔過多損傷瞳孔區角膜,切勿在潰瘍深處採取標本,以防潰瘍穿孔。
刮取標本時,有時已能在真菌性與細菌性之間作出初步鑑別。一般說來,真菌性潰瘍面的壞死組織呈“苔垢”或“牙膏”樣,質地疏鬆,缺少粘性;而細菌性潰瘍面的壞死組織呈“膠凍”樣,富於粘性。
真菌塗片法
取潰瘍面壞死組織一小塊置於玻片上,滴5%氫氧化鉀溶液一小滴於其上,覆以蓋玻片,略加輕壓。用高倍顯微鏡檢查,即可檢得真菌菌絲。多者常滿布視野,但少量菌絲則需仔細檢查才能發現。塗片陽性,一般即可確定診斷。標本需當時檢查,不能保存。
真菌培養法
取壞死組織一小塊,置於固體土豆或沙氏培養基斜面上。如能同時接種在幾個培養基上,則有助於提高培養陽性率。放在攝氏37度溫箱內,每日觀察。接種次日起即有真菌生物可能。如果一周后尚未見生長,即為陽性。培養法可以觀察真菌菌落的形態、色澤,在顯微鏡下檢查菌絲、孢子等,以鑑別菌咱,保存菌種以及作藥物敏感度試驗。培養的陽性率一般塗片為低。
治療
常用治療方法
消除誘因,及時處理和治療眼部疾病;控制感染針對致病微生物;散瞳;熱敷;皮質類固醇的套用;包紮;支持療法可套用多種維生素,如維生素CE和AD。
頑固性的療法
(1)角膜燒灼法。
(2)冷凍法,表面麻醉後,用螢光染色確定冷凍範圍。
(3)膠原酶抑制劑的套用。
(4)手術:小結膜瓣遮蓋術;治療性角膜移植術;醫用粘合劑的套用。
瘢痕的治療
用藥物促進瘢痕吸收和手術。手術要根據角膜瘢痕的位置、範圍、厚薄及對視力影響程度,可進行雷射虹膜切除術,光學虹膜切除術或角膜移植術。對粘連性角膜白斑引起的繼發性青光眼,可施行抗青光眼手術。
角膜病是第二大致盲眼病,我國約有400萬角膜病盲人,這些患者大部分都可通過角膜移植手術復明。
角膜移植手術主要有穿透性角膜移植、板層及全板層角膜移植、全形膜移植和角膜移植聯合白內障摘除加人工晶體植入術等各種高難度的手術方式。角膜非常透明,沒有血管,在免疫學上排斥反應相對較輕,因此,角膜移植是器官移植中成功率最高的。我院已經成功開展了大量的角膜移植手術,使廣大患者消除痛苦、重見光明。
板層移植術
它是一種部分厚度的角膜移植。手術時切除角膜前面的病變組織,留下底層組織作為移植床。移植床通常很薄,甚至僅留後彈力層和內皮層。故凡角膜病變未侵犯角膜基質深層或後彈力層,而內皮生理功能健康或可復原者,均可行板層角膜移植術。臨床常用於中淺層角膜斑翳或角膜營養不良性混濁,進行性角膜炎或潰瘍、角膜瘺、角膜腫瘤,以及一些條件差不能作穿透性角膜移植的眼球,為改良角膜條件先作板層移植。
穿透性移植術
是以全層透明角膜代替全層混濁角膜的方法。適應症按其手術目的可分為光學性、治療性、成形性、美容性等方面。
防治
在角膜潰瘍當中,裸露的角膜基質含有大量的膠原,生物膠可與富含膠原的組織相互交聯、粘合;同時,生物膠當中的纖維結合蛋白具有刺激成纖維細胞增殖的作用,可有效刺激潰瘍癒合,促進上皮再生。
根據臨床研究,生物膠更接近生理癒合過程,新生血管較少,能夠有效閉合角膜,有效的彌補了羊膜無法閉合缺損的缺陷