定義
Fuchs內皮營養不良(Fuchs endothelial dystrophy),又叫滴狀角膜(cornea guttata),是一種常見現象,隨年齡其發生率顯著增加。許多滴狀角膜患者,角膜其他方面表現正常且不影響視力。少數患者發生角膜基質和上皮水腫,可引起視力顯著減退。Fuchs於1910年首先描述這一臨床現象,隨後認識到它與原發性角膜內皮營養不良有關,角膜上皮和基質的改變為繼發的。
原發性角膜點狀混濁有3種臨床類型:第1種,角膜後方散在數個變性點,為內皮正常老年性改變的一部分;第2種,變性數目增多,常伴有內皮色素斑點,融合成片,簡單地稱為“內皮營養不良”;第3種,變性數目不斷增加,伴有角膜水腫,即構成Fuchs內皮營養不良。繼發性角膜點狀變性出現於角膜炎症之後,為梅毒性基質性角膜炎的特徵。
角膜滴狀變性為常染色體顯性遺傳病,好發中年絕經期後女性,年齡通常在40~70歲之間。有人報告女性與男性之比高達4∶1。不同種族間存在差異。
疾病名稱
角膜滴狀變性
英文名稱
Fuchs endothelial dystrophy
別名
cornea guttata;滴狀角膜;Fuchs角膜內皮營養不良
分類
眼科 > 角膜病 > 角膜變性與營養不良 > 角膜營養不良
ICD號
H18.5
流行病學
Fuchs內皮營養不良為常染色體顯性遺傳病。雙眼發病,通常不對稱。好發中年絕經期後女性,年齡通常在40~70歲之間。有人報告女性與男性之比高達4∶1。不同種族間存在差異。開角型和閉角型青光眼的發病率占10%~15%。
病因
角膜滴狀變性有一定的遺傳性,遺傳方式尚不十分清楚,有些病例已證實為常染色體顯性遺傳。病因不明,可能是多方面的,一些尚未被認識到的因素干擾了角膜內皮細胞的結構與功能,最終導致了內皮泵功能的失代償。
角膜滴狀變性除散發病例外,為常染色體顯性遺傳病。2001年,Biswas等對一家系進行基因組分析,發現位於第1號染色體短臂1p34.3-p32內的、Ⅷ型膠原Alpha2(COL8A2)基因發生了Q455K錯義突變。這可能使Ⅷ型膠原對角膜內皮細胞的終末分化作用受到了干擾,擾亂了角膜內皮細胞的結構與功能,使其產生異常的基底膜與纖維膠原產物——滴狀贅疣。滴狀贅疣進一步使角膜內皮細胞受到損傷,終於引起角膜泵功能和抗細胞凋亡功能的失代償,以致喪失有用的視力。
原發性營養不良的角膜內皮細胞可能引起位於後彈力膜後面的膠原沉積。單純的滴狀角膜組織學表現為疣或贅生物樣外貌,其他情況則可表現為局部膠原沉積、額外覆蓋的基底膜或均勻增厚的後膠原層。然而,曾在一例Fuchs內皮營養不良的角膜標本上發現病毒顆粒,提示獲得性病因的可能。
發病機制
雖然Fuchs內皮營養不良中內皮的根本異常尚不清楚,但臨床所見的發病機制有以下幾方面。
膠原組織產生增加
多在後彈力層後方及上皮下。正如許多其他角膜疾病,Fuchs營養不良的不正常內皮細胞產生多餘的膠原,包括有稀疏膠原的異常,基底膜及多層較疏鬆的原纖維膠原。上皮下結締組織來自從角膜緣或基質遷徙來的成纖維細胞,但其中一部分亦可能來自上皮。
內皮屏障作用及泵功能降低
在內皮退行性變而遭破壞的同時可以出現。細胞頂端間隙的連線破壞,使房水穿過內皮屏障進入基質及上皮。由於病變內皮不能將這些液體泵出,而上皮屏障又阻止其從角膜前面排出,致使角膜發生水腫。病變晚期,由於上皮下瘢痕形成阻止液體進入上皮,基質瘢痕形成使角膜不再增厚,後部膠原組織使角膜後部韌性增加而較難腫脹,故角膜結構較前緊密,患者也感覺較為舒適。本病早期角膜內皮細胞Na+-K+泵(Na+-K+ATP酶)的密度明顯增加,隨病情發展,Na+-K+泵的密度逐漸下降,最終泵功能完全喪失。
青光眼發病機制
(1)眼壓對角膜內皮的影響:關於青光眼與滴狀角膜及Fuchs內皮營養不良聯繫的報告還存在爭議,其中一個原因是眼壓升高亦常導致角膜內皮繼發性變化。內皮細胞密度減少可見於:開角型青光眼、閉角型青光眼和某些繼發性青光眼,但角膜內皮改變的程度並不始終與眼壓升高的程度一致,提示其他因素(如年齡或前葡萄膜炎)會影響青光眼與角膜內皮變化之間的關係。因此,在評價青光眼與滴狀角膜及Fuchs內皮營養關係時,必須考慮到上述因素。
(2)滴狀角膜與房水流出:滴狀角膜患者有較高的異常房水流暢係數發生率,但隨後研究證實滴狀角膜組房水流暢係數平均值與正常組沒有統計學差異,滴狀角膜病變範圍和房水流暢係數之間亦無聯繫。滴狀角膜組與無滴狀角膜匹配組比較研究,發現前者具有較低的平均眼壓。
(3)Fuchs內皮營養不良與青光眼:開角型青光眼與Fuchs內皮營養不良的聯繫仍未清楚,以前估計10%~15%的Fuchs內皮營養不良患者具有開角青光眼。然而在Fuchs內皮營養不良研究中,沒有發現Fuchs內皮營養不良與原發性開角青光眼存在遺傳重疊。
具有淺前房和Fuchs內皮營養不良的患者,易發生閉角型青光眼。顯然,這是由於角膜逐漸增厚並最終導致房角關閉的結果。以前一些作者提出閉角型青光眼,尤其伴有虹膜萎縮的急性閉角型青光眼,滴狀角膜發生率較高。也曾提出滴狀角膜或Fuchs內皮營養不良患者的前房軸深較淺,但另外研究認為這是兩種非相關的異常情況同時存在,可能互相存在影響。
臨床表現
臨床改變
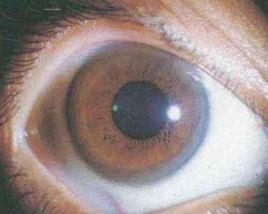
(1)角膜改變:Fuchs內皮營養不良具有角膜中央後部典型碎銀狀外貌,通常稱為“cornea guttata”。臨床病程通常10~20年,可分3期。在第1期中,患者無症狀,角膜後面中央部有分布不規則的點狀贅生物及塵埃狀色素小點。其後,後彈力層可呈灰色並加厚。第2期,角膜基質及上皮發生水腫,患者視物不清,並有耀眼感。基質水腫起初出現於後彈力層前方及緊靠前彈力層處,之後全部基質逐漸呈毛玻璃狀,且在腫脹中出現含液體的裂隙,使後彈力層形成皺褶。上皮水腫起初使角膜表面呈豬皮狀或似灑滿小水滴,後逐漸形成大卵圓形或彎曲的上皮下大泡,破裂時引起發作性疼痛。由於基質變混及不規則散光,視力急劇減退。睡醒時視力尤差,因睡眠中淚液揮發減少使其滲透性降低,以致角膜水腫增加。第3期,上皮下結締組織出現,同時上皮水腫減少,視力儘管已極差降至僅辨手動,但自覺較前舒服。此期可出現一些併發症,例如上皮脫落、微生物所致潰瘍、周邊部新生血管及眼壓升高。
裂隙燈下檢查角膜病變始於中央部,漸向周邊擴展。從角膜後方至前方可出現下列改變:角膜點狀變性,後彈力層增厚並起皺;內皮色素沉著;基質水腫,出現上皮下結締組織和周邊部表層新生血管;上皮水腫及大泡。突出的改變為角膜後部中央呈銀箔樣(beaten silver)外觀變性,改變類似ICE綜合徵所見,但較粗糙。最顯著的病理組織學改變位於後彈力層後方,內皮細胞產生新的膠原組織,臨床上表現為後彈力層增厚。後彈力層與新生的膠原組織形成多板層結構,以PAS染色後呈現濃淡相間的層次,並產生臨床所見灰色盤旋狀圖案。
(2)合併青光眼:Fuchs內皮上皮營養不良可伴有兩種類型青光眼:開角型青光眼和閉角型青光眼,估計發病率占10%~15%。其開角青光眼發生機制可能與小梁內皮網受累有關。淺前房和Fuchs營養不良時角膜實質逐漸增厚,導致虹膜角膜角完全關閉,而發生急性閉角型青光眼。許多病例,房角關閉發生在角膜水腫發生之前。這些病例青光眼的機制與遠視眼和淺前房有關,同時可能與Fuchs營養不良具有某些聯繫。在青光眼發生機制上,Fuchs營養不良與ICE綜合徵不同。
關於角膜斑點和Fuchs內皮營養不良合併青光眼的報告是含糊不清的。事實上眼壓升高的病人,常常可以繼發角膜內皮的改變。在並發青光眼的病人,角膜內皮細胞密度、形態上也可以發生改變。內皮營養不良的程度並不常跟眼壓程度有關。其他因素同樣可以影響青光眼和角膜內皮的變化。例如前葡萄膜炎、青光眼-睫狀體炎綜合徵等也會影響到角膜內皮形態的改變。同樣正常人角膜內皮也隨年齡增長而發生改變。在青光眼與角膜內皮改變之間的任何損害因素都必須考慮進去。
臨床分期
本病病程分為3期,可達20年或更長的時間。
(1)第1期[角膜滴狀贅疣又名“滴狀角膜”(cornea guttata)期]:此期患者無自覺症狀。採用裂隙燈直接照明法檢查時,可見角膜中央部的後表面有多個細小的、向後突起的滴狀贅疣(guttata),略帶青銅色;用後照明法時,顯示在內皮表面,有散在的、圓形、折光性金色小凹;用與角膜相切的寬光帶照明法時,可見Descemet膜呈現金箔狀變厚,並具一些不規則的灰色混濁斑點於其上。採用內皮鏡檢查時,可見在內皮細胞正常鑲嵌形態下出現一些黑區。角膜滴狀贅疣的出現並不意味著它具有本病的診斷體徵,因為多數情況下它並不發展成Fuchs角膜營養不良,而只是老年性角膜內皮細胞退變所產生的產物。角膜滴狀贅疣也可以是本病的早期表現。隨著病情的進展,滴狀贅疣的數量可逐漸加多,互相融合併向周邊部擴展,侵及全形膜的後面。內皮細胞生物泵的功能一旦喪失,則進入本病的第2期。
(2)第2期(實質性與上皮性水腫期即原發性角膜失代償期):此期患者視力下降,出現疼痛並進行性加劇。當角膜內皮細胞密度下降,角膜內皮生物泵功能失常後,裂隙燈下可見角膜水腫從Descemet膜前的實質層開始,Descemet膜出現皺褶,角膜厚度增加,實質層如毛玻璃樣輕度混濁。繼而角膜上皮呈微囊狀水腫,角膜表面不平。患者常在清晨時視力惡化,日間由於角膜前表面的水分被蒸發,上皮水腫有所好轉,視力因而改善。當眼壓增高時,上皮水腫加劇。角膜上皮與上皮下水腫可融合成水皰及大泡,大泡破損後眼部劇疼。
(3)第3期(瘢痕形成期):角膜長期水腫可導致角膜血管新生,而在上皮下瀰漫地形成結締組織層。多次反覆發作大泡破裂者,更易形成瘢痕。角膜瘢痕形成後知覺減退,上皮水腫減輕,疼痛有所緩解,但視力更趨下降。
併發症
角膜變性、失代償及青光眼等。
實驗室檢查
遺傳學檢查可確定遺傳方式。
其他輔助檢查
虹膜角膜角鏡檢查
虹膜角膜角鏡檢查可以了解小梁網受累情況。
角膜內皮鏡面反射顯微鏡檢查
角膜內皮鏡面反射顯微鏡檢查可以了解後彈力層及角膜內皮病變情況。
病理學檢查
病理學檢查可見角膜內皮細胞數目減少,變薄,Descemet膜增厚且有滴狀贅疣位於其後,此贅疣可突向前房,亦可埋於Descemet膜後部。實質層水腫,板層間隙加寬,膠原排列紊亂,角膜細胞增多。Bowman層基本完整,部分區域有局灶性斷裂,斷裂處有結締組織侵入,並可伸展至上皮細胞層。上皮基底細胞水腫,細胞間隙擴大,上皮基底膜與Bowman層間有一結締組織層。新生膠原組織的灶性增厚形成散在的贅生物或疣,即角膜變性點,其表現形式有4種:①單純的疣突入前房;②多板層疣;③堆於多板層組織內的疣;④無疣的多板層組織。有的贅生物形成塊狀突起,有的呈蘑菇狀。
掃描電鏡檢查
掃描電鏡檢查可見贅生物將內皮細胞核壓擠成啞鈴形或棱形,使覆蓋的內皮細胞變薄,並使細胞交界不規則,破壞內皮鑲嵌圖形的完整性。內皮細胞增大,並可出現大小不等黑斑,超過其細胞邊緣。即使失去其典型的六角形結構,亦通常能完整覆蓋角膜後表面。
透射電鏡
透射電鏡顯示內皮細胞有的胞質出現空泡,核皺縮等退變現象;有些含黑色素顆粒;還有的內皮細胞出現成纖維細胞的形態特徵(內質網增多,胞質充滿微絲和核糖體);另一些則出現類似上皮細胞的特徵(表面微絨毛,胞間橋粒體)。最突出的變化是Descemet膜的瀰漫性增厚。其特點是前部帶狀層無明顯變化,後部非帶狀層變薄或缺失,而在其後面又多出一膠原基底膜物質組成的帶狀層。部分地區局限性緻密增厚且向後突出為滴贅。滴贅與內皮細胞間有時出現纖絲與無定形物。
診斷
根據臨床表現,結合角膜的特徵性改變,應考慮到該病的可能,但應注意鑑別。
鑑別診斷
ICE綜合徵
在於Fuchs內皮營養不良是雙側發病,完全沒有ICE綜合徵的房角及虹膜改變。
PPMD
在於Fuchs內皮營養不良很少見有橋樣虹膜角膜粘連、虹膜改變及PPMD特有的角膜後部不規則改變。
治療
第1期無需治療。有角膜點狀變性而無角膜水腫的患者無症狀。輕度角膜水腫能造成視力模糊且不適,特別在清晨時明顯。這是由於夜間淚液蒸發減少,致使淚液變稀,則藉助於滲透壓自角膜吸出的液體減少。睡前用高滲軟膏如5%氯化鈉可增加淚液滲透壓,使角膜上皮脫水,能減輕清晨症狀。日間套用5%氯化鈉眼藥水也同樣能減輕上皮水腫。輔以局部消炎抗感染藥物,配戴薄而含水量高的軟性接觸鏡,可使不規則散光平復,並減輕因上皮大泡破潰引起的疼痛。
儘管Fuchs內皮營養不良患者通常無青光眼存在,但是套用藥物治療降低正常眼壓,可以有效的幫助減輕角膜水腫。當青光眼存在時,開角型青光眼的治療類似慢性開角型青光眼。閉角型青光眼需要做虹膜周邊切除或濾過手術。但是預防性縮瞳劑治療,對於阻礙房角關閉的發生是無效的。角膜水腫明顯嚴重影響視力的晚期病人,進行穿透性角膜移植是必要的。但須在病變達到角膜周邊部以前施行。
預後
歐洲國家統計顯示,在全部角膜移植手術中,約10%系Fuchs營養不良,術後約80%移植片2年內保持清亮,但移植片長期存活率低。即使手術時機選擇適當,移植片亦僅能在有限期間內保持清亮。有人報告12例年齡50~61歲患者中全部移植片於術後1~9年變混濁,而在同一期間內手術的6例圓錐角膜患者,其移植片於手術後11~15年仍保持清亮。晚期患者出現有疼痛的角膜大泡,不宜行角膜移植或配戴軟接觸鏡時,常做結膜瓣遮蓋、角膜層間囊膜鑲嵌術及板層角膜層間灼烙術,以減輕症狀。
相關藥品
膠原、氯化鈉