病因
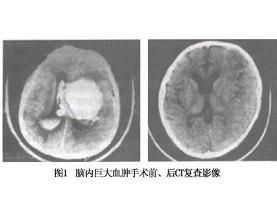 腦室出血
腦室出血發病機理PIVH與腦室壁血供特點密切相關。據對腦室近旁血供研究發現,來自脈絡膜前、後動脈和豆紋動脈的室壁血管沿遠心方向呈放射狀向腦室旁1.5cm範圍的白質和深部神經灰質核群供血,來自腦表面供應腦實質的血管呈向心性向深部供血,在腦室旁1.5cm處兩組血管形成一分水嶺區,這些血管均為終末小動脈,彼此互不吻合,側支循環差,因此這一區域極易受到缺血的損害。另外,這些血管在室管膜下形成血管網後,其末梢呈擴張狀,也易發生出血。
診斷
(1)側腦室和第三腦室出血
①發病急驟,迅速發生深度昏迷,少數神志清楚。②嘔吐、嘔血。③出現雙側病理反射。④四肢肌張力增高,早期出現周期性的自發性肌緊張,去大腦痙攣或去大腦強直發作,後期四肢變成弛緩狀態。⑤雙側瞳孔縮小,眼球浮動,分離性斜視。⑥常有丘腦下部受損症狀,表現體溫升高,心率、脈搏先慢後快,面部充血出汗,血糖與白細胞增高。早期發生肺水腫與呼吸節律和頻率的改變。⑦腦脊液壓力高,呈血性。
(2)第四腦室出血
常由腦幹或小腦出血繼發破入第四腦室,損害了延髓生命中樞,故常在數小時內死亡。在存活的短時間內可有以下表現:①發病初期意識障礙較輕,後迅速發展為深昏迷。②嘔吐,呃逆,腱反射消失,有病理反射。③高燒,體溫常達40℃以上。④無反射性或自發性多動,亦無摸索與指划動作。⑤前庭反射消失。⑥早期出現肺水腫和呼吸障礙。⑦心跳徐緩,節律不齊,血壓下降。⑧腦脊液為血性。
鑑別
注意與腦幹損傷及丘腦下部損傷相鑑別CT掃描可以明確病變情況。
腦幹損傷是指中腦,腦橋和延髓的損傷,是一種嚴重的顱腦損傷,常分為兩種:原發性腦幹損傷,外界暴力直接作用下造成的腦幹損傷;繼發性腦幹損傷繼發於其他嚴重的腦損傷之後,因腦疝或腦水腫而引起腦幹損傷。
丘腦下部損傷往往與嚴重腦挫裂傷、腦幹損傷或顱內高壓同時伴發,臨床表現複雜,常相互參錯,故較少單純的典型病例。一般只要有某些代表丘腦下部損傷的徵象,即可考慮伴有此部損傷。近年來通過CT和MRI檢查,明顯提高了丘腦下部損傷的診斷水平。不過有時對三腦室附近的灶性出血,常因容積效應影響不易在CT圖像上顯示,故對於丘腦下部仍以MRI為佳,即使只有細小的散在斑點狀出血也能夠顯示,於急性期在T2加權像上為低信號,在T1加權像則呈等信號。亞急性和慢性期T1加權像上出血灶為清晰的高信號,更利於識別。
治療
注意與腦幹損傷及丘腦下部損傷相鑑別CT掃描可以明確病變情況。
腦幹損傷是指中腦,腦橋和延髓的損傷,是一種嚴重的顱腦損傷,常分為兩種:原發性腦幹損傷,外界暴力直接作用下造成的腦幹損傷;繼發性腦幹損傷繼發於其他嚴重的腦損傷之後,因腦疝或腦水腫而引起腦幹損傷。
丘腦下部損傷往往與嚴重腦挫裂傷、腦幹損傷或顱內高壓同時伴發,臨床表現複雜,常相互參錯,故較少單純的典型病例。一般只要有某些代表丘腦下部損傷的徵象,即可考慮伴有此部損傷。近年來通過CT和MRI檢查,明顯提高了丘腦下部損傷的診斷水平。不過有時對三腦室附近的灶性出血,常因容積效應影響不易在CT圖像上顯示,故對於丘腦下部仍以MRI為佳,即使只有細小的散在斑點狀出血也能夠顯示,於急性期在T2加權像上為低信號,在T1加權像則呈等信號。亞急性和慢性期T1加權像上出血灶為清晰的高信號,更利於識別。