流行病學
本病1918年首先由Harbitz報導1933年Puhr命名為PAM。迄今國內外報導近400例。從早產兒到80歲老人均可發病,地區分布較廣最多見於土耳其人,印度人發病率次之。男女患病率無明顯差異。
病因
 肺泡微結石症
肺泡微結石症本病病因迄今未明患者無肺部慢性感染史、過敏史或職業史。推想其可能為全身代謝性疾病的肺部表現但密切相關的鈣、磷指標在血液檢查時均正常。是否是因病毒感染引起肺泡局部鈣磷代謝異常,但肺組織中從未分離出相關病毒。Sosman 1957年開始注意到PAM的病因與遺傳有關。國外報導一組25例,發生於5個家庭;中國報導1組27例,發生於10個家庭。均為同胞兄弟姐妹。目前國外報導的患者中,家族性占43.7%~62.3%;國內綜合報導48例,有家族性34例,占70.8%。其中有的系近親結婚。1967年,Oneill研究本病家族親緣關係時,提出從家系圖上看此病可能為常染色體隱性遺傳。推理本病由於肺泡內呼吸代謝先天性障礙,碳酸酐酶異常,pH升高有利於肺內鈣、磷鹽的沉積而形成結石但此結論尚無更多的根據。根據分子遺傳學的理論,生物的性狀與生物的新陳代謝息息相關任何代謝過程都是生化過程生物的遺傳特性決定於染色體DNA鏈上核苷酸的排列順序。本病肺泡內產生廣泛性鈣、磷小體沉積,可能因某一組生化調控基因“失控”所致。如果遺傳基因或密碼發生微小錯誤,帶病的突變基因就可通過近親的配子的親代傳給子代。本病可能是先天性肺內鈣、磷代謝異常性疾病
發病機制
 肺泡微結石症
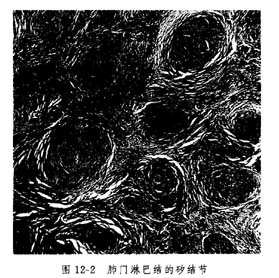
肺泡微結石症 本病主要侵犯肺臟。鏡檢:肺臟變硬呈實體狀,重量增加有的達4000克。從胸腔取出肺臟不萎陷,放入水中則下沉。切開肺臟,有沙粒摩擦感,露出瀰漫分布的細沙粒結石。沙粒結石以雙肺底部較多,但嚴重者80%肺泡內都有這樣的結石。鏡下檢查:微結石的直徑0.02~3mm。30%~80%的肺泡內含有洋蔥皮樣物體,大部分呈緻密性鈣化。單個結石呈圓形同心板狀結構,用SE或PAS染色,中央部染色較深暗。結石的主要成分是磷酸鈣鹽和小量的碳酸鈣鹽。結石之間有纖維索條狀組織間隔,結石周圍可見巨噬細胞浸潤早期一般無炎症反應,晚期則可見不同程度的白細胞浸潤部分可看到不同程度的肺間質纖維化。
臨床表現
 肺泡微結石症
肺泡微結石症本病可發生於任何年齡文獻報導,從嬰幼兒到90歲均有發病。但多數發生於20~30歲。國外報導女性多於男性,女性約占60%;而中國報導相反,男∶女為3∶1。有報導本病有一定區域性,舉出土耳其發病較高為例證。疾病呈慢性漸進性發展。早期可無任何症狀於常規體檢時發現可能出現輕度乾咳、胸悶症狀,一般未加注意。隨著病情的發展,漸漸出現胸悶、氣短,活動後的呼吸困難,咳嗽加劇,伴有少量黏液性痰,咯血者少見晚期症狀加重,靜息時呼吸困難、發紺均見明顯,並可出現繼發紅細胞增多症;如繼發肺部感染則有發熱、咳嗽加劇、膿痰、咯血等症狀。早期體徵常缺如,隨著病情的進展,肺底呼吸音低、爆裂囉音均可出現感染時聽診肺內可有囉音。經過幾年十幾年或數十年後,逐漸發展為肺動脈高壓、慢性肺心病和呼吸衰竭。
併發症
經過幾年十幾年或數十年後逐漸發展為肺動脈高壓、慢性肺心病和呼吸衰竭。
診斷
根據病史、影像學特點,本病診斷一般不難。極少病人需要經痰液、BALF中獲得結石或經纖維支氣管鏡肺活檢來證實。
鑑別診斷
 肺泡微結石症
肺泡微結石症 由於有些疾病X線上也出現類似的肺瀰漫性小結節或粟粒狀陰影,本病需與以下疾病進行鑑別診斷。
1.粟粒型肺結核 有結核中毒症狀,如高熱、乏力、食慾減退消瘦急性病容。X線胸片兩肺在急性期呈現瀰漫分布的大小、密度、分布三均勻的、邊緣清楚的粟狀陰影,其密度遠比肺泡微石為低;亞急性和慢性血行播散型肺結核兩上中肺野大小不等、密度不均的病灶與肺泡微結石分布迥然不同。
2.塵矽肺 本病有矽塵吸入史。肺部X線結節大小不等,夾雜纖維網狀陰影。病變分布與支氣管走向一致。I期矽肺,肺門淋巴結腫大;Ⅲ期矽肺,兩肺上部常出現融合性的矽結節陰影。
3.特發性肺含鐵血黃素沉著症 本病多見於兒童有反覆咯血、氣急發熱和缺氧發紺等症狀。兩肺可出現密度較淡的大小不等的結節狀陰影和片狀浸潤,咯血停止後,陰影可逐漸吸收,也可留下少量網狀、纖維狀陰影。
檢查
實驗室檢查:
痰液或支氣管肺泡灌洗液(BALF)有時可查見微結石。
其它輔助檢查:
1.影像學檢查是診斷本病的主要手段。PAM在X線胸片上有如下的具體特徵:
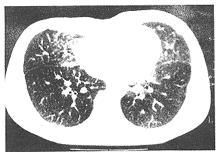
(1)兩肺瀰漫分布的小結節影,直徑<1mm,密度高,邊緣清楚但形狀不規則。
(2)結節的密度和分布以中下肺野中內帶為顯著,病灶重疊時可顯示磨玻璃或片狀陰影。
(3)病灶可多年無明顯變化,也可稍增多,少數患者咳出結石而見病灶減少。
(4)後期可致肺不同程度纖維化、肺氣腫、肺大泡,最終導致肺動脈高壓、
慢性肺心病
(5)可並發自發性氣胸。放射學常根據病灶的範圍和密度將其分為輕中、重三度。
①輕度:胸片見中下肺野有廣泛瀰漫性細沙狀或星花樣鈣質斑點,斑點之間界限分明,上肺野清晰有鈣質纖維細紋理向上、外放射,肺門陰影正常。膈肌、肋膈角、心膈角和心影輪廓清晰可辨。此時多無臨床症狀常規實驗室檢查和肺功能檢查多屬正常。
②中度:自第二肋間以下表現為瀰漫性細沙樣鈣質斑點密布,以內帶和下肺野明顯,鈣質纖細紋理呈放射狀自肺門向上、向外伸展,鈣點尚未融合,左右心緣已部分遮蓋此時大多數僅有輕度臨床症狀,肺功能出現換氣功能障礙PaO2降低P(A-a)O2增大。
③重度:整個肺野皆為細沙狀或星花樣鈣質斑點密布,中下肺野尤為顯著,肺尖區因泡性肺氣腫關係而呈透明度增高,鈣質纖細紋理向肺尖和四周放射心臟外形、肋膈角、橫膈輪廓均消失,甚至一片模糊。肺門淋巴結不腫大。
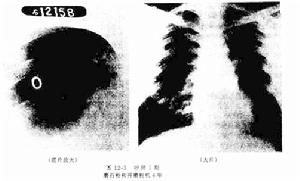
少數病人X線胸片表現為瀰漫性高密度片狀陰影和網狀改變,需要通過胸部CT加以明確胸部CT和HRCT,能清楚地顯示出粟粒狀、高密度邊緣清楚的微結石陰影,也可發現小葉間隔增厚、纖維化和鄰近內臟受累情況。
2.肺功能檢查 肺功能改變也是漸進性的。早期肺功能一般無異常。隨著疾病的進展可逐漸出現換氣功能障礙,彌散功能減退和低氧血症。進一步惡化,出現了限制型通氣功能障礙。晚期則進入呼吸衰竭。
治療
至今PAM無滿意治療方法腎上腺糖皮質激素對本病完全無效,重在保護措施國外報導,有條件者晚期可進行肺移植術治療。
預後預防
預後:
數年後部分病人出現肺心病、呼吸衰竭。
預防:
要避免或減少粉塵、煙霧吸入,避免主動和被動吸菸以免加重肺部損害。要預防和及時治療感冒、下呼吸道和肺部感染。缺氧時應給予家庭氧療,以延緩肺動脈高壓和慢性肺心病的發生。