 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎症狀體徵
 流感嗜血桿菌肺炎起病前有上呼吸道感染史,表現為發熱、咳嗽、咳膿性痰、呼吸急促、發紺。與一般肺炎相似,呼吸音低,聞及濕囉音,少數並發膿胸,時有胸腔積液體徵。流感嗜血桿菌肺炎(hemophilusinfluenzaepneumonia)易並發於流感病毒或葡萄球菌感染的病人,起病較緩,病程為亞急性。臨床及X線所見均頗似肺炎球菌肺炎。但以下幾個特點值得注意:①有痙攣性咳嗽,頗似百日咳,有時象毛細支氣管炎;②全身症狀重,中毒症狀明顯;③白細胞增高明顯,可達2萬~7萬,有時伴有淋巴細胞的相對或絕對升高;④X線胸片可呈粟粒狀陰影,常於肺底部融合;⑤小嬰兒多並發膿胸、心包炎、敗血症、腦膜炎及化膿性關節炎;⑥易後遺支氣管擴張症。
流感嗜血桿菌肺炎起病前有上呼吸道感染史,表現為發熱、咳嗽、咳膿性痰、呼吸急促、發紺。與一般肺炎相似,呼吸音低,聞及濕囉音,少數並發膿胸,時有胸腔積液體徵。流感嗜血桿菌肺炎(hemophilusinfluenzaepneumonia)易並發於流感病毒或葡萄球菌感染的病人,起病較緩,病程為亞急性。臨床及X線所見均頗似肺炎球菌肺炎。但以下幾個特點值得注意:①有痙攣性咳嗽,頗似百日咳,有時象毛細支氣管炎;②全身症狀重,中毒症狀明顯;③白細胞增高明顯,可達2萬~7萬,有時伴有淋巴細胞的相對或絕對升高;④X線胸片可呈粟粒狀陰影,常於肺底部融合;⑤小嬰兒多並發膿胸、心包炎、敗血症、腦膜炎及化膿性關節炎;⑥易後遺支氣管擴張症。流感嗜血桿菌肺炎(hemophilusinfluenzaepneumonia)易並發於流感病毒或葡萄球菌感染的病人,起病較緩,病程為亞急性。臨床及X線所見均頗似肺炎球菌肺炎。但以下幾個特點值得注意:①有痙攣性咳嗽,頗似百日咳,有時象毛細支氣管炎;②全身症狀重,中毒症狀明顯;③白細胞增高明顯,可達2萬~7萬,有時伴有淋巴細胞的相對或絕對升高;④X線胸片可呈粟粒狀陰影,常於肺底部融合;⑤小嬰兒多並發膿胸、心包炎、敗血症、腦膜炎及化膿性關節炎;⑥易後遺支氣管擴張症。
疾病病因
 流感嗜血桿菌肺炎流感嗜血桿菌作為革蘭陰性小桿菌,約1.5μm×0.3μm大小,呈桿狀、絲狀等多形性。在急性感染標本中多以短小球桿菌形態出現。本組細菌不形成芽孢,無鞭毛,不能運動,部分菌株具有多糖莢膜。本菌為需氧菌,營養要求高,需X和V兩種生長因子。X因子為存在於血紅蛋白中的一種血紅素,為含鐵的卟啉,耐高溫,是細菌合成過氧化物酶、過氧化氫酶和細胞色素氧化酶的輔基,這些酶類是細菌氧化還原反應傳遞電子的重要物質。V因子為一種維生素B類物質,血液中所含的V因子通常處於被抑制狀態,經80~90℃加熱10min後可使V因子釋放。因此,流感桿菌在朱古力培養基上生長較佳。培養24h後,菌落可呈三種形態:M型(黏液型)、R型(粗糙型)和S型(光滑型)。有莢膜的菌株菌落呈M型,黏稠並有光澤,對人體的毒力強。流感嗜血桿菌與金黃色葡萄球菌在血瓊脂培養基上共同孵育時可見衛星現象,因葡萄球菌能合成V因子,使其菌落周圍生長的流感嗜血桿菌菌落較大,遠離者則較小。此外,尼古丁可促進流感嗜血桿菌生長。莢膜型流感嗜血桿菌含有莢膜多糖抗原又稱M抗原,具有型特異性,能刺激機體產生保護性抗體。可套用型特異性免疫血清作血清學分型,通常將流感嗜血桿菌分為a~f6個型。其中以b型致病力最強,其多糖抗原含有核糖、磷酸多核糖核糖醇(polyribosvl-ribitolphosphate,PRP),可抑制細胞吞噬。臨床上b型流感嗜血桿菌引起的肺炎最多見,f型次之。無莢膜型菌株一般不致病,但近來的研究顯示,25%成人體內有無莢膜菌株的抗體。在慢性阻塞性肺病患者中,無莢膜型菌株和肺炎鏈球菌常在急性上呼吸道病毒性感染基礎上引起基礎疾病急性加重。直至上世紀60年代流感嗜血桿菌對氨苄西林普遍敏感。自70年代首先報導對氨苄西林耐藥株以來,耐藥率不斷上升,而且出現對多種抗生素耐藥問題。
流感嗜血桿菌肺炎流感嗜血桿菌作為革蘭陰性小桿菌,約1.5μm×0.3μm大小,呈桿狀、絲狀等多形性。在急性感染標本中多以短小球桿菌形態出現。本組細菌不形成芽孢,無鞭毛,不能運動,部分菌株具有多糖莢膜。本菌為需氧菌,營養要求高,需X和V兩種生長因子。X因子為存在於血紅蛋白中的一種血紅素,為含鐵的卟啉,耐高溫,是細菌合成過氧化物酶、過氧化氫酶和細胞色素氧化酶的輔基,這些酶類是細菌氧化還原反應傳遞電子的重要物質。V因子為一種維生素B類物質,血液中所含的V因子通常處於被抑制狀態,經80~90℃加熱10min後可使V因子釋放。因此,流感桿菌在朱古力培養基上生長較佳。培養24h後,菌落可呈三種形態:M型(黏液型)、R型(粗糙型)和S型(光滑型)。有莢膜的菌株菌落呈M型,黏稠並有光澤,對人體的毒力強。流感嗜血桿菌與金黃色葡萄球菌在血瓊脂培養基上共同孵育時可見衛星現象,因葡萄球菌能合成V因子,使其菌落周圍生長的流感嗜血桿菌菌落較大,遠離者則較小。此外,尼古丁可促進流感嗜血桿菌生長。莢膜型流感嗜血桿菌含有莢膜多糖抗原又稱M抗原,具有型特異性,能刺激機體產生保護性抗體。可套用型特異性免疫血清作血清學分型,通常將流感嗜血桿菌分為a~f6個型。其中以b型致病力最強,其多糖抗原含有核糖、磷酸多核糖核糖醇(polyribosvl-ribitolphosphate,PRP),可抑制細胞吞噬。臨床上b型流感嗜血桿菌引起的肺炎最多見,f型次之。無莢膜型菌株一般不致病,但近來的研究顯示,25%成人體內有無莢膜菌株的抗體。在慢性阻塞性肺病患者中,無莢膜型菌株和肺炎鏈球菌常在急性上呼吸道病毒性感染基礎上引起基礎疾病急性加重。直至上世紀60年代流感嗜血桿菌對氨苄西林普遍敏感。自70年代首先報導對氨苄西林耐藥株以來,耐藥率不斷上升,而且出現對多種抗生素耐藥問題。病理生理
 流感嗜血桿菌肺炎流感嗜血桿菌的致病力與多種毒力因子有關,除內毒素外,流感嗜血桿菌還能產生組胺,使支氣管平滑肌收縮,分泌黏液,上皮細胞的滲透性增加,並能破壞纖毛運動。致病性流感嗜血桿菌具有IgA蛋白酶,能水解呼吸道黏膜的分泌型IgA而發揮致病作用。通常情況下,寄殖的流感嗜血桿菌並不致病。細菌自口咽部吸入氣管或支氣管後即被纖毛運動排出體外。同時,呼吸道黏膜分泌物中的分泌型IgA可以保護機體免受感染。但當機體抵抗力降低、免疫功能不完善時即可造成感染,發生流感嗜血桿菌肺炎,甚至敗血症、化膿性腦膜炎而危及生命。本病易發生於6個月~5歲的嬰幼兒,這與機體的免疫防禦狀態有關。大多數母乳培養的嬰兒可以從母體中獲得抗流感嗜血桿菌莢膜多糖抗體而得到被動免疫力,但隨嬰兒年齡增長而逐漸減弱甚至消失,年長兒和成年人由於免疫系統已健全,感染後獲得了保護性抗體。因此,小於6個月的嬰兒及年長兒、成年人流感嗜血桿菌肺炎較少見。但近年來文獻報導上述年齡組發病率有增高趨勢,可能與檢測技術的提高、耐藥菌株的增加及細菌毒力的改變有關。成人流感嗜血桿菌肺炎的發生同樣與患者體內缺乏特異性抗體有關,因之常伴發於糖尿病、腎病綜合徵、丙種球蛋白缺乏、酒精中毒或套用抗腫瘤化療藥物、免疫抑制藥物者;在慢性阻塞性肺病、肺囊性纖維化及長期吸菸人群中,由於局部防禦機制受損,流感嗜血桿菌易侵犯下呼吸道發生肺炎。
流感嗜血桿菌肺炎流感嗜血桿菌的致病力與多種毒力因子有關,除內毒素外,流感嗜血桿菌還能產生組胺,使支氣管平滑肌收縮,分泌黏液,上皮細胞的滲透性增加,並能破壞纖毛運動。致病性流感嗜血桿菌具有IgA蛋白酶,能水解呼吸道黏膜的分泌型IgA而發揮致病作用。通常情況下,寄殖的流感嗜血桿菌並不致病。細菌自口咽部吸入氣管或支氣管後即被纖毛運動排出體外。同時,呼吸道黏膜分泌物中的分泌型IgA可以保護機體免受感染。但當機體抵抗力降低、免疫功能不完善時即可造成感染,發生流感嗜血桿菌肺炎,甚至敗血症、化膿性腦膜炎而危及生命。本病易發生於6個月~5歲的嬰幼兒,這與機體的免疫防禦狀態有關。大多數母乳培養的嬰兒可以從母體中獲得抗流感嗜血桿菌莢膜多糖抗體而得到被動免疫力,但隨嬰兒年齡增長而逐漸減弱甚至消失,年長兒和成年人由於免疫系統已健全,感染後獲得了保護性抗體。因此,小於6個月的嬰兒及年長兒、成年人流感嗜血桿菌肺炎較少見。但近年來文獻報導上述年齡組發病率有增高趨勢,可能與檢測技術的提高、耐藥菌株的增加及細菌毒力的改變有關。成人流感嗜血桿菌肺炎的發生同樣與患者體內缺乏特異性抗體有關,因之常伴發於糖尿病、腎病綜合徵、丙種球蛋白缺乏、酒精中毒或套用抗腫瘤化療藥物、免疫抑制藥物者;在慢性阻塞性肺病、肺囊性纖維化及長期吸菸人群中,由於局部防禦機制受損,流感嗜血桿菌易侵犯下呼吸道發生肺炎。本病在嬰幼兒患者開始常為氣管-支氣管感染,發展成化膿性支氣管炎,支氣管黏膜上皮細胞壞死,部分黏膜與基底膜分離,細支氣管及其周圍淋巴細胞及中性粒細胞浸潤,引起細支氣管炎,細菌侵犯肺泡並在肺泡內生長繁殖,引起肺毛細血管擴張、充血,肺泡水腫、滲出,中性粒細胞趨化吞噬活性增強,伴隨炎性滲出物的產生而導致肺實變。成人患者病變多呈支氣管肺炎表現,大葉性分布亦不少見,甚至可見兩葉或兩葉以上肺受累。可發生於任何部位,以下葉多見,病變融合引起肺組織壞死,甚至出現空洞,形成肺膿腫,延及胸膜則形成胸腔積液和膿胸。
診斷檢查
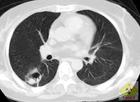 流感嗜血桿菌肺炎診斷:凡易感或具危險因素者患社區獲得性肺炎以及氣管插管機械通氣患者發生早發性呼吸機相關肺炎都應警惕流感嗜血桿菌肺炎。痰液塗片革蘭染色鏡檢見到短桿狀或細小的多形性革蘭陰性桿菌有提示診斷意義,並有利於與肺炎鏈球菌肺炎的鑑別。痰培養有流感嗜血桿菌生長在兒童患者中可能具一定意義,在成人患者中其意義需結合臨床考慮。直接自下呼吸道採樣進行細菌培養,陽性結果雖不能確診,但臨床意義較大。胸腔積液或血液培養的陽性結果對流感嗜血桿菌肺炎並發菌血症或敗血症、胸膜炎等具診斷價值。上述培養結果行莢膜腫脹試驗或免疫螢光試驗可確診及細菌分型更具參考價值。
流感嗜血桿菌肺炎診斷:凡易感或具危險因素者患社區獲得性肺炎以及氣管插管機械通氣患者發生早發性呼吸機相關肺炎都應警惕流感嗜血桿菌肺炎。痰液塗片革蘭染色鏡檢見到短桿狀或細小的多形性革蘭陰性桿菌有提示診斷意義,並有利於與肺炎鏈球菌肺炎的鑑別。痰培養有流感嗜血桿菌生長在兒童患者中可能具一定意義,在成人患者中其意義需結合臨床考慮。直接自下呼吸道採樣進行細菌培養,陽性結果雖不能確診,但臨床意義較大。胸腔積液或血液培養的陽性結果對流感嗜血桿菌肺炎並發菌血症或敗血症、胸膜炎等具診斷價值。上述培養結果行莢膜腫脹試驗或免疫螢光試驗可確診及細菌分型更具參考價值。實驗室檢查:白細胞總數大多增高。血清腺苷脫氨酶(ADA)增高。
其他輔助檢查:X線表現:①通常為肺段及肺葉實變。②呈支氣管肺炎,表現為斑片狀或多葉性浸潤,很少形成肺膿腫,約20%發生膿胸。
治療方案
 流感嗜血桿菌肺炎由於抗菌藥物的廣泛套用,耐藥菌株不斷出現,其中部分能產生β內醯胺酶,對氨苄西林耐藥。兒童患者及慢阻肺並發本病者分離的流感嗜血桿菌耐藥菌株尤為多見。一般可酌情選用新型大環內酯類抗生素如阿奇黴素、克拉黴素、阿莫西林/克拉維酸鉀和氨苄西林。舒巴坦鈉等聯合β-內醯胺酶抑制劑的複方製劑、多西環素以及磺胺甲噁唑/甲氧苄啶(SMZ/TMP)等。第2代頭孢菌素如頭孢克洛、頭孢呋辛對本菌有較強抗菌活性,在輕中度感染被提倡;第3代頭孢菌素頭孢曲松和頭孢噻肟以及喹諾酮類在中重度流感嗜血桿菌肺炎療效更為確切。極重症患者可套用第4代頭孢菌素或碳青黴烯類。
流感嗜血桿菌肺炎由於抗菌藥物的廣泛套用,耐藥菌株不斷出現,其中部分能產生β內醯胺酶,對氨苄西林耐藥。兒童患者及慢阻肺並發本病者分離的流感嗜血桿菌耐藥菌株尤為多見。一般可酌情選用新型大環內酯類抗生素如阿奇黴素、克拉黴素、阿莫西林/克拉維酸鉀和氨苄西林。舒巴坦鈉等聯合β-內醯胺酶抑制劑的複方製劑、多西環素以及磺胺甲噁唑/甲氧苄啶(SMZ/TMP)等。第2代頭孢菌素如頭孢克洛、頭孢呋辛對本菌有較強抗菌活性,在輕中度感染被提倡;第3代頭孢菌素頭孢曲松和頭孢噻肟以及喹諾酮類在中重度流感嗜血桿菌肺炎療效更為確切。極重症患者可套用第4代頭孢菌素或碳青黴烯類。預後及預防
預後:預後與患者的年齡、有無基礎疾病或併發症有關。嬰幼兒患者病死率為5%,其中90%為多系統病變,如腦膜炎或急性會厭炎。年齡大於50歲具基礎疾病的成人患者病死率為30%。嬰幼兒患者肺炎吸收後可遺留肺氣囊腫或肺大泡改變。
預防:b型流感嗜血桿菌感染後可刺激機體產生保護性抗體,但持續時間短,因而菌苗的改進成為近年來的重要課題。目前,所採用的菌苗有下列3種:
1.莢膜多糖菌苗(PRP)菌苗無蛋白成分,為半抗原,可刺激機體產生IgM抗體,不能刺激活化輔助性T淋巴細胞,因而不放大免疫及回憶反應,持續時間短。
2.多糖-載體蛋白結合菌苗即將莢膜多糖抗原與載體蛋白(常用白喉或破傷風類毒素)結合,增強了免疫原性,使機體免疫應答加強,並有持久的回憶反應,套用於1~18個月的嬰幼兒,效果達80%~90%。
3.莢膜寡糖-變異型白喉類毒素結合菌苗兩者之間以共價鍵結合。目前認為該菌苗具強免疫原性且安全,有效率可達97%。由於尼古丁為流感嗜血桿菌的營養成分,戒菸為成年人預防本病的措施之一;避免濫用抗生素,防止耐藥菌株的產生亦屬重要預防措施,尤應引起臨床醫師重視。
流行病學
人類是流感嗜血桿菌的惟一宿主,它寄居於正常人的上呼吸道,無莢膜型菌株和b型流感嗜血桿菌均視為上呼吸道的正常菌群。鼻腔帶菌率為25%,喉部帶菌率為45%,大多為無莢膜型菌株,3%~15%為b型流感嗜血桿菌,但在嬰幼兒集聚的機構,鼻咽部b型流感嗜血桿菌的帶菌率高達58%,在成人患有慢性肺部疾病、心臟病、低丙種球蛋白血症和長期吸菸人群中,鼻咽部分分離到b型流感嗜血桿菌的機會增多。本病具兩個高發年齡組,即6個月~5歲的嬰幼兒組和有基礎疾病的成人組。男女均可發病,在嬰幼兒組男女之比約1.5∶1,成人組男女相當。秋冬季為發病高峰季節,常發生於上呼吸道感染之後。某些呼吸道病毒如流感病毒可促進流感嗜血桿菌肺炎的發生,尤其在流行性感冒流行之際,流感嗜血桿菌肺炎的發病率增加且病情嚴重。1892年Pfeiffer觀察到此現象,並首次從流感患者的鼻咽分泌物中分離出流感嗜血桿菌,被誤認為流感的病原菌而定名沿用至今。
相關詞條
 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎 流感嗜血桿菌肺炎
流感嗜血桿菌肺炎